12 неделя беременности: развитие плода и ощущения мамы
Содержание:
- Содержание
- Содержание
- Определение овуляции с помощью теста на овуляцию
- Можно ли заниматься сексом?
- Что происходит на 12 неделе беременности
- Когда проверяют Манту
- Как проверить реакцию Манту самостоятельно у ребенка
- Необходимые анализы и назначение УЗИ
- Опасные симптомы
- Кое-что о папе на 12 неделе беременности
- 12 недель это сколько месяцев
- Диагностика кист
- Изменения в организме будущей мамы на 12 неделе
- Анализы на 12 неделе беременности
- Признаки беременности на 12 неделе
- Факторы риска
- Что происходит
- Как считается срок беременности при ЭКО
Содержание
Реакция Манту – это внутрикожная или накожная проба, которую ставят, чтобы выявить специфический ответ иммунной системы на введение туберкулина. Таким образом, она предназначена не для выработки у малыша иммунитета к болезни, как другие прививки, а для выявления иммунитета к туберкулезу. Туберкулиновая проба (второе название реакции Манту) – очень важная диагностическая процедура для каждого ребенка. Реакцию на пробу проверяет врач через несколько суток после проведения процедуры. Многие родители, волнуясь о здоровье своего малыша, хотят узнать предварительный результат еще до осмотра доктором. В этой статье мы расскажем, на какой день проверяют Манту и как это сделать самостоятельно
Важно помнить: самостоятельная «диагностика» ни в коем случае не заменит осмотра у профессионала.
Содержание
Документ нужен в первую очередь для врача. Посмотрев зафиксированные данные, доктор может понять какая помощь необходима пациентке в определенный период.
Сведения о здоровье
Когда оформляют и выдают обменную карту, указывают данные о прошлых беременностях и общем состоянии здоровья пациентки и отца плода.
- Нарушения, перенесенные в прошлом.
- Имеются ли патологии хронического характера.
- Аллергические реакции на лекарственные средства.
- Группа крови, резус-фактор.
Достоверность предоставленного женщиной анамнеза очень важна. Даже малейший воспалительный или инфекционный процесс может серьезно навредить плоду.
Патологии хронического характера опасны и для будущей мамы. Особого внимания требуют патологии сердца, сосудов, эндокринной системы, мочевыводящих путей.
Сведения о беременности
Когда в бланк заведены необходимые сведения о родителях, требуется внесение информации о протекании самого вынашивания. Этот раздел заполняется последователь по мере развития плода. В документ специалисты вписывают:
- количество беременностей (полных, прерванных);
- дата первого дня последней менструации (от этого числа начинается отсчет акушерских недель), дата постановки на учет;
- предположительный срок родов;
- нынешняя масса тела женщины;
- результаты всех пройденных анализов, обследований.
Во время всего срока требуется сдавать обязательные тесты. Когда пациентка находиться в зоне риска, врачи назначают дополнительные лабораторные исследования.
Анализы и исследования
В обязательном порядке у беременной берут кровь на выявление возможных заболеваний, передающихся половым путем. При поступлении в роддом врач будет смотреть результаты на:
- ВИЧ;
- гепатит В и С;
- ВПЧ.
Кроме тестов на выявление вирусных болезней, девушке требуется пройти следующие лабораторные исследования.
- Гемостазиограмма. Это вид комплексного исследования, показывающие число тромбоцитов и индекс протромбоцитов. Обследование проводиться 3 раза – на раннем сроке, на 23 неделе, перед родами.
- Общий, биохимический анализ крови. Первый делают 4 раза, биохимическое исследование проводят 2 раза. Результаты дают возможность докторам понять о возможном инфекционном поражении систем беременной.
- Общее исследование мочи. Сдается 1 раз в месяц. Помогает выявить воспалительные процессы в мочевыводящей системе.
- Бактериологический мазок из полости влагалища. Требуется для изучения микрофлоры слизистой.
Развитие плода
Главной является та часть, где говориться о ребенке. Записи в заключительном разделе дают возможность, проанализировать внутриутробное состояние малыша. Врач вписывает следующие данные:
- дата, срок беременности, когда были первые движения;
- темпы развития плода, частоты сердечных сокращений (измеряется с 35 недель беременности);
- наличие врожденных нарушений или аномалий развития;
- примерная масса малыша, по результатам УЗИ на 37 неделе;
- положение, которое занимает плод перед родами.
Данные акушера
При поступлении в родильный дом в бланк записываются личные сведения девушки. Стандартный набор сведений о роженицы выглядит следующим образом:
- ФИО, дата рождения, фактический адрес проживания, контактный номер телефона, дата поступления;
- имелась ли родовая деятельность на момент госпитализации.
После родов и в период нахождения в родильном доме акушер-гинеколог указывает:
- точную дату, время родоразрешения;
- информацию о том, как были проведены роды (естественным путем или с помощью кесарева сечения);
- применение стимулирующих средств, обезболивания;
- особенности течения послеродового периода;
- развитие осложнений.
В день выписки акушер-гинеколог готовить выписной эпикриз, точная копия которого попадает в документ. Дополнительно, в разделе находятся сведения о состоянии женщины, точная дата выписки и рекомендации.
После родов обменная карта остается в архиве клиники. На руки молодая мама получает только выписку.
Данные о ребенке
Последний блок отведен сведениям о новорожденном. Эта часть заполняется неонатологом.
Здесь фиксируют материалы о процессе родов, состоянии ребенка на момент появления. Доктор прописывает фамилию, имя и отчество малыша, дату и время его рождения, набранные баллы по шкале Апгар.
При выписке указывают массу, рост малыша. Помимо этого, в обменной карте беременной есть сведения о полученных травмах, поставленных прививках, наличии врожденных патологий.
Обменная карта – важный документ для каждой матери, которая заботится о своем самочувствии и здоровом развитии новой жизни.
Определение овуляции с помощью теста на овуляцию
Полоски с нанесенными реактивами продаются в каждой аптеке, поэтому не сложно самостоятельно определить день овуляции. Принцип действия: изменение цвета полоски при наличии определенной концентрации лютеинизирующего гормона (ЛГ) мочи. Нужно только внимательно прочитать инструкции и следовать ей.
Сочетание методов высчитывания овуляции повысит точность исследования. Оптимально провести наблюдение за днем выхода яйцеклетки в трех циклах. В первом – получают информацию о наличии овуляции, последующие нужны для уточнения дня возможного зачатия.
Метод считается надежным для женщин, которые ведут размеренный образ жизни, упорядоченную половую жизнь и имеют стабильный менструальный цикл.
Можно ли заниматься сексом?
Если врач не нашел никаких противопоказаний, сексом можно заниматься на любом сроке беременности. Это не повредит плоду. Со стороны влагалища он надежно защищен шейкой матки, а окружающие его околоплодные воды отлично смягчают толчки. Не бойтесь, малыш не будет подглядывать, чем вы занимаетесь: его глаза не откроются раньше седьмого месяца. Другой вопрос в том, хочется ли вам заниматься сексом. Из-за симптомов первого триместра беременности может быть совсем не до этого. Зато к началу второго триместра у большинства будущих мам повышается либидо, партнер начинает казаться намного привлекательнее. Усиливается приток крови к половым органам, интимная близость начинает приносить больше наслаждения. Благодарить за это нужно гормоны эстрогены.
Что происходит на 12 неделе беременности
В этот период времени женщина может столкнуться с незначительными болями в области живота
Важно уметь отличать боль внутри от боли снаружи. Первая – указывает на то, что в ее организме имеется какая-либо проблема, редко – на то, что плод развивается неправильно
При ее появлении необходимо обратиться к своему специалисту.
Боль в области живота снаружи обычно бывает обусловлена растяжением связок за счет постоянно увеличивающейся в размере матки. Также на 12 неделе могут появиться первые растяжки на животе. Обычно этого неприятного явления удается избежать женщинам, ведущим активный образ жизни и уделяющим много внимания собственному весу еще до наступления беременности.
Что касается внешности будущей мамы на 12 неделе беременности, особых изменений еще не наблюдается. Может усилиться выпадение волос, у некоторых дам становятся ломкими ногти, у других, наоборот, волосы растут быстрее, становятся более пышными. Во избежание таких неприятных последствий специалисты рекомендуют женщинам принимать определенные витамины. Назначают препараты только после тщательного обследования организма и при отсутствии противопоказаний.
Когда проверяют Манту
Реакция Манту, хоть и не является прививкой в полном смысле слова, входит в список обязательных прививок, которые нужно поставить ребенку. Впервые туберкулиновую пробу проводят годовалым малышам. Если провести процедуру раньше, из-за возможных реакций кожи трудно определить результат.
Затем реакция Манту проверяется каждый год приблизительно в одно и время, пока ребенку не исполнится 14 лет. Детям, которым не ставили прививку от туберкулеза, пробу Манту ставят дважды в год. А детям, попадающим в группу риска, т.е., имеющим тесный контакт с человеком, больным туберкулезом, реакцию Манту проверяют 2-4 раза в год. Реакцию Манту проверяют через несколько дней медики.
После того, как туберкулин ввели ребенку внутрикожно, частички бактерий начинают притягивать к себе Т-лимфоциты. Таким образом на введение вещества реагируют Т-лимфоциты, которые уже имели дело с палочкой Коха. Это и есть реакция Манту, которая внешне выглядит как уплотнение, «пуговка» на внутренней поверхности предплечья. Она должна быть определенного размера и формы, если имеются отклонения, врач может заподозрить у ребенка туберкулез
Чтобы не бить тревогу раньше времени, пугая себя и ребенка, важно знать, через сколько дней проверяют Манту. В течение первых дней место укола может краснеть и воспаляться, быть слишком припухлым, что затрудняет исследования.
Само вещество туберкулин, которым ставят пробу, не способен вызвать туберкулез. Он состоит из ослабленных возбудителей туберкулеза и не опасен для человека.
Как проверить реакцию Манту самостоятельно у ребенка
Если мы выяснили, через сколько часов проверяют Манту, можно ли провести осмотр самому? Конечно, посмотреть, какого размера стала «пуговка» и сравнить показатели с нормой, можно и самостоятельно, до прихода ко врачу. Но только врач даст адекватное заключение.
Как проверить Манту у ребенка дома самому:
Обратите внимание на размер покраснения, но не берите его в расчет при измерении
Обратите внимание, есть ли внутри уплотнение и на его размер
При желании, ручкой обведите саму папулу, не касаясь покраснения – так будет легче определить размер «пуговки»
Прозрачной пластиковой линейкой измерьте размер уплотнения
Предварительно позаботьтесь о качественном естесственном или искусственном освещении – папула крохотная, размером в несколько миллиметров
Если на 4 сутки при хорошем освещении реакция Манту практически незаметна, проба считается отрицательной, а у ребенка отсутствует туберкулез
Размеры реакции Манту:
- От 0 до 1 мм – отрицательная реакция
- 2-4 мм – реакция считается сомнительной, ребенка заносят в группу риска
- Папула больше 5 мм говорит о том, что ребенок, с высокой вероятностью, болен. Лишь по реакции на туберкулиновую пробу диагноз не ставят. Проводит дополнительные исследования
- Свыше 17 мм – так называемая гиперергическая реакция, являющаяся серьезным симптомом туберкулеза
У детей, которым не ставили прививку БЦЖ или старше 6 лет, папулы быть не должно, или ее размер должен быть не больше 1 мм. Тогда проба считается отрицательной. К недостоверным результатам могут привести предыдущие прививки, аллергические реакции, заражение паразитами, простудные и инфекционные заболевания, переливание крови, неправильно проведенная процедура, нарушения правил ухода за областью укола. Прививка манту может ставиться только через месяц после предыдущей вакцинации или перенесенного заболевания.
Размер папулы зависит от возраста ребенка. Также врач исследует, насколько нынешняя реакция Манту больше предыдущей. Если эта разница 6 мм и более – есть повод для беспокойства.
Если после укола ребенок испытывает зуд в области укола, не позволяйте ему расчесывать это место. В ранку может попасть инфекция, а результаты пробы будут недостоверными. Нельзя первые несколько дней мазать Манту йодом, зеленкой, противозудными средствами, а также мочить. Это тоже может повлиять на результат. Несколько дней после туберкулиновой пробы желательно не давать ребенку аллергены – шоколад, апельсины и т.д.
Как мы сказали, реакцию Манту проверяют через 3 дня, но в некоторых случаях ребенка необходимо показать доктору до назначенного срока.
Ребенка показать врачу нужно сразу, если появились симптомы:
- Значительное повышение температуры тела
- Слабость, головокружение и общее плохое самочувствие
- Если в области укола появилось сильное воспаление, или даже гной
Подобная реакция может свидетельствовать об аллергии на туберкулин. Однако, эти явления – редкость.
Если проба показала положительный результат, врач назначает комплекс других диагностических процедур. Исследуют мокроту, делают флюорографию грудной клетки, и обследуют других членов семьи. При необходимости назначают противотуберкулезную терапию.
-
О центре
-
Мы в СМИ
- На какой день проверяют Манту у ребенка
Необходимые анализы и назначение УЗИ
К этому времени беременные женщины уже стоят на учете у гинеколога. В этот период проводят первый пренатальный скрининг. Он необходим для того, чтобы выявить женщин, у которых выше шанс родить ребенка с аномалиями. Но многие беременные боятся делать скрининг, потому что он является инвазивным методом, который опасен для малыша.
В этом случае можно сделать неинвазивный пренатальный тест ДНК. Он абсолютно безопасен для малыша, потому что генетический материал получают из крови матери. Но данный тест дорогостоящий и делают его не во всех клиниках.
В этот период из анализов назначают:
- общий анализ мочи;
- кровь из вены;
- УЗИ.
УЗИ могут сделать двумя способами — наружно либо через стенку влагалища. Способ выбирает врач в зависимости от телосложения будущей мамы. На 12 акушерской неделе хорошо видно сколько плодов находится в матке, прослеживается сердцебиение и двигательная активность малыша. На УЗИ специалист сможет рассмотреть внутренние органы и состояние плаценты, что позволит правильно оценить развитие плода.
УЗИ на 12 неделе беременности
Опасные симптомы
Считается, что до двенадцатой недели вынашиваются здоровые дети и опасность выкидыша по причине грубых патологий уже миновала. Тем не менее стоит внимательно следить за своим состоянием.
Боли в животе. Они остаются тревожным симптомом. Гипертонус матки с болью в области прямой кишки может быть признаком угрозы прерывания беременности.
Кровотечения. Кровь алого цвета — первый признак начавшегося выкидыша. Срочно вызывайте скорую.
Коричневые выделения. Обильные выделения коричневого оттенка на фоне усиливающейся боли в животе могут свидетельствовать об отторжении плода. Такая ситуация опасна развитием воспаления и сепсиса.
Кое-что о папе на 12 неделе беременности
Неприятные ощущения, связанные с токсикозом, постепенно отступают. Вам становится легче. Возможно оттого, что физически легче, женщина может начать «следить» за своим партнером (просто появляются на это силы). И в результате наблюдений, делается вывод: пока она переживает обо всем, мужчине всё равно. Он, как правило, спокоен, даже немного замкнут, он может спокойно смотреть телевизор, или играть в игру на компьютере, может спокойно встречаться с друзьями.
В общем, женщина делает вывод, что ее состояние никак не волнует ее партнера. Ему все равно, он не думает, ни о ней, ни о ребенке (иначе бы он просто не смог так спокойно и тихо сидеть, если бы волновался). Как следствие, женщина может в разных формах «выговаривать» партнеру, что он ведет себя равнодушно. Конечно, это приводит к тому, что мужчина еще больше замыкается.
Тут нужно небольшое пояснение, почему мужчина себя так ведет. Как это ни странно звучит (для женщин), ему очень страшно. А страх, это как-бы «запретная» эмоция для мужчины. Ему же с детства твердят, что «мальчики ничего не боятся». Вот он и зажимается, уходит в себя. На самом деле, мужчина очень переживает, и ему очень страшно. Перечислю основные «факторы страха»:
- будет ли ребенок здоров;
- сможет ли он, мужчина, обеспечить и вас и ребенка;
- сможет ли он быть хорошим отцом;
- нормально ли пройдут роды;
- ваша жизнь станет другой, сможет ли он «встроиться»;
- не будет ли он «лишним», может вы теперь будете только ребенком интересоваться;
- и вообще, молодые папы иногда рассказывают всякие страшилки, может это все будет и с ним?
Вот, примерно такие вопросы все время приходят ему в голову. И он с ними по-своему разбирается, общаясь, или играя в компьютер. Присмотритесь к партнеру, послушайте, как он говорит, и когда он замолкает и «уходит в себя».
Женщине отчасти проще, у нее больше развита эмоциональная сфера, она испугалась, — выплеснула всё наружу. А мужчина так не может. Кроме того, есть вопросы, на решение который он вообще не может как следует влиять (например, здоровье ребенка или ваше, или процесс родов). Говорите с ним, давайте ему понять, что вы уверены в его силе, в том, что он будет прекрасным отцом и мужем. Почаще говорите ему о любви (кстати, тогда и вы чаще это услышите).
12 недель это сколько месяцев
Ощущения на двенадцатой неделе беременности
Срок 12 недель именуют золотым периодом беременности. Исчезают тошнота, рвота, будущие мамы становятся спокойными и умиротворенными. А все вследствие того что желтое тело, которое ранее вырабатывало гормон прогестерон — основной виновник всех бед — передает бразды правления плаценте. Исчезает слабость, повышенная сонливость, стремительная утомляемость.

Животика у беременных пока еще нет, но матка интенсивно растет и уже достигает края лобка. Вес дамы к концу 12 недели возрастает на 1-2 кг.
Что происходит на двенадцатой неделе беременности
На 12 неделе жизни плода происходит большое количество ответственных событий. Начинают работать почки. Периодически кроха писает, и моча выделяется в околоплодные воды. Мускулы грудной клетки плода начинают ритмично уменьшаться. Эти движения – необычная тренировка к дыханию по окончании рождения. Наряду с этим околоплодные воды не попадают в дыхательные органы, поскольку голосовая щель сомкнута.

С 12 недель беременности плод начинает заглатывать околоплодные воды. Длится развитие пищеварительной системы. Деятельно изменяется кишечник: на его внутренней поверхности образуются складочки (как у взрослого человека), появляются первые перистальтические движения. Такие пробные сокращения кишечника являются подготовкой к перевариванию пищи. Печень плода кроме кроветворения, начинает производить желчь.
Нервная система продолжает деятельно развиваться. Формируются связи между спинным мозгом и большими полушариями. К концу недели мозг плода – это уменьшенная копия мозга взрослого человека.
В крови, начиная с 12 недели беременности, присутствуют не только эритроциты (как на прошлых неделях), но и лейкоциты (клетки, защищающие организм от зараз).
Плод периодически открывает ротик. У него образуются пушковые волосы. Они мягкие и бесцветные, располагающиеся по большей части в области бровей, ресниц, над верхней губой и в области подбородка.

На 12 неделе уже полностью сформирована плацента. Она начинает полноценно работать, снабжая плод кислородом и питательными веществами.
- угроза прерывания беременности;
- пузырный занос;
- варикозное расширение вен.

Диагностика кист
Первым этапом диагностики кист является осмотр гинекологом в кресле, врач может обнаружить одностороннее (реже двустороннее) увеличение яичника, при больших размерах кист иногда отмечается болезненность во время осмотра.
Для диагностики кист яичника широко применяется ультразвуковое исследование органов малого таза, позволяющее определить вид кисты, так как все описанные выше образования имеют свои отличительные особенности.
В ряде случаев для правильной постановки диагноза необходимо провести повторные ультразвуковые осмотры в течение одного или нескольких менструальных циклов. При спорных вопросах врач дополнительно может порекомендовать провести МРТ органов малого таза.
Изменения в организме будущей мамы на 12 неделе
К концу 12-й недели самочувствие беременной, которая страдала от токсикоза, обычно улучшается. Сонливость и хроническая усталость, вызванные действием прогестерона, сменяются хорошим настроением и приливом сил.
| Параметры беременной женщины | Показатели на данном сроке |
|---|---|
| Прибавка в весе (от начала беременности) | ~ 2 – 3,5 кг |
| Прибавка в весе (за неделю) | ~ 400 г |
| Объем околоплодных вод | 90 мл |
| Увеличение высоты дна матки | 2 – 6 см |
Как выглядит живот на 12-й неделе беременности
На этой неделе будущая мама уже ощущает, как начинает постепенно расти ее животик. При первой беременности живот начинает расти чуть позже, чем при повторных. На 12 неделе талия округлена лишь слегка, и будущая мама чувствует себя вполне комфортно, ей еще впору повседневная обычная одежда.
Фото животиков:
Если же беременность вторая и последующая, живот увеличивается раньше, заставляя женщину уже к концу первого триместра подыскивать более просторную одежду.
Иногда рост живота сопровождается легким зудом. Это может быть первым «звоночком» образования растяжек, причем их появление возможно не только на животе – растяжкам подвержены также грудь и бедра. Также к 12 неделе беременности могут обозначаться пигментные пятна и темная полоса, идущая от пупка вниз. Акушеры-гинекологи успокаивают: это временные явления, не являющиеся поводом для беспокойства.
Что происходит в организме женщины к данному сроку беременности
- матка перестает помещаться в тазовом пространстве и начинает занимать брюшную полость;
- токсикоз чаще всего полностью прекращается на этом сроке беременности, очень редко он длится вплоть до 13-14 недели;
- эмоциональное состояние уже более стабильно, но могут сохраняться раздражительность, плаксивость и чувствительность;
- ощущения сонливости и усталости проходят;
- бывает трудно сосредоточиться, организм тратит много сил на поддержание благополучия мамы и малыша;
- немного увеличивается объем крови;
- заметно подросла грудь, может начаться выделение молозива из сосков.
12 недель беременности: что происходит с организмом, какие ощущения (опыт мамы – видео):
Что может беспокоить будущую маму к концу первого триместра
- отеки ног и рук;
- волосы становятся сухими и ломкими, такая же проблема возникает с ногтевыми пластинами;
- кожа живота растягивается;
- немного тянет живот или поясницу;
- все еще сохраняются пищевые «причуды», несмотря на завершение токсикоза.
Анализы на 12 неделе беременности
Оптимальный срок постановки беременной на учет — 12 недель. Если до этого момента она не посетила женскую консультацию, пришло самое время.
На первом посещении акушер-гинеколог собирает анамнез, проводит гинекологическое обследование, измеряет рост, температуру, вес, давление и предоставляет соответствующие рекомендации. Затем доктор заводит обменную карту беременной, в которую заносит полученные клинические данные.
Вместе с картой женщине на руки выдается перечень обследований и анализов, которые ей нужно пройти. В зависимости от особенностей медучреждения и состояния беременной этот список может отличаться. Как правило, в него входят следующие исследования:
- Клинический анализ крови, мочи;
- Кровь на резус-фактор, Hbs-антиген, ВИЧ, группу крови, RW, ТОРЧ-инфекции;
- Коагулограмма;
- Бакпосев мочи;
- Обследование мазка из зева, носа;
- Влагалищный мазок на флору, цитологию.
На 12 неделе беременности назначается генетический скрининг. Проводится двойной тест на b-ХГЧ и РАРР-а в крови с определением риска врожденных патологий. Также назначается ультразвуковое исследование плода для выявления толщины воротниковой зоны.
Если по результатам этих исследований будет установлен высокий риск внутриутробных аномалий, может быть показана биопсия ворсин хориона. Данная методика направлена на получение биоматериала плода для последующего его исследования. Это позволяет со стопроцентной достоверностью обнаружить наличие генетических и хромосомных патологий. Однако этот метод опасен. В зависимости от способа получения биоматериала биопсия ворсин в 1-7,5% случаях приводит к выкидышу. При трансабдоминальной диагностике риск прерывания ниже (до 2%), а при трансцервикальной — выше. Нередко после процедуры развивается пристеночная гематома, которая приводит к отслойке плодного яйца. Также возможно внутриматочное заражение.
Признаки беременности на 12 неделе
Обычно, на этом сроке признаки токсикоза постепенно стихают и женщина начинает лучше себя чувствовать. Но бывает на 12 недели беременности токсикоз начинает только проявляться. В подобном случае следует проконсультироваться с доктором. Беременные, которые не страдают токсикозом, набирают около 500 грамм в неделю. Женщины, которых беспокоит тошнота и рвота, могут потерять в весе несколько килограмм.
Размеры плода и матка быстро увеличиваются и давят на кишечник. Это приводит к запорам. Могут появляться ноющие и резкие головные боли. Избавиться от них помогает здоровый сон. Если мигрень сопровождается повышением давления, следует обратиться к доктору.
На теле будущей роженицы может возникать пигментация, что обусловлено гормональными изменениями. На животе появляется темная линия от лобка до пупка. На груди, внутренней стороне бедер, шее, лице образуются светлые пигментные пятна. Обычно после родоразрешения все приходит в норму.
В результате увеличения объемов крови может наблюдаться повышение давления и учащение пульса. Женщинам с пониженным давлением фактор его повышения позволит чувствовать себя активнее, сильнее и лучше. Тем представительницам женского пола, у которых до беременности давление было повышенным, следует внимательно следить за своим здоровьем. Чрезмерно высокое давление может спровоцировать кровотечение или преждевременное отслоение плаценты.
Выделения на двенадцатой неделе становятся обильными. При этом они должны быть без запаха, прозрачными или светлыми.
Факторы риска
К концу первого триместра, когда позади уже 12 недель беременности, опасность потерять ребенка с каждым днем уменьшается, и вы можете вздохнуть с облегчением. Однако всегда имеются риски, связанные с травмами, отравлениями и стрессами. Также будущей маме стоит опасаться простуд и повышения температуры тела.
Иногда на этом сроке обнаруживается замершая беременность. Характерные признаки такой патологии — резкое прекращение токсикоза и болезненности в молочных железах, снижение базальной температуры, кровянистые выделения, боли в животе, подтекание околоплодных вод. Если вы заметили какие-то из этих симптомов на 12-й неделе беременности, незамедлительно обращайтесь к врачу.
Что происходит
Как и ранее, на сроке 11 – 12 недель беременности размеры тела плода непропорциональны и голова пока намного больше остального туловища. Глазки малыша прикрыты веками, а на месте ресниц, бровей, на верхней губе и подбородке появились пушковые волосики.
На 12-й неделе беременности на подушечках пальчиков плода формируется уникальный кожный рисунок («отпечаток»). Кишечник занял свое место и периодически сокращается, почки вырабатывают мочу, печень выделяет желчь. Гипофиз и щитовидная железа продуцируют гормоны. Кроме эритроцитов, в крови малыша появляются лейкоциты.
На этом этапе продолжает развиваться нервная система, укрепляются мышцы, идет процесс созревания костной ткани, начинают формироваться голосовые связки и слюнные железы.
12-я неделя беременности — срок, когда практически завершается созревание тимуса (вилочковой железы). Это один из главных органов иммунной системы, отвечающий за продуцирование лимфоцитов. А еще к концу этой недели заканчивается формирование половой принадлежности ребенка, и, возможно, во время ближайшего визита на УЗИ вы узнаете, мальчик у вас будет или девочка. Правда, на обычном аппарате этого еще не видно. А вот оборудование, использующее 3D-технологии, позволяет рассмотреть плод более детально.
На сроке 11 – 12 недель беременности вес малыша около 14 г, а длина от копчика до темени составляет 6 – 9 см. Ребенок очень активен: он двигает ручками и ножками, кувыркается, сосет пальчик, поворачивает головку, реагирует на внешние раздражители (вибрации, громкие звуки, яркий свет и др.). Но его шевелений вы еще не ощущаете.
Как считается срок беременности при ЭКО
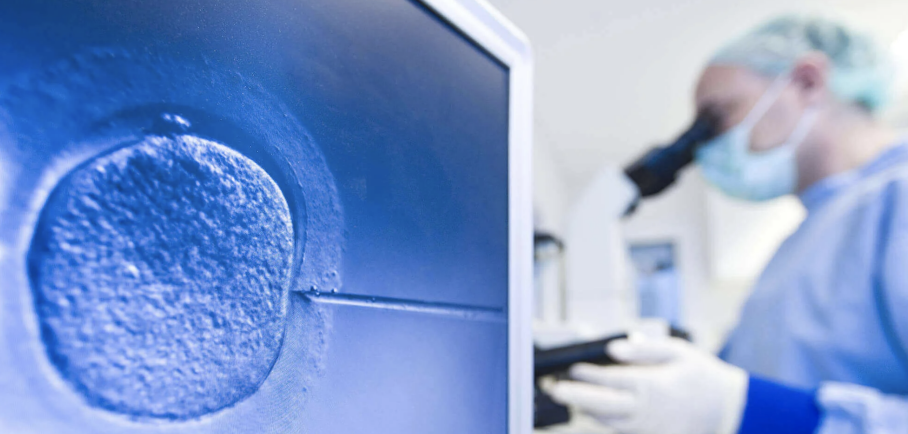
При естественном зачатии точно установить момент наступления беременности невозможно, особенно если будущие родители живут насыщенной половой жизнью. В случае с экстракорпоральным оплодотворением точная дата образования эмбриона известна, так как этот процесс проходит в строго контролируемых условиях. Однако, для определения сроков беременности при ЭКО могут использоваться сразу несколько методов расчета:
- Эмбриологический. Данный метод применяется врачами-репродуктологами и основан на том, что началом отсчета беременности является именно получение жизнеспособного эмбриона, время которого точно известно. После оплодотворения яйцеклетки в инкубаторе полученный из нее зародыш переносится в матку будущей мамы не сразу, а через 3-5 дней – по достижении им стадии бластоцисты. Этот временной отрезок также учитывается при определении сроков беременности. Из-за высокой точности этого метода анализ на ХГЧ, позволяющий установить факт успешного наступления беременности, пациенткам назначается уже на 2 неделе после процедуры.
- Акушерский. Этот метод является универсальным, он применяется для определения сроков беременности не только после ЭКО, но и после естественного оплодотворения. При акушерском способе начальной точкой гестации считается первый день последней менструации. Поэтому расхождение с реальным сроком беременности составляет около 2 недель. Использование менее точного акушерского метода при ЭКО обусловлено тем, что он является стандартом для всех медицинских учреждений. Поэтому, если будущая мама после ЭКО обратится за помощью в другую клинику, это исключит ошибки в сроке определения беременности. Акушерский способ позволяет достаточно точно определить срок родоразрешения – для этого от даты последней менструации отнимаются 3 месяца и прибавляются 2 недели.
- Гинекологический. Срок беременности врач может определить и по результатам гинекологического осмотра женщины. Однако, этот способ эффективен только до 10-14 недели гестации, так как в начальный период развитие эмбриона происходит у женщин практически одинаково и ошибки в данном случае маловероятны. Врач определяет срок беременности по размерам матки и положению ее дна, степени подвижности плода. Начиная со второго триместра развитие ребенка проходит более индивидуально, поэтому точность гинекологического метода снижается – врач сможет назвать лишь приблизительные сроки.
- Ультразвуковое обследование (сонография). УЗИ является стандартной диагностической процедурой для всех беременных женщин независимо от того, зачали они естественным или искусственным способом. Стандартом предусмотрено 3 прохождения этого исследования – на 11-14, на 18-21 и на 30-34 неделях беременности. Однако, женщинам, прошедших процедуру ЭКО, УЗИ может назначаться чаще. До 8 недели гестации сонография позволяет довольно точно определить возраст плода по различным физиологическим критериям – массе, длине, копчико-теменному размеру, толщине воротниковой зоны, окружности головы, живота и т. д. Далее эмбрион начинает развиваться более индивидуально, поэтому эффективность данного метода снижается. Он начинает использоваться главным образом для оценки соответствия параметров плода установленным нормам.
- Анализ на ХГЧ. Хорионических гонадотропин (ХГЧ) – гормон, который начинает выделяться плацентой практически сразу после имплантации эмбриона в матку женщины (примерно через 5-6 дней после переноса). Так как в первые дни это вещество вырабатывается в малых количествах, анализ на его содержание назначается на 4 неделе гестации. Тест на ХГЧ является вспомогательным методом определения сроков беременности. Это связано с тем, что концентрация этого гормона в организме женщины подвержена значительным колебаниям под воздействием различных факторов и не может дать точных данных.
Приблизительно рассчитать срок беременности при ЭКО женщина может и самостоятельно по шевелению плода. Как правило, активно двигаться будущий малыш начинает на 19-20 неделе. Поэтому, если будущая мама ощущает отчетливые толчки ребенка, в большинстве случаев это означает, что половина срока вынашивания уже прошла.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу

