Календарь беременности. 9-я акушерская неделя
Содержание:
Ваше самочувствие
На сроке 7 – 8 недель беременности матка имеет размер не больше гусиного яйца, поэтому «беременный» живот еще незаметен, но у некоторых мамочек он все-таки увеличивается. Это связано с избыточным потреблением пищи. Если количество поступающих в организм калорий превышает энергетическую потребность в них, остаток откладывается в виде подкожного жира на этом сроке. Так начинает развиваться ожирение, которое может вызвать ряд акушерских осложнений:
- Аномалии родовой деятельности;
- Самопроизвольный аборт до 37 недель;
- Гестоз (отеки, повышение артериального давления, появление в моче белка);
- Сахарный диабет беременных;
- Рождение крупного ребенка с весом от 4 кг и т. д.
Поэтому на протяжении всей беременности прибавку веса нужно строго контролировать.
На 8-й неделе ваше самочувствие может немного ухудшиться, во-первых, из-за токсикоза, а во-вторых — из-за растущей матки: ее давление на внутренние органы (и в том числе на мочевой пузырь) становится причиной болей, дискомфорта, частого мочеиспускания. Уже сейчас у вас может появиться боль в области бедра и таза — это знак раздражения седалищного нерва. Чтобы снять болевые ощущения, лягте на противоположный бок.
Конец 2-го месяца беременности характеризуется изжогой и расстройствами пищеварения. Буйство гормонов приводит к вкусовым извращениям и резкому изменению состояния кожи (у кого-то она становится жирной и покрывается угрями и пигментными пятнами, а у кого-то, наоборот, приобретает здоровый розовый цвет и упругость).
Также по истечении 7 – 8 недель в ногах может появиться чувство тяжести. К сожалению, оно останется с вами до самого конца беременности. А еще на этом сроке остается актуальной эмоциональная неустойчивость, которая выражается в плаксивости, раздражительности и рассеянности.
Медицинское обследование женщины
На 9 неделе беременности женщине нужно обратиться к участковому гинекологу для постановки на учет, если, конечно, она не сделала этого ранее. Вставать на учет желательно на ранних сроках (до 12 недель). Это поможет предотвратить возможные патологии.
При первичном обращении в консультацию врач обязательно измеряет окружность живота беременной, ее вес и некоторые другие параметры.
Также гинеколог выпишет направление на следующие анализы:
- Общий анализ крови;
- Общий анализ мочи;
- Анализ кала;
- Анализ крови на определение резус-фактора;
- Анализ крови на наличие скрытых инфекций.
Врач обязательно возьмет на анализ мазок из влагалища и предложит беременной пройти осмотр у специалистов.
Ультразвуковое исследование на 9 неделе беременности назначается в редких случаях. Для этого должна быть определенная причина. На мониторе аппарата УЗИ на 9 неделе уже можно разглядеть очень многое.
Не забывайте, что отныне вам противоположен стресс. Здоровья вам и будущему ребенку! И вперед в 10 неделю беременности!
Развитие будущего ребенка на 9 неделе беременности
В головном мозге формируется мозжечок (части мозга, обеспечивающей координацию движений). Появляются первые закладки лимфатических узлов. Развивается средний слой надпочечников (кстати, там вырабатывается всем известный адреналин). В легких появляются зачатки бронхов в виде коротких ровных трубочек. Начинается дифференцировка яичников у плодов женского пола. Уже можно различить лицо Вашего малыша. Подбородок еще прижат к груди. Активно формируются конечности: идет укрепление костей, намечаются суставы, а также пальцы кистей и стоп. На этой неделе возможны первые самопроизвольные движения, но почувствовать их вам пока не удастся. Ребенок еще слишком мал: его рост 13-15 мм, вес — 1 г.
Сколько стоит медикаментозный аборт
В каждой клинике прерывание беременности с помощью таблеток стоит по-разному. Но не стоит выбирать самый дешевый вариант, так как на поверку он окажется самым дорогим. Обычно медцентры указывают полную стоимость процедуры, включая УЗИ, стоимость таблеток и консультации. Некоторые же клиники идут на хитрость, указывая стоимость аборта в прайсе без обследования.
В нашей клинике цена медикаментозного аборта с обследованием без учета скидки будет такой:
|
ПРЕПАРАТ + ОБСЛЕДОВАНИЕ |
СТОИМОСТЬ БЕЗ УЧЕТА СКИДКИ |
|
Медикаментозное прерывание беременности («Мифегин» Франция) |
9500 |
|
Медикаментозное прерывание беременности («Миропристон» Россия) |
6500 |
|
Медикаментозное прерывание беременности («Мифепристон» Китай) |
4500 |
В настоящий момент действует отличная скидка на аборт на раннем сроке! Подробности узнавайте у администратора.
Профилактика нежелательной беременности
Чтобы в дальнейшем не сталкиваться с этой проблемой, нужно серьезно подумать о контрацепции. К самым популярным видам относятся:
- Барьерный (презерватив);
- Внутриматочные спирали;
- Противозачаточные таблетки.
Важно отметить, что подбор контрацептивных препаратов осуществляется специалистом строго индивидуально. Поставить спираль можно сразу после прерывания беременности медикаментозным способом
Каждая женщина вправе решать, прерывать беременность или рожать. Благодаря появлению такого безболезненного метода прерывания беременности на ранних сроках, медикаментозный аборт не угрожает бесплодием или осложнениями. Главное, вовремя обратиться в клинику и не тянуть с обследованием.
Внимание! Аборт вреден для здоровья женщины!
Брадикардия плода: причины и симптомы

Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Как проводить подготовку к ультразвуковому исследованию
Для выполнения такого обследования нужно иметь направление от гинеколога, в котором указана причина для требующегося женщине УЗИ. Также следует взять с собой паспорт беременности, полотенце, пеленку. Результаты анализов или предыдущих инструментальных исследований тоже должны быть прикреплены к паспорту (карте беременной).
Заключение УЗИ будет отдано женщине, его нужно присоединить к карте и показать наблюдающему акушеру-гинекологу. На само исследование лучше придти не на полный желудок, чтобы чувствовать себя комфортнее. При наличии повышенного газообразования стоит принять несколько капель безопасных препаратов (Саб Симплекс, Эспумизан).
Схема приема таблеток для медикаментозного аборта у нас и в Европе
Универсальной схемы медикаментозного аборта этими препаратами не существует. Каждый гинеколог выбирает опробованную им методику, которая дает лучший результат без осложнений. Обязательный момент — оценка состояния женщины (возраст, количество родов, масса тела, гормональный фон и т.д.). Поэтому информация о дозировках лекарств для прекращения беременности дается исключительно с целью ознакомления.
Так в инструкции к мифепристону, чтобы прервать беременность до 9 недель, рекомендуемая разовая дозировка 600 мг препарата — это 3 таблетки по 200 мг. Пища снижает эффективность любого лекарства, поэтому пить таблетки нужно до еды либо через 1,5 часа. Через двое суток нужно принять ещё 2 таблетки мизопростола (400 мкг). Как было сказано выше, принимать таблетки для аборта можно только в присутствии гинеколога.
В Европе действует иная схема. Для прерывания беременности сроком до 49 дней, женщине дают 200 мг мифепристона, через 48 часов еще 400 мкг мизопростола. При сроке до 63 дней увеличивают дозу мизопростола до 800 мкг, но препарат вводят во влагалище или предлагают рассосать под языком. Если в течении 4 часов выкидыш не произошел, гинеколог назначает вторую дозу мизопростола — 400 мкг. Естественно, что такие дозировки заметно бьют по гормональному статусу пациентки.
На ранних сроках 9—13 недель европейские врачи назначают разово 200 мкг мифепристона, с влагалищным введением через двое суток 800 мкг мизопростола. Если это не дает эффекта, продолжают воздействие мизопростолом по 400 мкг. Процедуру допускают повторять до 4-х раз, через каждые 3 часа.
Беременность со сроком более 13 недель прерывают по этой же схеме, но, если аборт не произошел, после 4-х попыток с мизопростолом выжидают 3 часа и повторяют дозу мифепристона, дополняя ее мизопристолом через 12 часов. Как вы понимаете, российские врачи на такие эксперименты не идут, беспокоясь о состоянии пациенток.
Схема медикаментозного аборта в США
В США схема, напротив, более щадящая. На ранних сроках беременности рекомендован прием 200 мг мифепристона, с дополнением через 48 часов 800 мкг мизопростола внутрь. При этом при сроке беременности до 60 дней эффективность абортирования составляет 98,3%.
Кроме этих методик возможно делать медикаментозный аборт комбинируя инъекцию метотрексата с приемом мизопростола внутрь или во влагалище. Эта схема требует больше времени и в случае сохранения беременности высок риск аномалий развития плода. При использовании мизопростола без метотрексата требуется огромная доза препарата, а выкидыш происходит в течение длительного времени. При этом вероятность полного аборта снижается. По этим причинам данные схемы во многих медцентрах не применяются.
Какие бывают фазы менструального цикла?
Первая фаза проходит под влиянием эндокринного гормона (то есть естественного, вырабатываемого в организме), который стимулирует образование и развитие яйцеклетки. Этот гормон так и называется – фолликулостимулирующий (ФСГ), а вырабатывается он гипофизом. Под влиянием ФСН образуются фолликулы. Их оболочка производит эстрогены (половые гормоны). Под патронатом ФСГ фолликулы увеличиваются, но оптимальных размеров достигает только один (доминантный). Он вырастает до 3 см в диаметре.
Вторая фаза – овуляторная. Под действием лютеинизирующего гормона оболочка доминантного фолликула разрывается и яйцеклетка выходит прямо в малый таз. Это и есть овуляция. В это время могут ощущаться боли в животе: от тянущих до интенсивных. Затем яйцеклетка заходит в маточную трубу и продвигается в полость матки. Если на ее пути встречается сперматозоид, то происходит оплодотворение.
Третья фаза обусловлена влиянием на организм прогестерона – гормона, назначение которого сохранять беременность. Этот гормон вырабатывается фолликулом, из которого вышла яйцеклетка. В фолликуле формируется так называемое желтое тело, которое активно производит прогестерон в течение нескольких суток. Под действием этого гормона увеличивается аппетит, появляется сонливость и повышается температура. Если же яйцеклетка не оплодотворилась, то желтое тело постепенно прекращает секрецию прогестерона. В итоге желтое тело перерождается и выработка прогестерона останавливается. Затем начинается менструация.
Четвертая фаза – менструация. Это самый неприятный, а подчас болезненный для женщины период. Кровотечение длится от трех до шести суток, и связано с отторжением внутренней оболочки матки (эндометрия). И хотя это последняя стадия цикла, принято считать первым днем менструального цикла первый день кровотечения, так как именно этот день проще всего определить.
Причины, по которым врач может положить на сохранение в 9 недель
Перспектива лечения в стационаре при нормальном самочувствии мало обрадует беременную женщину. Может казаться, что врач просто перестраховывается, хотя повода для волнения нет. На самом деле есть много ситуаций, когда требуется пристальное наблюдение специалистов во время беременности. Например, наличие хронических заболеваний (сахарный диабет, ревматизм, гипертония). Можно выделить шесть самых распространенных причин лечения в стационаре на раннем сроке.
| Патологическое невынашивание плода | Если у женщины в анамнезе были два и более выкидыша, ставится диагноз невынашивания. Причин ему может быть много, от гормональной недостаточности до несостоятельности шейки матки. Тактика лечения выбирается гинекологом, он может назначить прием гормональных препаратов или наложить на шейку матки специальный шов до самых родов. |
| Наличие угрозы прерывания | Боли внизу живота, сопровождающиеся кровяными выделениями, – определенно, повод отправиться в больницу. Врач постарается снять повышенный тонус матки и определить, что происходит с малышом и мамой. |
| Токсикоз на ранних сроках вынашивания плода | Неукротимая рвота с обезвоживанием и потерей веса останавливается в стационаре с помощью капельниц. |
| Пиелонефрит | Воспалительный процесс в почках возникает при беременности зачастую из-за давления матки на мочеточник. Температура и боль в пояснице требуют медикаментозного лечения и наблюдения врача. |
| Многоводие и маловодие | При проблемах с количеством околоплодной жидкости пациентка в положении часто нуждается во всестороннем обследовании и противовоспалительной терапии, которые невозможно обеспечить в домашних условиях. |
| Многоплодная беременность | Двойная или тройная радость в критические сроки (особенно до 10-12 недель) может омрачиться выявлением патологий в развитии одного из детей. Чтобы этого избежать, при наличии опасений врачи рекомендуют лечь в стационар, чтобы провести профилактику вынашивания беременности и проконтролировать развитие плода. |
Почему на УЗИ не виден эмбрион?
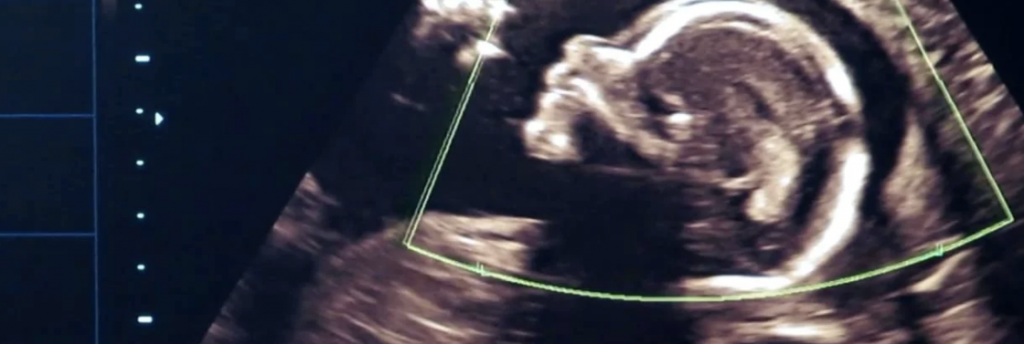
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Состояние женщины
У женщин могут наблюдаться влагалищные выделения на первых неделях беременности. Они должны быть прозрачными и не должны иметь специфического запаха. Появление выделений зеленоватого, желтоватого оттенков с неприятным запахом может свидетельствовать о развитии в организме женщины инфекции.
Кровянистые влагалищные выделения, если они не обильные, могут быть вызваны эрозией шейки матки. Но чаще всего их появление связано с серьезными патологиями. Это может быть признаком наличия угрозы прерывания беременности.
На ранних сроках беременная не должна испытывать болевых ощущений. Допускаются лишь слабовыраженные боли, связанные с напряжением мышц живота. Это могут быть симптомы тонуса матки при беременности.
Если женщина периодически испытывает в области поясницы такие неприятные ощущения и при этом она чувствует, как каменеет ее живот, ей нужно оповестить об этом своего гинеколога.
Чтобы ослабить тонус, нужно срочно принять горизонтальное положение и постараться расслабиться. Чаще всего напряжение мышц бывает вызвано стрессами. В этом случае нужно выпить успокоительное натурального происхождения. Ослабить напряжение мышц помогут и спазмолитики, но не стоит пить их без рекомендации врача.
Иногда тонус бывает вызван недостатком магния в организме. Недостаток солей магния можно восполнить, принимая определенные препараты по совету своего гинеколога.
Сильные схваткообразные боли в животе могут указывать на существующую угрозу выкидыша. При появлении таких болей нужно срочно обратиться за медицинской помощью, чтобы сохранить беременность.
Появление температуры на 9 неделе беременности является признаком простуды. Возможно, произошло заражение организма женщины какой-либо инфекцией.
Сбивать температуру при беременности можно только определенными препаратами. Анальгетики в этом случае строго запрещены.
Ощущения будущей матери на 9-ой неделе
Многие женщины отмечают улучшение самочувствия, хотя некоторые неприятные ощущения еще не покидают:
- Будущая мать все чаще и чаще испытывает желание отдохнуть и прилечь;
- Продолжает мучить токсикоз (хотя с этой недели тошнота должна понемногу отступать);
- Все еще беспокоят головокружения;
- Может появиться заложенность носа;
- Отмечается нарушение сна, невозможность выспаться.
Что касается внешних изменений, то:
- талия увеличивается;
- набухает грудь, и становиться еще более чувствительной, чем раньше (именно на первый триместр, в особенности, на его конец, и приходится резкое увеличение груди);
- на груди появляется голубая сеточка из вен, это расширенные подкожные вены (но это может произойти и позже 9 недели).
Факторы риска
На сроке 10 недель беременности велик риск развития генитальных инфекций. Чаще всего у будущих мам обнаруживается кандидоз (молочница), однако не исключено инфицирование хламидиями, гонококками, трихомонадами и другими патогенными микроорганизмами. Вне зависимости от природы заболевания, лечить его нужно обязательно, иначе может произойти внутриутробное заражение плода, а это чревато нарушением его развития или даже гибелью. Наблюдайте за влагалищными выделениями. В норме они должны быть прозрачными или светло-молочными, однородной консистенции, возможен лишь слабый кисловатый запах, либо он отсутствует вовсе. Если выделения становятся зелено-серыми или желтыми, если в них появляются пузыри, хлопья, если они напоминают створоженную массу и приобретают резкий неприятный запах — сразу же отправляйтесь к врачу.
Вас должны насторожить и коричневые или кровянистые выделения на сроке 10 недель беременности. Небольшое количество крови может появиться после обследования у гинеколога или после полового акта. Чаще всего это объясняется эрозией шейки матки, рыхлые ткани которой повреждаются при внешнем вмешательстве. Но когда к выделениям присоединяются схваткообразные боли в животе, это может быть признаком самопроизвольного прерывания беременности. Поэтому, обнаружив у себя такие симптомы, немедленно обратитесь за квалифицированной помощью: своевременное реагирование — шанс спасти ребенка.
Повышение и понижение уровня ХГЧ3
У мужчин и небеременных женщин концентрация ХГЧ в крови не превышает 10 МЕ/л. С момента зачатия до 4 недели беременности уровень ХГЧ увеличивается в 2 раза каждые 36-48 часов, и такой темп сохраняется вплоть до 7 недели беременности. При выкидыше или замершей беременности уровень ХГЧ резко понижается в течение нескольких суток.
Норма ХГЧ при беременности по неделям – важный показатель для будущей мамы. Уровень хорионического гонадотропина не только позволяет установить наступившую беременность, но и определить патологии беременности на раннем сроке.
Пониженный уровень хорионического гонадотропина свидетельствует об отсутствии беременности, неправильном расчете ее наступления или серьезных проблемах с ее течением. Патологии беременности также могут проявляться замедленным увеличением уровня ХГЧ. Чем раньше был сделан тест на беременность и точнее рассчитаны сроки ее начала, тем проще гинекологу будет выявить отклонения от нормальных показателей ХГЧ по неделям. Низкий уровень ХГЧ отмечается при угрозе невынашивания, нарушениях в “работе” плаценты, замершей или внематочной беременности.
Превышение нормы ХГЧ по неделям, как правило, также не сулит ничего хорошего и требует срочной консультации с врачом, так как является одним из признаков патологии плода или следствием пузырного заноса. Пузырный занос – патологическое состояние, при котором при зачатии образуется не будущий плод, а полости, заполненные жидкостью. Тем не менее, избыточная выработка хорионического гонадотропина может быть вариантом нормы либо при многоплодной беременности, либо в результате приема сохраняющих беременность препаратов. У будущих мам с сахарным диабетом норма хорионического гонадотропина тоже может быть повышена.
Не стоит забывать и о возможной неточности при расчете даты зачатия: ошибочно названная дата зачатия может служить причиной мнимого повышения показателей ХГЧ в крови. У женщин с нерегулярным циклом или поздней овуляцией (готовностью половой клетки к оплодотворению) дата зачатия может быть иной, чем принято рассчитывать в практике гинеколога. Это несоответствие может стать причиной неправильной оценки результатов анализа.
Если анализы показывают, что уровень ХГЧ по неделям беременности выходит за рамки нормального, срочно обратитесь к врачу, ведь источник таких изменений нужно установить, как можно быстрее. Отклонения от нормы в уровне хорионического гонадотропина серьезно сказываются и на здоровье плода, и на здоровье матери.
Норма ХГЧ при беременности по неделям – шкала, позволяющая правильно оценивать течение беременности
Наиболее важно провести тест на уровень ХГЧ в первом триместре беременности и при угрозе выкидыша, так как это поможет предупредить множество проблем или своевременно начать борьбу с уже проявившейся патологией.. Не забывайте, что с самого первого дня определения беременности необходимо точно установить дату зачатия, чтобы избежать неправильного толкования анализов на уровень хорионического гонадотропина.
Не забывайте, что с самого первого дня определения беременности необходимо точно установить дату зачатия, чтобы избежать неправильного толкования анализов на уровень хорионического гонадотропина.
- ПОИСК РАННИХ ПРОГНОСТИЧЕСКИХ МАРКЕРОВ ПРЕЭКЛАМПСИИ Дубровина С.О., Муцалханова Ю.С., Тикиджиева В.Ю. 2016 / Таврический медико-биологический вестник
- Новые возможности прогнозировании задержки развития плода у женщин Черепанова Н.А., Замалеева Р.С., Мальцева Л.И., Фризина А.В., Лазарева В.К., и др. 2016 / Практическая медицина
- Опыт ведения беременности при сенсибилизации к хорионическому гонадотропину человека Дубоссарская Зинаида Михайловна, Дука Юлия Михайловна 2016 / Акушерство, гинекология и репродукция
Фото плода и живота матери на сроке 9 недель
Как выглядит эмбрион на 9 неделе? Ваш кроха еще подрос. У него уже начинает формироваться личико, удлиняются конечности, появляются пальчики. Именно на данном этапе ребенок прогрессирует и становится не эмбрионом, а плодом, поскольку большой палец на руке разворачивается так, что прижимается к ладони с внутренней стороны (противостоящий палец).
Уже можно заметить пуповину. И именно с этой недели ваш малыш начинает развиваться быстрее вдвое.
Фото живота матери на сроке 9 недель
Фото живота матери на 9 неделе
Именно с 9 недели может начать расти животик беременной женщины, однако каждый организм индивидуален и у кого-то это происходит раньше, у кого-то позже.
Видео – Что происходит на 9 неделе беременности
У вас появились вопросы?
Позвоните нам — мы ответим на все вопросы и при необходимости вместе с вами
подберем удобное для вас время первого приема.
Поделиться
Заказать обратный звонок
Записаться на прием
Оставить благодарность
Написать директору
Наши адреса: Казань, пр. Победы, 152/33
ул. Маяковского, 30
График работы клиники в обычном режиме:
Пн.-Пт.: 7.30 — 20.00Сб.: 9.00 — 18.00Вс.: 9.00 — 14.00
Вся представленная на сайте информация, касающаяся стоимости, носит информационный характер и ни при каких условиях не является публичной офертой.
Точную стоимость можно уточнить у наших менеджеров по телефону +7 (843) 207-04-40
О возможных противопоказаниях необходимо проконсультироваться с врачом

