Зачем нужны тесты на воспаление?
Содержание:
- Почему возникает перегрев организма?
- Что делать, если температура 37 долго держится3
- Как не допустить перегрева?
- Звоните в скорую, если ситуация ухудшается
- Как и чем сбить температуру при беременности
- Как помогать организму в борьбе
- Анализы и обследования на 39 неделе беременности
- Как повысить иммунитет при беременности
- Что такое базальная температура?
- Обследования в первом триместре беременности
- 1. Субфебрильная температура при беременности
- Лечение насморка при беременности
- Какие предвестники родов характерны для 39 недели беременности
- Как диагностируют пиелонефрит при беременности
- Какая базальная температура должна быть при овуляции?
- Как лечат пиелонефрит у беременных
- Простуда на втором триместре
- Как сбить температуру при беременности
- Диагностика и лечение
- Почему повышается температура тела перед месячными
Почему возникает перегрев организма?
Люди — существа теплокровные, однако комфортная температура для нашего организма — примерно 36,7 градусов по Цельсию. Если организм начинает перегреваться вследствие физической нагрузки, болезни или влияния внешней среды, то включается природный “механизм охлаждения”, и человек начинает потеть. Пот помогает эффективно снижать температуру тела, но процесс терморегуляции в некоторых случаях может нарушаться:
- после продолжительного нахождения в среде с высокой температурой и влажностью;
- под воздействием прямых солнечных лучей;
- при повышенной физической нагрузке в душном и жарком помещении;
- из-за слишком тёплой одежды, которая мешает отводить тепло;
- из-за недостаточного потребления жидкости.
Сбои в процессе терморегуляции организма провоцируют нарушения водно-солевого баланса, ухудшают кровообращение и повышают нагрузку на сердце. В результате повышается риск инфарктов и инсультов.
Перегрев организма и тепловой удар могут произойти в любом месте, для этого не обязательно находиться под прямыми солнечными лучами, можно просто сидеть в офисе и заниматься привычной работой. Тело нагревается постепенно, но сам тепловой удар может наступить неожиданно
Важно, чтобы рядом оказался человек, способный оказать первую помощь при перегреве, а при необходимости вызвать скорую помощь
Что делать, если температура 37 долго держится3
Активное действие гормона беременности прогестерона, увеличивающего температуру тела, продолжается в течение всей беременности, поэтому небольшое повышение температуры может сохраняться долгое время. Беременной нужно чутко следить за своим самочувствием, а при первом появлении неприятных симптомов и увеличении температуры обратиться к врачу.
Каждая беременность – уникальна, и нуждается в пристальном наблюдении. Не бойтесь показаться «мамочкой в панике», требуя врачебной помощи при повышении столбика термометра, ведь от вас зависит здоровье малыша. Гораздо лучше ошибиться в негативном прогнозе, чем пропустить развитие заболевания.
- Кузьмин В. Н. Проблема вируса гриппа H1N1 и особенности заболевания у женщин во время беременности //Лечащий врач. – 2010. – Т. 1. – С. 66-8.
- Свирская Е. В. Дневник будущей мамы. Беременность день за днем. – СПб. Издательский дом Питер, 2014. С. 87-89
- Шефер К. Лекарственная терапия в период беременности и лактации. – Logobook. ru, 2010. С. 179-180
Как не допустить перегрева?
Оказывать первую помощь при перегреве полезно уметь, но лучше не доводить организм до такого состояния. Даже если на улице прочно установилась жара, можно организовать свой день так, чтобы минимизировать риск перегрева.
Приучите себя раньше вставать. Совам рано начинать день тяжело, но утреннее солнце вместе с сохранившейся ночной прохладой помогут просыпаться проще. Как известно, утренние часы менее жаркие, чем дневные, поэтому рассчитывайте время. Если работать вам нужно на улице или до места работы придётся добираться на общественном транспорте, лучше выехать заранее, возможно, и попутчиков в ранний час будет меньше.
Носите с собой бутылочку воды. В жаркие дни организм теряет много влаги, стремясь себя охладить, но водный баланс нужно поддерживать. Лучше всего пить прохладную негазированную воду, избегать алкоголя и кофеина. Если вы отправляетесь на прогулку, не забудьте взять воду с собой, чтобы не искать магазины по дороге. Приобретите спортивную бутылку, из неё удобно пить даже на ходу, стильный дизайн будет радовать взгляд, а возможность многократного использования сократит объём производимого вами мусора.
Чаще отдыхайте. Жара выматывает, поэтому если вы вынуждены продолжительное время находиться на улице, возьмите за правило каждые 1-2 часа делать небольшие перерывы. Достаточно на 15-20 минут перемещаться в прохладное место, чтобы организм смог прийти в норму. Это снизить вероятность перегрева.
Отдавайте предпочтение лёгкой одежде из натуральных тканей. Летом принято носить одежду светлых тонов из тонких материалов. Это дань не только моде, но и здравому смыслу. В светлой одежде не так жарко, а свободный крой и лёгкая ткань обеспечат циркуляцию воздуха. Это поможет телу быстрее избавляться от избыточного тепла. Голову также нужно защищать. Отлично подойдут шляпы или лёгкие головные платки.
Перестройте рабочий график. Конечно, многие вынуждены подстраивать свой рабочий график под установленный в организации рабочий режим, но многие работодатели идут на компромиссы. Например, можно начинать рабочий день пораньше, а в обед устраивать “сиесту” или попытаться сдвинуть задачи, требующие физической нагрузки, на утро или вечер.
При смене климата дайте организму время на акклиматизацию. От отпуска каждый стремится получить как можно больше, но лучше делать это не в ущерб своему здоровью. Если вы отправились на курорт, то хотя бы в первый день старайтесь избегать нахождения под прямыми солнечными лучами. На пляже разместитесь в тени или арендуйте зонт.
Прислушивайтесь к своему организму
Организм обязательно предупредит вас о приближающемся тепловом ударе, но важно прислушиваться к его сигналам. Если вы без объективных причин почувствовали себя усталым, у вас начала кружиться голова или появилась тошноте, то постарайтесь как можно быстрее укрыться в тени, чтобы передохнуть
Звоните в скорую, если ситуация ухудшается
Повышенная температура — это тревожное, но привычное явление во время болезни. Первые три дня с ней можно справиться дома самостоятельно. Но в этих случаях стоит обратиться в скорую или вызвать врача
- сковало затылочные мышцы;
- голова болит слишком сильно;
- начались судороги;
- вас рвет;
- есть диарея;
- больно ходить в туалет;
- на коже появилась сыпь;
- вы не понимаете, спите вы или бодрствуете;
- появились проблемы с глотанием и неприятная сухость во рту;
- температура выше 38 °C держится больше трех дней.
Педиатры рекомендуют если у младенца от 0 до 4 месяцев поднялась температура выше 38 °C. Если ребенок старше, при температуре 38,9 °C и других тревожных симптомах лучше связаться с врачом или вызвать скорую.
Как и чем сбить температуру при беременности
Сбивать температуру беременной женщине необходимо в следующих случаях:
- когда она стремительно повышается и ухудшается самочувствие;
- температура поднялась выше 38 градусов;
- повышение температуры тела из-за ангины.
Если температура поднимается до 37,5 градуса при ОРВИ, то ее сбивать не нужно. Организм самостоятельно борется с инфекцией. Иногда такие ее значения могут свидетельствовать о вялотекущем воспалительном процессе в организме. Помочь его определить сможет только доктор.
В первую очередь приступать к снижению температуры во время беременности нужно с народных средств, так как многие лекарственные препараты недопустимы в этот период. При высокой температуре организм теряет много жидкости, которую нужно обязательно восполнить. Для этого помогут чаи (липовый, малиновый, зеленый), компоты или морсы (клюквенный, вишневый, смородиновый, малиновый) и молоко с медом. Если есть аллергия на мед или ягоды, то можно пить чай с лимоном.
Эти напитки способствуют снижению температуры, обладают противовоспалительным действием и укрепляют иммунитет. Питье должно быть теплым в количестве не менее 1,5-2 литров в течение суток.
Если позволяет самочувствие, то будущая мама не должна сильно кутаться при высокой температуре. Увеличить потоотделение, что способствует снижению температуры, поможет уксусное обтирание. Для этого нужно яблочный уксус развести водой до слабой консистенции. Замена ему – лимонный сок. Можно обтираться просто холодной водой или прикладывать на лоб холодный компресс.
Если народные методы не помогают справиться с жаром, то следует прибегнуть к лекарственным средствам. Ни в коем случае нельзя для этого использовать аспирин. Он вызывает угрозу выкидыша и провоцирует развитие у плода пороков. Препараты на основе ибупрофена противопоказаны в 3 триместре беременности.
Единственное разрешенное жаропонижающее во время беременности – это парацетамол и препараты на его основе. Принимать такие средства нельзя более 4 раз в сутки
Несмотря на его безопасность, использовать лекарство нужно с осторожностью, так как оно может нарушать работу почек и печени
Некоторые заболевания могут лечиться только с использованием антибиотиков. В этом случае врач назначает препарат, который допустим для приема во время беременности.
Как помогать организму в борьбе
Взрослым
Любая температура — это неприятно, а ведь кто-то из нас даже пытается с ней работать. А еще говорят, температура 37,5 °C может быть противнее, чем 38,3 °C. Слушайте свое тело. Если вам нехорошо, выпейте парацетамол или ибупрофен, не дожидаясь лихорадки. Ничего такого не случится, главное, не пейте больше суточной дозы.
Отложите дела и прилягте. Пейте больше жидкости в любом виде. Старайтесь есть — организму нужны силы. Если вас знобит, укройтесь легким одеялом. Наденьте что-то свободное и старайтесь не кутаться — так вы поможете телу быстрее остывать. Можно принять теплую ванну, но нужно, чтобы температура воды была ниже температуры вашего тела.
Детям
Если у вашего ребенка высокая температура, но нет лихорадки, Лекарства принимать не стоит, но обязательно следите за состоянием. Если оно вызывает сомнения, дайте ребенку ацетаминофен или ибупрофен.
Анализы и обследования на 39 неделе беременности
Будущая мать находится под систематическим наблюдением с момента постановки на учёт и до выписки из роддома. На 39 неделе акушеру-гинекологу необходимо как можно точнее оценить, каково состояние плода и готов ли он к появлению на свет. С этой целью у беременной определяют следующие показатели:
- вес
- уровень артериального давления;
- высоту стояния дна матки;
- сердцебиение плода;
- окружность живота.
В ходе последнего месяца женщине приходится еженедельно сдавать мочу для общего анализа (это позволяет контролировать состояние почек, их работу). Вывод о необходимости дополнительных анализов делает врач, который проводит обследование.
Также, специалист обязательно прослушивает частоту сердечных ударов для своевременного выявления возможных патологий. Если планируется разрешение родов при помощи кесарева сечения, то женщину направляют на УЗИ.
Как повысить иммунитет при беременности
Подготовьтесь к холодам заранее. Сейчас самое время посетить терапевта и попросить его назначить какие-нибудь природные средства, повышающие иммунитет.
Важно! Ни в коем случае не применяйте средства на основе эхинацеи, солодки, лимонника, левзеи, заманихи, женьшеня. Все они повышают не только иммунитет, но и артериальное давление, а ещё учащают пульс как матери, так и ребёнка
А это может навредить.
Будьте осторожны с луком и чесноком. Они разжижают кровь и поэтому показаны далеко не всем. Но если анализы подтверждают повышенную свёртываемость крови, то регулярное употребление лука и чеснока как раз поможет нормализовать состояние.
А вот хрен – отличный и, главное, безопасный при беременности иммуностимулятор. И сейчас его ещё вполне можно заготовить про запас (просто почистите корни хрена и измельчите при помощи тёрки или мясорубки). Но, в крайнем случае, подойдут и магазинные приправы с хреном (как можно более натуральные по составу). Только не стоит ими злоупотреблять.
Что такое базальная температура?
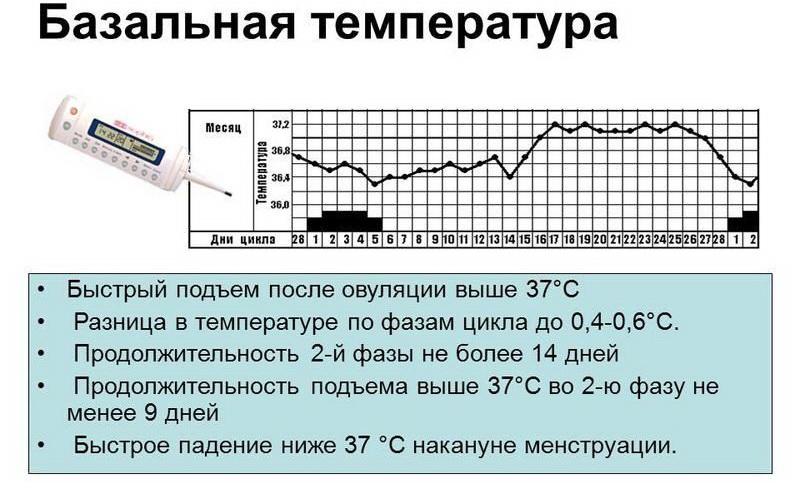
Этот термин при подготовке и во время беременности прочно входит в лексикон каждой женщины, поэтому кажется, что он как-то связан с репродуктивным здоровьем. На самом деле, слово «базальный» означает лишь «базовый, основной» и подчеркивает следующий факт: в течение дня температура тела любого человека может меняться в значительных пределах. После занятия в спортзале или плотного обеда она будет выше, чем во время просмотра новостей, лежа на диване. Измеренная днем температура несет мало информации о состоянии человека, значение имеет лишь только самая низкая температурная точка в течение суток, и именно она называется базальной.
Базальная температура измеряется в момент наивысшего расслабления — в первые минуты после пробуждения, и график ее изменения в течение нескольких дней может рассказать о многом. В частности во время менструального цикла она может помочь вычислить день овуляции.
Обследования в первом триместре беременности
Врачи женской консультации рекомендуют будущим мамочкам первый раз посетить гинеколога и встать на учет в
женской консультации в срок до 12 недели их беременности. На первой консультации специалист заводит
«Индивидуальную карту беременной и родильницы» (форма №111/у) по которой будущая мама будет наблюдаться в
женской консультации, а затем оформляет и выдает каждой пациентке обменную карту (форма 113/у – с которой
она пойдет в выбранный родильный дом) и список лабораторных обследований, которые она должна пройти в
обязательном порядке. Для тех будущих мам, которые начнут наблюдаться в женской консультации до 12 недель
беременности, положено единовременное пособие от государства (см. сайт Фонда Социального Страхования РФ,
виды и размеры пособий). Пожалуйста, учитывайте, что акушерский срок беременности рассчитывается не со дня
зачатия, а с первого дня последней менструации.
Важно помнить, что для полного оформления обменной карты нужно будет пройти ряд специалистов. Поэтому не
следует затягивать с визитом и уже после планового посещения гинеколога следует отправиться на обследование
к терапевту, хирургу, эндокринологу, отоларингологу, стоматологу и окулисту (нужных специалистов выберет
лечащий врач на основании оценки медицинской истории беременной женщины)
К прохождению данных специалистов
нужно отнестись со всей серьезностью, ведь именно от их заключения во многом зависит план ведение конкретной
беременности.
Кроме этого, в первом триместре беременности каждая женщина должна сдать ряд анализов, среди которых:
привычный всем общий анализ крови;
важное определение группы и резус-фактора, если у мамы окажется отрицательный резус-фактор, нужно будет
проверить резус-фактор будущего отца;
биохимический анализ крови;
определение свертываемости крови;
исследование на наличие антител к TORCH-инфекциям, в частности, краснухе, токсоплазме, цитомегаловирусу,
герпетической инфекции;
анализы на сифилис, гепатиты В и С, ВИЧ;
общий анализ мочи и тест на сахар;
анализ кала на яйца глистов;
мазок из носа;
мазок на влагалищную флору;
ЭКГ.
Список может быть как шире, так и уже, более подробную информацию можно получить у лечащего врача При
постановке на учет врач проводит общий и гинекологический осмотр беременной женщины с занесением полученных
данных в ее обменную карту.
Ошибочно полагать, что какие-то из перечисленных выше анализов являются необязательными или их можно
избежать. Только полное исполнение рекомендаций врача по объему обследования, позволит оценить состояние
здоровья будущей матери, ведь ей предстоит достаточно напряженный период, который также закладывает и основу
здоровья ребенка в будущем.
Если во время беременности женщина отказывается сдавать кровь на ВИЧ, тогда данный анализ проведут малышу
сразу после рождения
Очень важно оценить статус по ВИЧ инфекции как можно раньше до родов. К сожалению,
многие женщины не знают о своем статусе по ВИЧ инфекции, а ведь в случае правильного выполнения профилактики
передачи от матери к ребенку, риск рождения малыша с ВИЧ инфекцией практически равен нулю
А как обстоят дела с другими анализами из обязательного списка? Своевременно сделанные исследования на
TORCH-инфекции помогут вовремя диагностировать заболевание. Общий и биохимический анализ крови даст
возможность оценить состояние здоровья женщины, исключить анемию беременности и вести контроль уровня
форменных элементов крови. Анализ мочи необходим для оценки функции почек.
Обычно врач-гинеколог в женской консультации приглашает на прием беременных женщин в первом триместре с
частотой 1 раз в 4 недели.
Первый триместр беременности подходит к концу? Самое время для ультразвукового исследования. УЗИ на 11-13
неделе позволяет:
- определить точные сроки гестации;
- дать заключение о количестве плодов в матке;
- диагностировать возможные проблемы формирования нервной трубкой плода, дефекты конечностей и брюшной
стенки.
Кроме того, в первый скрининг входит определение особых, связанных с беременностью белков (РАРР-А и βХГЧ) с
помощью анализа крови. На основание результатов УЗИ и анализа крови на эти белки, врач принимает решение о
наличие или отсутствие риска врожденных аномалий развития у плода и может направить беременную на
консультацию к врачу-генетику.
1. Субфебрильная температура при беременности
Нормальная температура человеческого тела составляет 36,6°C. Можно говорить о лихорадке, когда температура превышает 38°C. Есть много причин для повышенной температуры тела.
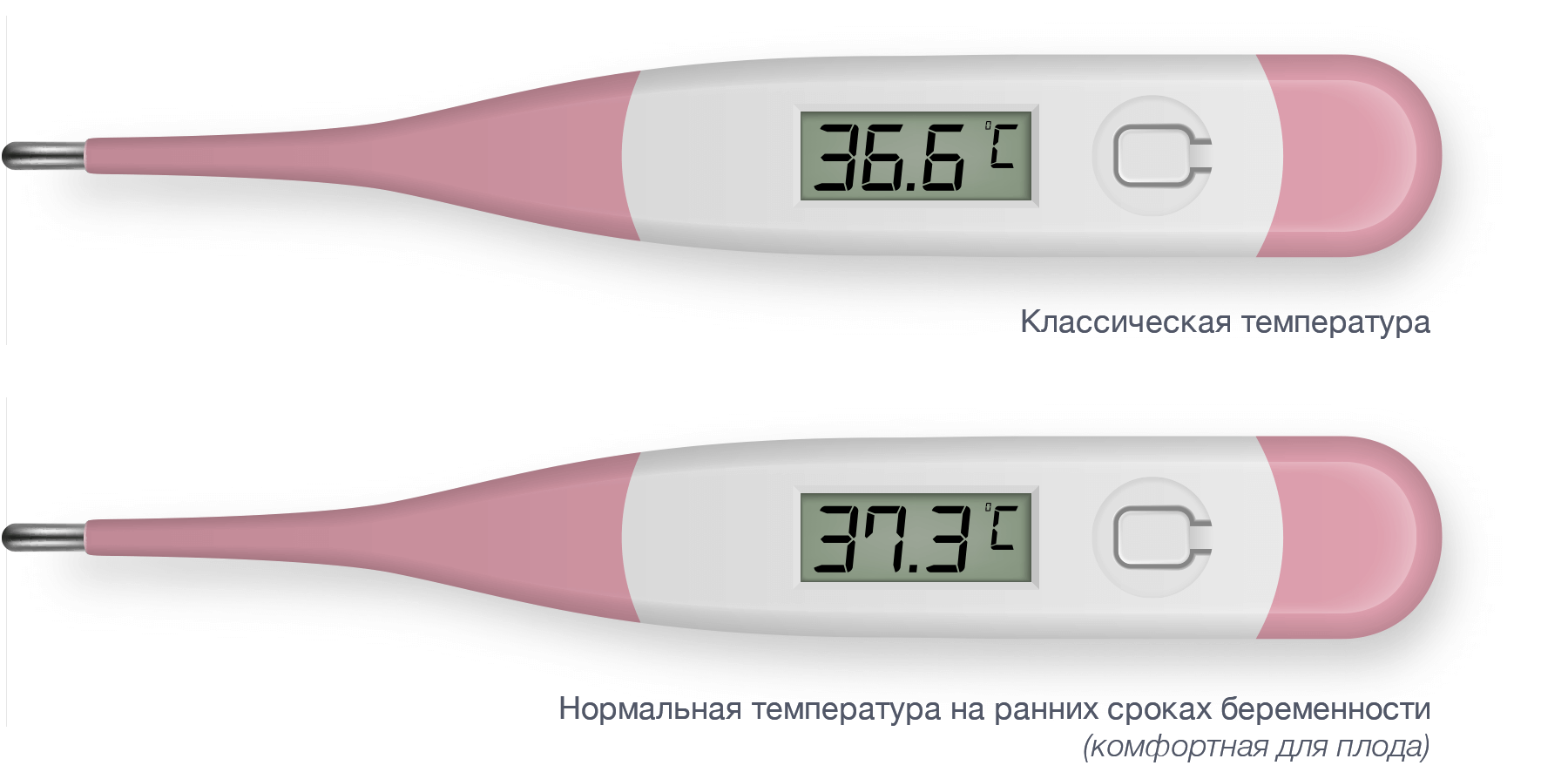
Лихорадка — это своеобразный тревожный индикатор инфекции или другого патогенного процесса в организме. Однако повышенная температура при беременности ни в коем случае не является патологией. Температура во время беременности составляет около 37°C.
Легкая субфебрильная температура при беременности является результатом повышения концентрации прогестерона в крови. Прогестерон в организме женщины вызывает множество значительных изменений, в том числе поддерживает слишком высокую температуру ее тела.
Субфебрильная температура чаще всего ощущается в первые недели беременности. Организму предстоит претерпеть множество изменений, существенно влияющих на самочувствие женщины.
Симптомы беременности в первый месяц очень неспецифичны. Стоит отметить, что сонливость и утомляемость в сочетании со стойкой субфебрильной температурой указывают на болезнь. Однако небольшая субфебрильная температура является нормальной физиологической реакцией и может сохраняться на протяжении всей беременности.
Лечение насморка при беременности
Насморк не угрожает беременности, но заложенность носа мешает свободному дыханию, а это может привести к тому, что плоду будет доставаться меньше кислорода. Да и лишний дискомфорт будущим мамам ни к чему. Облегчить состояние можно не только лекарственными препаратами, которые назначит врач, но и народными средствами.
Хорошо помогают:
- Точечный массаж. Помассируйте кожу у основания ноздрей. Это снимет заложенность и облегчит дыхание.
- Масла. Тёплые оливковое, персиковое и облепиховое масла закапывайте в нос.
- Промывание. Морская вода (либо кипячёная вода с разведённой в ней морской солью) отличное средство при насморке. И вовсе не обязательно покупать дорогие спреи. Достаточно развести 1 чайную ложку морской соли (только самой простой, без ароматических добавок и красителей) в 2 стаканах кипячёной воды и этим раствором несколько раз в день промывать нос.
Даже многократно испытанные и безотказно помогающие народные средства могут не сработать во время беременности. Ведь это период, во время которого организм нередко ведёт себя совсем не так, как раньше.
Какие предвестники родов характерны для 39 недели беременности
Вы беременные уже почти 9 месяцев, а это значит, что совсем скоро случится маленькое чудо и новый человек «пополнит» население Земли. 39 неделя беременности – самое время для срочных родов. Ребенок уже принял позу, максимально удобную для появления на свет, поджал ручки и ножки и наклонил подбородок к груди. Плод на 39 неделе беременности уже готов сам дышать и принимать пищу – материнское молоко.
Как бы ни был велик страх родов, 39-40 недель беременности – это то время, когда большинство женщин мечтают родить побыстрее. Ведь беременный живот уже настолько большой, что он мешает нормально двигаться. Кроме того, женщины часто испытывают дискомфорт, у них болит поясница, тянет низ живота. Одним словом, период это сложный.
Как диагностируют пиелонефрит при беременности
Чтобы поставить диагноз пиелонефрита, врач назначает лабораторные анализы и инструментальные обследования:
- Общий анализ крови. Может указать на наличие в организме воспаления. При этом повышаются лейкоциты, СОЭ, при длительном и тяжелом течении болезни может снижаться гемоглобин.
- Биохимия крови. Анализ не слишком показателен, если нет недостаточности почек. Он может выявить незначительное повышение мочевины и креатинина.
- Анализы мочи: общий, по Нечипоренко, по Зимницкому. В моче повышается число лейкоцитов, появляется белок, иногда кровь, плотность снижается.
- Бактериология мочи. Дает возможность установить возбудителя болезни, определить его чувствительность к антибактериальным препаратам.
- УЗИ почек. При этом обследовании выявляют морфологические изменения в почках (утолщение паренхимы, расширение лоханок, выявление остатков мочи и т.д.)
- Консультация нефролога
- Хромоцистоскопия. Инструментальная методика позволяет выявить нарушение оттока мочи, определить его причины и степень.
- Катетеризация мочеточников. Лечебное и диагностическое мероприятие, которое выявляет нарушения пассажа мочи, и устраняет препятствия для ее оттока. Проводится под контролем ультразвука.
Перечень назначаемых исследований определяется индивидуально врачом акушер-гинекологом после тщательного осмотра беременной. Лечение острого пиелонефрита и обострения хронического у женщин, вынашивающих ребенка, проводится исключительно в стационаре.
Какая базальная температура должна быть при овуляции?
Температура тела женщины в репродуктивном возрасте меняется под воздействием гормонов, и далеко не всегда она равна классическим 36,6 °C. Базальная температура уже на ранних сроках беременности поднимается до более комфортной плоду — чуть выше 37 °C. Впрочем, гораздо важнее понимать, как она ведет себя в течение менструального цикла: наряду с концентрацией лютеинизирующего гормона в крови и моче изменение этого показателя является одним из главных признаков овуляции.
С началом месячных базальная температура чуть поднимается, затем опускается к норме и держится на этом уровне в течение всей первой фазы менструального цикла. Перед самой овуляцией из-за растущего уровня эстрогена она ненадолго проседает ниже нормы. С момента овуляции выработка эстрогена понижается, а прогестерона — повышается, поэтому температура резко подскакивает выше первоначального уровня и держится там всю вторую фазу цикла, медленно уменьшаясь с каждым днем.
Описанные выше изменения в начале возможной беременности, на самом деле, минимальны — разговор идет о долях градуса. Тем не менее, характерная картина, при которой температура «ныряет» вниз, а потом быстро «вскарабкивается» на новые высоты, позволяет обнаружить овуляцию. Значит, подготовиться к долгожданному зачатию.
Как лечат пиелонефрит у беременных
Терапию заболевания в стационаре врач гинеколог проводит совместно с нефрологом. Сначала нужно, по возможности, восстановить отток мочи. Пациентку просят занять такое положение, в котором давление увеличенной матки на мочеточники уменьшается. Это может быть коленно-локтевая поза, либо поза на здоровом боку с поджатыми коленками. Если через сутки пассаж хотя-бы частично не возобновился (контролируют ситуацию с помощью УЗИ), проводят катетеризацию мочевого пузыря и мочеточников. В большинстве ситуаций после этого проблема устраняется.
В тяжелых случаях прибегают к пункционной чрезкожной нефростомии. При этой манипуляции катетер вводят непосредственно в почечную лоханку, чтобы отвести мочу. Чрезвычайно редко, когда возникает гнойный абсцесс или расплавление тканей почки, угрожающее жизни, проводят декапсуляцию либо полное удаление органа. В таком случае решают, целесообразно ли оставлять беременность. К сожалению, большинство гнойных осложнений пиелонефрита заканчиваются прерыванием беременности.
При любой форме пиелонефрита необходимо лечение медикаментами. В первую очередь следует назначать этиотропную терапию. На причину заболевания воздействуют антибиотики.
Беременным женщинам следует очень тщательно подбирать антибактериальный препарат. Ведь многие лекарства из этой группы имеют тератогенное действие (негативно влияют на развивающийся плод). Чаще всего назначаются антибиотики из группы пенициллинов (Ампицилин, Амоксициллин, Амоксиклав), цефалоспоринов (Цефалексин, Цефазолин, Цефиксим), макролиды (Эритромицин, Азитромицин). При беременности категорически нельзя назначать антибиотики стрептомицинового и тетрациклинового ряда. Врач проводит назначение или его коррекцию после посева мочи и определения чувствительности флоры. Антибиотикотерапию при гестационных пиелонефритах проводят на протяжении 10-14 дней.
Чтобы усилить действие антибиотика, параллельно назначают уросептики – фурамаг, ниторксолин (5НОК) и т.д. Для снятия симптомов интоксикации проводят инфузионную терапию растворами солей, глюкозы, реополиглюкином и т.д. Боли и спазм мочевыводящих путей при пиелонефрите устраняют с помощью спазмолитиков. Они также улучшают отток мочи из почечных лоханок. При необходимости дают десенсибилизирующие лекарства (Диазолин, Тавегил, Супрастин), успокаивающие настои из корня валерианы, мяты с мелиссой, пустырника, витамины группы В, С и РР.
Хронический пиелонефрит вне стадии обострения, при нормальных анализах мочи, госпитализации не требует. Беременной женщине только советуют, как правильно питаться и какой образ жизни вести.
Чтобы выздоровление наступило быстрее, в острый период беременная женщина должна придерживаться постельного режима. Когда обострение проходит, желательно больше двигаться. Из меню выключают острые блюда, жареное, копчености, маринады, слишком соленую пищу. Полезны напитки из свежих натуральных фруктов, ягодный (особенно клюквенный) морс, компоты, соки. Советуют употреблять чай с мочегонным действием, почечные травяные сборы, которые можно купить в аптеке.
Для лечения пиелонефрита используют готовые препараты, изготовленные на основе трав. Один из них — Канефрон Н. Это лекарство уже очень давно на рынке, испробовано многими врачами и пациентами. Канефрон обладает противовоспалительным, спазмолитическим и мочегонным действием. Он не имеет противопоказаний для беременных женщин, если у них нет аллергии на какой-либо из компонентов. Разрешено пить препарат на протяжении длительного времени.
Чем опасен пиелонефрит при беременности, и как он может сказаться на будущем ребенке? Вот некоторые опасные последствия заболевания:
- Внутриутробная инфекция
- Преждевременное прерывание беременности
- Смерть плода в утробе матери
- Роды раньше срока
- Гестоз второй половины беременности с повышением давления, отеками и белком в моче
- Недостаточность почек у беременной женщины
- Тяжелые гнойно-септические осложнение, которые могут спровоцировать смерть и мамы, и ребенка.
Простуда на втором триместре
Понижение иммунного статуса часто становится провоцирующим фактором простудных патологий при вынашивании. Простудные заболевания провоцируются ОРВИ или вирусом гриппа. Обычно девушка понимает, что простудилась, когда у нее появляется внезапная слабость и головные боли, недомогание общего характера и усталость. Мамочка отмечает появление кашля, часто чихает, у нее пропадает аппетит, появляется озноб и лихорадка.
Беременяшкам гораздо сложнее защититься от простудных патологий, просто иммунная система понижается еще на первых неделях после зачатия, чтобы предотвратить вероятный конфликт между материнским организмом и плодом. Данное состояние медики называют иммуносупрессией, оно абсолютно естественно, но чревато беззащитностью пациентки перед простудными болезнями. Усугубить положение и повысить вероятность простудных инфекций могут стрессы и табакокурение, контактирование с больным человеком, нездоровый рацион и долгое пребывание на улице в холод.
Чем опасна простуда для беременяшек
 Только врач может назначить подходящую терапию
Только врач может назначить подходящую терапию
Если температурные повышения наблюдаются часто и беспокоят длительно, то мамочке надо обязательно выяснить причину таких реакций. Простуда может стать весьма опасной для плода, потому как способна негативно отразиться на формировании жизненно важных внутриорганических структур либо вызвать выкидыш. Запущенная простуда способна привести к внутриутробному инфицированию и плодной гибели.
Гриппозные состояния опасны вторичным инфицированием бактериальными микроорганизмами, что чревато пороками развития и выкидышами. Но и паниковать при появлении простудных симптомов нельзя, беременяшкам совсем неполезно нервничать. По статистике, порядка 75% пациенток в течение беременности успевают переболеть простудой, но при этом серьезные последствия встречаются менее, чем у 1%. Главное, своевременно приступить к лечению безопасными препаратами.
Если же мамочка будет игнорировать лихорадку, попытается вылечить ее самостоятельно, то могут возникнуть осложнения вроде гипоксии, пороков развития или вторичных инфекций, фетоплацентарной недостаточности и синдрома задержки развития, а также внутриутробного инфицирования. Подобные последствия возникают и вследствие длительно повышенной температуры у беременной. Поэтому такие состояния нуждаются в терапии.
Как сбить температуру при беременности
Всем известно: повышение температуры сигнализирует о том, что организм ведёт борьбу. Поэтому и не рекомендуется сбивать температуру ниже 38 градусов. А будущим мамам и вовсе нужно быть предельно осторожными и не заниматься самолечением.
Из безопасных народных средств в сезон простуд под рукой всегда должны быть липовый цвет, листья и цветы лесной малины или земляники, корень лопуха. А вот с мёдом будьте осторожнее. Он, хотя и полезен, но всё же сильный аллерген, а это может впоследствии сказаться и на ребёнке.
Если без аптечных жаропонижающих не обойтись, выбирайте те, что разработаны для детей.
Важно! От растираний водкой или спиртом для снижения температуры во время беременности лучше воздержаться.
Диагностика и лечение
Врач на основании истории заболевания, изучения симптомов и физикального обследования назначает план обследования, который включает как инструментальные, так и лабораторные методы обследования.
Для лечения онемения, прежде всего, необходимо выяснить причину этого симптома. Если онемение связано с нарушением кровообращения, диабетом или рассеянным склерозом проводится лечение основного заболевания, как с помощью консервативных методов лечения, так и оперативным методом (например, при сосудистых заболеваниях). При ортопедических проблемах, например грыжи диска, остеохондроз лечение также может быть также как консервативным, так и оперативным (например, когда необходимо провести декомпрессию нервного корешка).
Почему повышается температура тела перед месячными
Женские гормоны влияют на фазы менструального цикла. Из-за этого температура постоянно колеблется. Температура тела перед месячными после овуляции, между 17 и 25 днем цикла у многих женщин повышается. До овуляции ранние утренние температуры от 36,11 до 36,38 градусов Цельсия, а после овуляции они поднимаются до 36,44 — 37° по Цельсию.
После овуляции температура остается повышенной пару недель до следующего периода. При беременности остается повышенной в течение 18 дней. Считается, что большинство женщин овулируют при низкой точке температурного режима, но это справедливо только для меньшинства женщин. Чаще всего овуляция происходит за день до повышения температуры. Базальная температура тела повышается сразу после овуляции и остается выше на 4 градуса.
Полезно использовать специальный базальный или цифровой термометр, чтобы точнее отслеживать небольшие изменения.
На градуснике температура при месячных 38 предупреждает о возникших проблема организма:
При наступлении климакса женщины терпят температуру 37°С и больше. Их иногда бросает то в жар, то в пот
Для женщины важно