Что нужно знать будущей маме о первом триместре беременности
Содержание:
- Третий триместр
- Что оценивается при УЗИ в 1 триместре
- Риск осложнений и перинатальной смертности
- Симптомы второго триместра беременности
- Как защититься матери и ребенку
- Рубрики
- Риски при перелете
- ОРВИ и беременность.
- Чем опасен третий триместр беременности?
- Второй триместр — безмятежность золотого времени
- 2-й триместр: 13—26-я недели
- Первый триместр беременности
- Нормы Третий скрининг — Третий триместр
- 3 триместр. Его опасности
- Первый триместр беременности
- Третий триместр
- Обследования в первом триместре беременности
- Вода и прочие жидкости
Третий триместр
В 30 недель общий и биохимический анализ крови, исследование уровня сахара в крови, коагулограмма (помним о влиянии системы свертывания крови на функцию плаценты), общий анализ крови, анализ крови на ВИЧ, гепатиты В и С, сифилис, повторный анализ крови на наличие антител (иммунных клеток крови) к краснухе, цитомегаловирусу.
В 30 недель врач выдает беременной обменную карту, в которую вписывает результаты всех анализов и обследований. С этой картой будущая мама не должна расставаться ни при каких обстоятельствах.
После 32-й недели гинеколог, если женщина работает, оформляет ей декретный отпуск.
В 34–36 недель мазок для исследования и определения показаний для лечения в случае выявления патологической микрофлоры влагалища перед родами.
Третье обязательное УЗИ и допплерометрия — исследование, определяющее состояние кровотока в сосудах маточно-плацентарного кровообращения.
В третьем триместре беременности для определения внутриутробного состояния малыша используется также кардиотокография (КТГ) — регистрация сердечной деятельности плода, которая назначается, как правило, после 33 недель беременности. При нормальном течении беременности КТГ записывается всего 2–3 раза за беременность. Если же имеются показания, то КТГ назначается в индивидуальном порядке и в необходимом количестве.
С помощью КТГ определяется тонус матки и наличие ее сократительной деятельности, а также двигательная активность ребенка. По двигательной активности оценивается возможная внутриутробная гипоксия плода.
В 35–36 недель повторно сдаются анализ крови на ВИЧ, сифилис, биохимический анализ, мазок из влагалища. Тогда же делается последнее УЗИ, врач оценивает состояние плаценты, рост и вес ребенка, его положение в матке, количество и качество околоплодных вод. Если все показатели — в норме, то дальше будущая мама должна еженедельно посещать гинеколога, ожидая начала родов.
Сколько бы анализов и исследований вам ни назначили и сколько бы раз вам ни пришлось сдать кровь из вены — встав с утра пораньше и натощак отправившись в лабораторию, каждый раз вспоминайте о том, что от этого зависит не только ваше здоровье, но и здоровье вашего малыша. А оно того стоит.
Что оценивается при УЗИ в 1 триместре
1. Копчико-теменной размер (КТР) плода
Этот показатель точно определяет срок гестации (беременности), особенно в случае, если женщина не помнит 1-й день последней менструации, либо если менструальный цикл у нее не регулярный. В заключении срок беременности выставляется по КТР плода, а не по дате последней менструации.
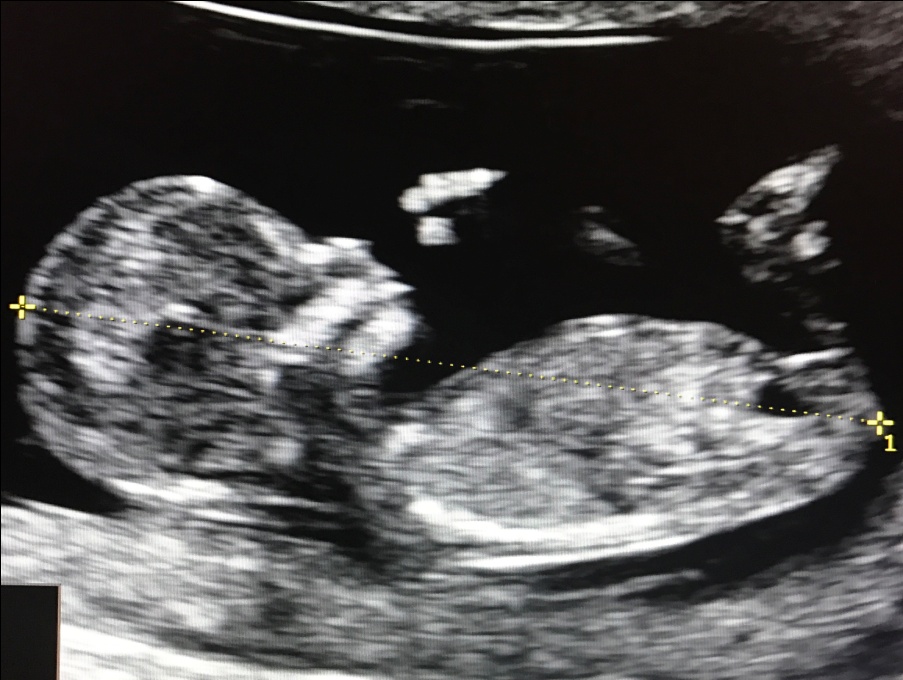
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
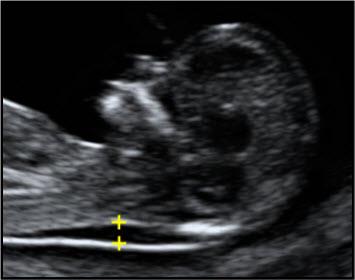
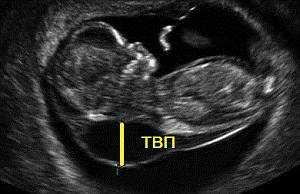
ТВП в норме ТВР при патологии
Важно понимать, что увеличение ТВП — это признак (маркер), но не точная диагностика хромосомных аномалий у плода. Определить наличие синдрома Дауна и других заболеваний у будущего ребенка позволяет только инвазивная диагностика с последующим генетическим анализом.. — носовая кость
У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
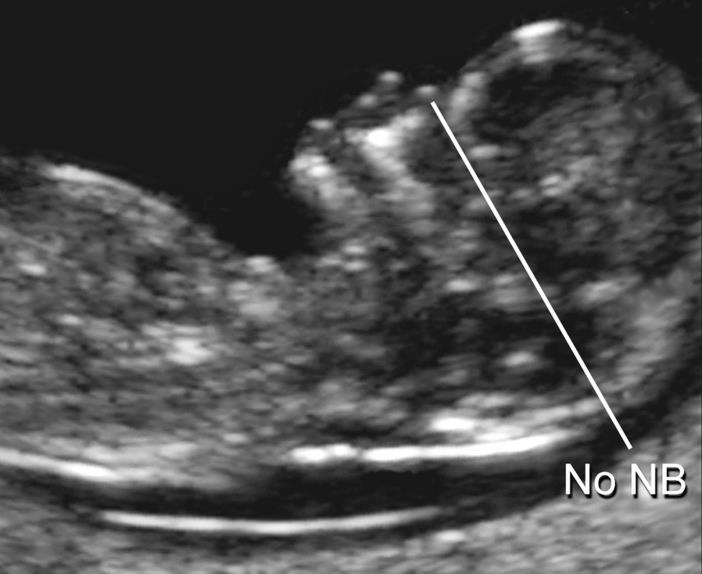
Нормальная носовая кость Отсутствие носовой кости
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
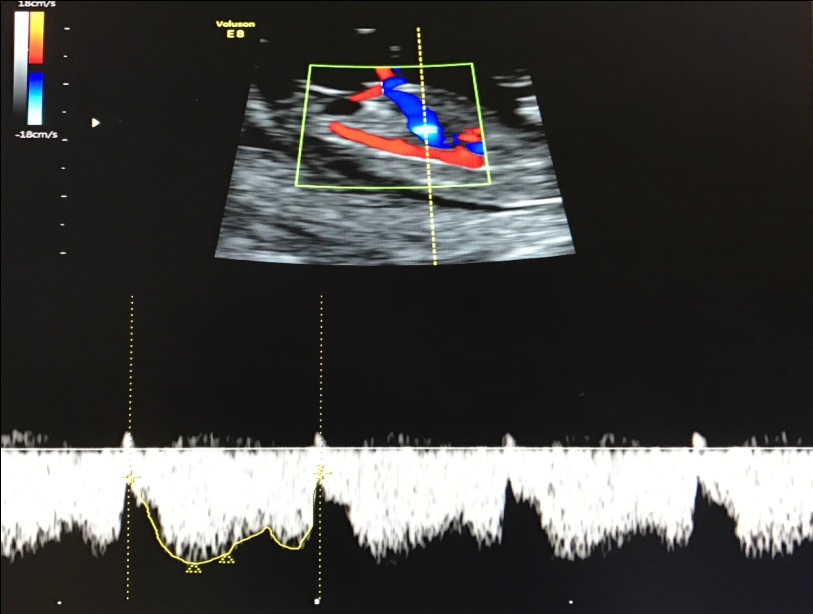
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.. — кровоток через трикуспидальный клапан в сердце плода
Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
Ручка плода Мозг плода в виде “бабочки” в норме
Риск осложнений и перинатальной смертности
Светлана Бычкова
— Расскажите поподробнее об исследовании.
— Наш институт принимал с начала пандемии беременных женщин с коронавирусной инфекцией, как острой, так и тех, кто уже перенес заболевание ранее на разных сроках. Мы проанализировали данные 144 женщин, которые перенесли коронавирус в разных триместрах беременности. Также мы вели наблюдения и за новорожденными, чтобы понять, какие осложнения могут быть у детей, матери которых во время беременности переболели COVID-19.
— Каким образом коронавирус влияет на течение беременности?
— В мире уже проводились большие крупные исследования на тысячах женщин. Согласно их данным, перенесенный коронавирус во время беременности увеличивает риск и перинатальной смертности, и тяжелых неонатальных осложнений.
Тяжелое или среднетяжелое течение болезни у беременной женщины, когда у нее высокая температура и/или дыхательные нарушения, повышает риск осложнения беременности и чаще приводит к осложнениям у детей.
Симптомы второго триместра беременности
В этот период матка активно увеличивается в размерах. Если на 13-й неделе она только начинает выходить из полости малого таза, то к 27-й занимает до 70 % брюшной полости. Это и становится одной из самых частых причин дискомфорта будущей мамы: ее органы не привыкли к такому соседству.
Во многом самочувствие женщины во втором триместре зависит от образа жизни. Правильное сбалансированное питание позволяет избежать проблем с желудочно-кишечным трактом. И хотя органы ЖКТ начинают сдвигаться под воздействием увеличенной матки, ее размеры недостаточно велики для того, чтобы вызывать запоры, тошноту и диарею.
Постепенно уменьшается влияние прогестерона: проходит заложенность носа, становятся реже позывы к мочеиспусканию. Дело в том, что гормональный фон стабилизируется, плод и матка еще не достигли таких размеров, чтобы вызывать сдавление, а значит, количество мочеиспусканий должно прийти в норму. Если частые позывы в туалет сохраняются во втором триместре, следует пройти обследование и исключить воспаление мочевого пузыря – цистит.
С 13-й недели увеличивается объем циркулирующей крови в организме женщины. В этот период очень высок риск анемии, поэтому самое время поддержать уровень железа в организме, например, при помощи комплекса Прегнотон Мама.
Нарастающий объем жидкости провоцирует снижение артериального давления. К концу 27-й недели организм адаптируется, цифры на тонометре возвращаются к привычным значениям.
Рост матки может спровоцировать появление незначительных болевых ощущений в области поясницы и нижней части живота. Это связано с натяжением связок, которые поддерживают матку. Увеличение молочных желез может вызывать незначительный дискомфорт в грудном отделе позвоночника. Ближе к середине триместра у женщины смещается центр тяжести, поэтому может теряться координация в движениях, особенно при подъеме и спуске по лестнице, при наклонах.
Как правило, сон становится более беспокойным. Ведь теперь нужно спать на боку. Решить проблему помогают подушки для беременных.
Как защититься матери и ребенку
— Как беременной женщине защититься от ковида? Какие меры предпринять?
— Правила пока все те же — стараться соблюдать дистанцию, не контактировать с людьми, которые кашляют, чихают или которые как-то скомпрометировали себя в плане ковида, и обязательно носить маски.
— Если беременная женщина все-таки заболела — каким образом можно свести риски к минимуму для себя и для ребенка?
— Нужно обязательно наблюдаться у врача. Необходимо, чтобы доктор, который ведет беременность, знал, что в данный момент женщина переносит коронавирусную инфекцию. Не надо тихо сидеть дома и скрывать, потому что осложнения беременности на фоне вирусной инфекции могут развиться достаточно быстро.
— Как родителям распознать коронавирус у новорожденного?
— У новорожденных это неспецифические, стертые симптомы
Надо обращать особое внимание, если малыша что-то начинает беспокоить, обычно у маленьких детей заболевание начинается с проблем со стороны желудочно-кишечного тракта. Это может быть отсутствие аппетита, срыгивание, жидкий стул, рвота
Если поднимается температура, надо без сомнений обратиться к врачу.
Предположить заболевание у совсем маленького ребенка можно, если болеют родственники. Младенцу практически негде подхватить коронавирусную инфекцию, только от членов своей семьи.
Рубрики
Планирование
- Зачатие
- Бесплодие
- Подготовка к беременности
- Поздняя беременность
Беременность
- Обследования и процедуры
- Фитнес для беременных
- Уход за собой
- Образ жизни во время беременности
- Питание и беременность
Роды
- Подготовка к родам
- Восстановление после родов
- Жизнь после родов
Уход и воспитание
- Уход за новорожденным
- От 1 года до 3 лет
- От 3 до 6 лет
- От 6 до 11 лет
- Воспитание в других странах
Кормление
- Грудное вскармливание
- Искусственное вскармливание
- Прикорм
- Детское питание
Болезни
- Болезни при беременности
- Детское здоровье
При копировании материалов ссылка на «Энциклопедия материнства» ОБЯЗАТЕЛЬНА!
- О сайте
- Правила
- Обратная связь
- Каталог домов
- Детский каталог сайтов
Риски при перелете
1. Нехватка кислорода
Во время полета в салоне самолета концентрация кислорода уменьшается. С этим фактом связано немало волнений беременных женщин, которые сразу рисуют в голове жуткие картины кислородного голодания ребенка в утробе. Результаты исследований, изучивших влияние относительной гипоксии на организм здоровых беременных, не нашли поводов для беспокойства: отклонений не было ни в газовом составе крови матери, ни в реакциях плода. Так что в современной науке принято считать, что небольшое снижение насыщения крови кислородом не представляет опасности для здоровых беременных.
2. Перепады давления. Преждевременные роды
Беременные женщины крайне чувствительны к перепадам давления — неизбежному явлению во время перелета, особенно ощутимому во время взлета и посадки. Со стопроцентной уверенностью невозможно сказать, как женщина это перенесет. Существует мнение, что сильный перепад атмосферного давления способен вызвать преждевременные роды. Однако научных доказательств этого не существует. Разумеется, преждевременные роды — явление нередкое, они могут произойти и на земле. Но именно в воздухе не будет детской реанимации, бригады врачей и возможности оказать квалифицированную помощь.
3. Застой крови, венозная болезнь и тромбоз
Образование тромбоза — сгустка крови в венах ног — это самая серьезная опасность, которой подвергают себя беременные женщины, сидящие неподвижно во время длительных перелетов. Риск развития глубокого венозного тромбоза у беременных в пять раз превышает риск развития его у небеременных женщин приблизительно того же возраста. Беременность сама по себе является фактором риска венозной тромбоэмболии, а длительное сидение в кресле эконом-класса ситуацию явно не улучшает. Поэтому нужно всего лишь соблюдать нехитрые рекомендации гинеколога.
4. Возможное воздействие радиации
Пока мы живем где-то в районе уровня моря, под толстым слоем атмосферы (она служит естественным барьером для излучения), то ежегодно получаем дозу радиации, равную двум рентгеновским снимкам, что считается безопасным. Однако на высоте, где парят самолеты, не ставящие своей целью покорение космоса, защитный слой атмосферы значительно ниже, чем на земле. Пилоты самолетов за год облучаются практически так же, как на объектах с повышенной радиационной опасностью. Поэтому лучше минимизировать количество перелетов во время беременности.
Беременным, которые не работают пилотами, паниковать не стоит.
Исследователи полагают, что нечастые перелеты не оказывают негативного влияния на плод. К примеру, во время трансатлантического перелета (который длится не менее семи часов) человек облучается в 2,5 раза меньше, чем при рентгене грудной клетки. Что касается облучения, которое всегда страшно получить, проходя сквозь рамки металлоискателей в аэропорту, то тут и вовсе не стоит нервничать. Сотрудники аэропортов уверяют, что в основе работы рамок — лишь слабое магнитное поле.

ОРВИ и беременность.
Беременность повышает риск как возникновения ОРВИ, так и более тяжелого течения заболевания и развития осложнений. Это связано с изменениями в иммунной системе, которые характерны для беременности. В частности, у будущих мам возникает небольшой временный иммунодефицит, который проходит сам собой в послеродовом периоде. Некоторое подавление иммунитета при беременности необходимо, т.к. женщина вынашивает малыша, который генетически отличается от нее на 50%. Эти сдвиги в работе иммунной системы могут снижать защиту женщины от вирусных инфекций.
Наибольшую опасность для беременных представляет инфекция, вызванная вирусом гриппа. При этом может происходить нарушение гормонального фона и изменение архитектуры строения плаценты. В ней возникают воспалительные и склеротические изменения, что приводит к нарушению ее функции и снижению питания плода. В период ОРВИ уменьшается двигательная активность плода. Гриппозная инфекция может вызывать задержку внутриутробного развития плода и в редких сложных случаях его гибель. Также возможно нарушение целостности амниотической мембраны и преждевременные роды, недоношенность или недостаточный вес при рождении.
Внутриутробное инфицирование плода вирусом может приводить к нарушению функции дыхательной системы после рождения и длительному состоянию хронического воспаления. Нередкими осложнениями являются нарушения психоневрологического развития ребенка, а также пороки развития сердечно-сосудистой и нервной системы. Инфекция влияет и на состояние самой беременной: повышается риск развития токсикоза и вероятность возникновения бактериальных инфекций (Streptococcus, Haemophilus influenzae, Staphylococcus aureus).
Влияние ОРВИ зависит также от срока беременности, на котором развилось заболевание. В первом триместре у плода еще отсутствует защита плацентой, что повышает риск инфицирования и как следствие может возникнуть задержка неврологического развития и поведенческие отклонения. Во 2-3 триместрах заражение ОРВИ также может иметь последствия: задержку внутриутробного развития, внутриутробное инфицирование, нарушение структуры и функции плаценты, преждевременные роды и низкий вес плода.
Грипп нарушает здоровье будущей мамы, предрасполагает ее к развитию других инфекций, нарушает нормальное течение беременности и развитие плода, может привести к выкидышу или преждевременным родам.
Кроме того, ряд заболеваний предрасполагает к более тяжелому течению инфекции и развитию осложнений. К ним относятся: ожирение, сахарный диабет, бронхиальная астма, прием иммуносупрессивных препаратов, артериальная гипертензия. Беременным с данными заболеваниями следует быть особенно внимательным к своему здоровью и при появлении первых симптомов ОРВИ сразу же обратиться к врачу!
Чем опасен третий триместр беременности?
К самым частым осложнениям III триместра относят:
- Фетоплацентарную недостаточность, при которой уменьшается кровоснабжение плаценты и плода. В результате к плоду поступает меньше питательных веществ – это приводит к замедлению роста и развития ребенка.
- Гестоз. Это результат фетоплацентарной недостаточности, при котором у беременной возникают отеки, прибавка в весе, повышение давления, появляется белок в моче. Гестоз опасен для здоровья не только женщины, но и ребенка.
Кроме того, на сроке 30–35 недель матка максимально растягивается, что повышает риск преждевременных родов (особенно если беременность многоплодная) и вероятностью разрыва рубца после кесарева сечения в предыдущую беременность.
Второй триместр — безмятежность золотого времени
Второй триместр выгодно отличается от первого и третьего — это самое комфортное для мамы время (токсикоз отступил; животик появился, но не достиг неудобных размеров), оно не обременено тревогами (все опасности ранней беременности уже позади). К тому же мама начинает чувствовать ребёнка, что добавляет положительных эмоций, снижает тревогу за его жизнь. Заболеть теперь тоже не так страшно — для будущей мамы открыт относительно большой (в сравнении с другими триместрами) список препаратов.
Во втором триместре животик обретает приятную округлость, но ещё не мешает
К концу второго триместра матка поднимается значительно выше пупка
2-й триместр: 13—26-я недели
Большинство женщин получают от 2-го триместра беременности больше удовольствия, чем от первого, с исчезновением утреннего недомогания, болезненности молочных желез и чувства усталости. Но будьте готовы к появлению некоторых других симптомов!
Боли. В результате растяжения тканей тела Вы можете испытывать боль в боках и под животом. Прибавка в весе может вызывать боли в спине и судороги ног
Врач посоветует Вам простые упражнения для подобных случаев.
Заложенный нос. Повышение уровня гормонов может приводить к заложенности носа и носовым кровотечениям.
Мягкие десны. Ваши десны приобретают склонность к кровоточивости, поэтому гигиена полости рта требует особого внимания и осторожного пользования зубной щеткой.
Кожный зуд. Кожа живота может чесаться в результате растягивания, связанного с ростом ребенка. Старайтесь ежедневно пользоваться увлажняющим кремом, чтобы избежать растяжек.
Варикозное расширение вен и геморрой. Во время беременности Вы будете более подвержены варикозному расширению вен и геморрою
Старайтесь не стоять и не сидеть слишком долго, а также не скрещивать ноги в сидячем положении. При возникновении дискомфорта или болезненности в районе анального отверстия, врач может назначить средство от геморроя.
Выделения из влагалища. Жидкие выделения из влагалища белого цвета, называемые лейкореей, являются нормальным явлением для этого периода беременности. Такие выделения помогают сохранить влагалище в здоровом состоянии. Если вы обнаружите выделения другого вида или цвета, обратитесь для консультации к врачу.
Нарушение пигментации кожи. Гормоны беременности могут способствовать появлению темных пятен на лице и животе. Солнце может усиливать появление пятен, поэтому, выходя на улицу, пользуйтесь солнцезащитным кремом. Пребывание на солнце без защиты кожи противопоказано!
Одышка. По мере того как Ваши легкие пропускают все больше кислорода для обеспечения потребностей малыша, у Вас может появиться одышка или более быстрый темп дыхания.
Усиление аппетита. С ростом ребенка Вы можете постоянно ощущать чувство голода, однако нет необходимости «есть за двоих». Если Вам требуется перекусить, выбирайте здоровую пищу, такую как фрукты или йогурт.
Основные этапы 2-го триместра беременности
- В первый раз Вы можете ощутить шевеление ребенка на 18—20-й неделях беременности. Это явление называется «оживлением» и вначале ощущается как трепет в животе.
- С ростом ребенка у Вас будет увеличиваться живот.
Первый триместр беременности
Как правило, не каждая будущая мама знает точное время и день зачатия ребенка. Именно по этой причине первый триместр у каждой женщины врачи считают с особой внимательностью. Это позволит не упустить важных событий в развитии плода.
Первый триместр начинается с 1-й недели и длится до 13-й. Он считается самым коротким, хотя для некоторых женщин он тянется довольно долго. Этот факт обусловлен субъективными ощущениями и изменениями психики. Организм будущей мамы в этот период адаптируется к новому состоянию.
Примечание. На ранних сроках беременности женщина крайне внимательно относится к своему организму.
И это правильно, ведь появляются не только эмоциональные всплески, но и другие психические состояния. Также наблюдаются необычные ощущения в животе при беременности. Они могут быть болевыми, ведь яйцеклетка уже начинает расти, а плод в ней – развиваться. Могут быть покалывания в нижней части живота. Все это считается нормальным до определенной степени болевого синдрома, особенно на ранней стадии беременности.
Важно. Если наблюдаются болевые ощущения в области живота, врачи рекомендуют сделать медосмотр
Это поможет выявить различные патологии беременности и устранить их. Во время течения первого триместра женщина должна встать на учет в поликлинику. Как правило, постановка начинается с 4-й недели.
Нормы Третий скрининг — Третий триместр
Для беременности третьего триместра при скрининге проводится УЗИ и бывает назначают допплерографию — исследование работы сосудов. По результатам исследования врач принимает решение о необходимости кесарева сечения или возможности естественных родов.
Нормы УЗИ при третьем скрининге
| Наименование | Показатель |
| БПР (бипариетальный размер, то есть расстояние от виска до виска) | 67–91 мм |
| ДБК (длина бедренной кости) | 47–71 мм. |
| ДПК (длина плечевой кости) | 44–63 мм. |
| ОГ (окружность головы) | 238–336 мм. |
| ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) | 82–278 мм. |
| Толщина плаценты | 23,9–40,8 мм. |
Пренатальный скрининг очень важное исследование, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему будущему ребенку
3 триместр. Его опасности
Заключительный этап беременности – последние три месяца или третий триместр.
С какой недели начинается? Обычно его считают с 28 по 40 недели вынашивания.
Начиная с 28 недели легкие малыша настолько сформировались, что способны вдыхать обычный воздух. Ребенок спит и бодрствует, способен закрывать и открывать глаза.
К концу 32 недели вес ребенка достигает 2,5 кг, а длина 45 см.С 33 по 37 недели полностью развились легкие, разглаживается кожа, она становится розоватой.
Возрастает тонус мышц, ребенок может поднимать голову и поворачивать ее.
Реагирует на яркий свет.
С 38 недели ребенок полностью сформирован и готов к родам.
На 40 неделе наступают роды. Однако это происходит не всегда. Иногда родовая деятельность может начаться на 1-2 недели раньше или позже установленного срока.
Перенашивание беременности может иметь неприятные последствия, поэтому необходимо обращаться в больницу, если поставленный срок подошел, а схваток нет.
Прерывание беременности в этом сроке может произойти при некоторых осложнениях, хотя вернее назвать это преждевременными родами. Ведь ребенок после 28 недель уже вполне жизнеспособен, хотя и требует особого ухода. К осложнениям беременности в этот период относят:
- Проблемы с функцией плаценты
- Высокое давление у беременной (преэкламсия)
- Аномалии матки и шейки матки
- Вредные привычки у беременной
Всем будущим мамам советуем ознакомиться с материалами о беременности – “КТР по неделям”, “Признаки замершей беременности на ранних сроках”, “Осложнения при отрицательном резусе”, “Внутриутробная гипоксия – как ее избежать” и “Месячные на ранних сроках”.
Этот период чаще всего самый сложный для будущей мамы. Усиливается дискомфорт от растущего живота, сдавливаются внутренние органы, расположенные по соседству. В третьем триместре могут возникать такие проблемы:
Легко ли проходит ваша беременность?
ЛегкоНе очень
Затрудненное дыхание из-за сдавливания диафрагмы Боли в пояснице Отеки и тяжесть в ногах Варикозное расширение вен на ногах Учащение мочеиспускания Повышение давления Поздний токсикоз Прочие недомогания
О любых проблемах своего организма необходимо рассказывать своему врачу-гинекологу, посещать которого с этого времени нужно еженедельно. Большинство из перечисленных проблем проходит после родов, однако могут требовать поддерживающего лечения в период беременности.
Таким образом, беременность условно делится на три периода – триместра. Таблица по триместрам беременности выглядит так:
| ТРИМЕСТР | МЕСЯЦЫ | НЕДЕЛИ |
| 1 | ПЕРВЫЙ | 1-4 |
| ВТОРОЙ | 5-8 | |
| ТРЕТИЙ | 9-13 | |
| 2 | ЧЕТВЕРТЫЙ | 14-17 |
| ПЯТЫЙ | 18-21 | |
| ШЕСТОЙ | 22-27 | |
| 3 | СЕДЬМОЙ | 28-31 |
| ВОСЬМОЙ | 32-36 | |
| ДЕВЯТЫЙ | 37-40 |
В этой таблице представлены триместры беременности по неделям и месяцам.
Первый триместр беременности
Как правило, не каждая будущая мама знает точное время и день зачатия ребенка. Именно по этой причине первый триместр у каждой женщины врачи считают с особой внимательностью. Это позволит не упустить важных событий в развитии плода.
Первый триместр начинается с 1-й недели и длится до 13-й. Он считается самым коротким, хотя для некоторых женщин он тянется довольно долго. Этот факт обусловлен субъективными ощущениями и изменениями психики. Организм будущей мамы в этот период адаптируется к новому состоянию.
Примечание. На ранних сроках беременности женщина крайне внимательно относится к своему организму.
И это правильно, ведь появляются не только эмоциональные всплески, но и другие психические состояния. Также наблюдаются необычные ощущения в животе при беременности. Они могут быть болевыми, ведь яйцеклетка уже начинает расти, а плод в ней – развиваться. Могут быть покалывания в нижней части живота. Все это считается нормальным до определенной степени болевого синдрома, особенно на ранней стадии беременности.
Важно. Если наблюдаются болевые ощущения в области живота, врачи рекомендуют сделать медосмотр. Это поможет выявить различные патологии беременности и устранить их
Во время течения первого триместра женщина должна встать на учет в поликлинику. Как правило, постановка начинается с 4-й недели
Это поможет выявить различные патологии беременности и устранить их. Во время течения первого триместра женщина должна встать на учет в поликлинику. Как правило, постановка начинается с 4-й недели.
Третий триместр
Будущая мама начинает активно готовиться к родам. Вес увеличивается, объём живота растёт. Эти признаки создают неудобства — тяжело наклоняться, спать, начинает болеть спина, беременную женщину сопровождают частые мочеиспускания, возрастает нагрузка на ноги. В это время малыш активно растёт и развивается, становится очень подвижным, быстро набирает вес.
Конец первой и второй беременности запомнились тем, что было никак не выспаться. Я просыпалась ночью от того, что та сторона тела, на которой я спала, вся затекла, включая руки и ноги. Перевернуться было тяжело. Но мои малыши ночами спали. Многие знакомые рассказывали, что просыпались ночью от того, что ребёнок начинал очень активно пинаться и такие «танцы» могли продолжаться по несколько часов.
Обследования в первом триместре беременности
Врачи женской консультации рекомендуют будущим мамочкам первый раз посетить гинеколога и встать на учет в
женской консультации в срок до 12 недели их беременности. На первой консультации специалист заводит
«Индивидуальную карту беременной и родильницы» (форма №111/у) по которой будущая мама будет наблюдаться в
женской консультации, а затем оформляет и выдает каждой пациентке обменную карту (форма 113/у – с которой
она пойдет в выбранный родильный дом) и список лабораторных обследований, которые она должна пройти в
обязательном порядке. Для тех будущих мам, которые начнут наблюдаться в женской консультации до 12 недель
беременности, положено единовременное пособие от государства (см. сайт Фонда Социального Страхования РФ,
виды и размеры пособий). Пожалуйста, учитывайте, что акушерский срок беременности рассчитывается не со дня
зачатия, а с первого дня последней менструации.
Важно помнить, что для полного оформления обменной карты нужно будет пройти ряд специалистов. Поэтому не
следует затягивать с визитом и уже после планового посещения гинеколога следует отправиться на обследование
к терапевту, хирургу, эндокринологу, отоларингологу, стоматологу и окулисту (нужных специалистов выберет
лечащий врач на основании оценки медицинской истории беременной женщины)
К прохождению данных специалистов
нужно отнестись со всей серьезностью, ведь именно от их заключения во многом зависит план ведение конкретной
беременности.
Кроме этого, в первом триместре беременности каждая женщина должна сдать ряд анализов, среди которых:
привычный всем общий анализ крови;
важное определение группы и резус-фактора, если у мамы окажется отрицательный резус-фактор, нужно будет
проверить резус-фактор будущего отца;
биохимический анализ крови;
определение свертываемости крови;
исследование на наличие антител к TORCH-инфекциям, в частности, краснухе, токсоплазме, цитомегаловирусу,
герпетической инфекции;
анализы на сифилис, гепатиты В и С, ВИЧ;
общий анализ мочи и тест на сахар;
анализ кала на яйца глистов;
мазок из носа;
мазок на влагалищную флору;
ЭКГ.
Список может быть как шире, так и уже, более подробную информацию можно получить у лечащего врача При
постановке на учет врач проводит общий и гинекологический осмотр беременной женщины с занесением полученных
данных в ее обменную карту.
Ошибочно полагать, что какие-то из перечисленных выше анализов являются необязательными или их можно
избежать. Только полное исполнение рекомендаций врача по объему обследования, позволит оценить состояние
здоровья будущей матери, ведь ей предстоит достаточно напряженный период, который также закладывает и основу
здоровья ребенка в будущем.
Если во время беременности женщина отказывается сдавать кровь на ВИЧ, тогда данный анализ проведут малышу
сразу после рождения
Очень важно оценить статус по ВИЧ инфекции как можно раньше до родов. К сожалению,
многие женщины не знают о своем статусе по ВИЧ инфекции, а ведь в случае правильного выполнения профилактики
передачи от матери к ребенку, риск рождения малыша с ВИЧ инфекцией практически равен нулю
А как обстоят дела с другими анализами из обязательного списка? Своевременно сделанные исследования на
TORCH-инфекции помогут вовремя диагностировать заболевание. Общий и биохимический анализ крови даст
возможность оценить состояние здоровья женщины, исключить анемию беременности и вести контроль уровня
форменных элементов крови. Анализ мочи необходим для оценки функции почек.
Обычно врач-гинеколог в женской консультации приглашает на прием беременных женщин в первом триместре с
частотой 1 раз в 4 недели.
Первый триместр беременности подходит к концу? Самое время для ультразвукового исследования. УЗИ на 11-13
неделе позволяет:
- определить точные сроки гестации;
- дать заключение о количестве плодов в матке;
- диагностировать возможные проблемы формирования нервной трубкой плода, дефекты конечностей и брюшной
стенки.
Кроме того, в первый скрининг входит определение особых, связанных с беременностью белков (РАРР-А и βХГЧ) с
помощью анализа крови. На основание результатов УЗИ и анализа крови на эти белки, врач принимает решение о
наличие или отсутствие риска врожденных аномалий развития у плода и может направить беременную на
консультацию к врачу-генетику.
Вода и прочие жидкости
Особое внимание уделите жидкостям, которые вы употребляете во время беременности: их количество и качество имеет не меньшее значение для вашего с малышом здоровья, чем питание
В первую очередь речь идет, конечно, о питьевой воде. Вода необходима для поддержания правильного обмена веществ, усвоения микроэлементов и вывода токсинов из организма. К тому же достаточное количество выпиваемой жидкости помогает избежать проблемы, с которой сталкивается почти каждая беременная женщина, — запора.
Больше жидкости нужно в первом триместре, особенно если у будущей мамы токсикоз, который в том числе может быть обусловлен обезвоживанием. К симптомам последнего относятся сильная сухость кожи лица, рук, ног и даже губ, запоры, раздражительность, раннее возникновение токсикоза. И в случае утренней тошноты, и в обычные дни следует непременно поддерживать водный баланс. Необходимый объем потребляемой жидкости определит врач с учетом особенностей течения вашей беременности.
Когда малыш уже подрос в животике, его организм начинает выводить продукты метаболизма, и органы мамы работают с большей нагрузкой. В сосудах беременной циркулирует больше крови, увеличивается ее приток к тканям, повышается их насыщенность водой, что способствует более интенсивному обмену веществ и выведению продуктов метаболизма.
Отечность, свойственная всем беременным на поздних сроках, — это, по сути, процесс формирования организмом резервов воды. Ввиду того что большое количество крови тратится во время родов, организм предусмотрительно готовится к восполнению запаса жидкости после рождения малыша. Чтобы избежать излишней отечности, во второй половине беременности следует есть больше овощей и фруктов, пить йогурт и кефир и стараться уменьшить употребление соли, которая провоцирует жажду.
Для будущих мам очень полезны свежевыжатые овощные и фруктовые соки и смузи (приготовленные в домашних условиях), коктейли на основе кисломолочных продуктов (ласси). Перед началом употребления какого-либо травяного чая необходимо посоветоваться с наблюдающим врачом.
Сладкие напитки, соки, газированная вода — сведите на нет употребление этих жидкостей: содержащиеся высокие дозы сахара в первых двух случаях и минералов в третьем, скорее всего, окажутся излишними на фоне сбалансированной диеты и приема дополнительных витаминных комплексов.
