Акушерские кровотечения
Содержание:
- Как подготовиться к осмотру?
- Симптомы
- Причины
- ПРЕЖДЕВРЕМЕННАЯ ОТСЛОЙКА НОРМАЛЬНО РАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ
- Разрыв матки
- Диагностика
- Кровопотеря или кровотечение
- ТРАВМЫ МЯГКИХ ТКАНЕЙ РОДОВЫХ ПУТЕЙ
- Из-за чего случаются потери
- Меноррагии, метроррагии
- Также в разделе
- Как врачи с этим справляются
- Диагностика и лечение
- Гиповолемия или олигемия
- Потеря крови – кровотечение
- Геморрагический шок
- КРОВОТЕЧЕНИЕ В ПОСЛЕДОВОМ ПЕРИОДЕ
- КРОВОТЕЧЕНИЕ В РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ
- Разрыв плодных сосудов
- СХЕМА ОБСЛЕДОВАНИЯ БЕРЕМЕННЫХ, ПОСТУПАЮЩИХ В СТАЦИОНАР С КРОВЯНЫМИ ВЫДЕЛЕНИЯМИ В ПОЗДНИЕ СРОКИ БЕРЕМЕННОСТИ
Как подготовиться к осмотру?
Собственные исследования специалистов отделения проктологии клиники Альтермед позволили сделать посещение проктолога максимально легким и комфортным. Больше нет необходимости голодать накануне и планировать процедуру на утренние часы. В проктологических отделениях Альтермеда найден способ, позволяющий успешно справиться со всеми этими сложностями. Это подготовка кишечника Микролаксом.
Применение микроклизмы Микролакс делает ненужным голодание, не требует специального оборудования и помещения, экономит много времени. Слабительный эффект наступает через 5-15 мин после введения препарата. Качество очистки кишечника таково, что лечение можно начать тотчас после ректоскопии и аноскопии
При необходимости применения при беременности и в период лактации Микролакс не требует специальных мер предосторожности.
В Клинике проктологии осуществляется диагностика с помощью самого современного оборудования. К Вашим услугам лучшие врачи Санкт-Петербурга — как мужчины, так и женщины — и деликатный подход.
Врачи
Щёголев Андрей Игоревич
Врач колопроктолог, хирург
Ковалёв Виктор Константинович
КМН, врач колопроктолог, хирург
Сайтов Заур Салманович
Врач колопроктолог, хирург, онколог
Пищальникова Светлана Валерьевна
Врач колопроктолог, хирург, зав. отделением колопроктологии
Макиева Майя Тариэловна
Врач колопроктолог, хирург
Симптомы
Характеризуется кровотечением, обусловленным отслойкой предлежащей плаценты от стенок матки. Имеется ряд косвенных симптомов, определяющихся до кровотечения. К ним относятся: высокое стояние над входом в малый таз предлежащей части плода, аномалии положения плода (поперечное, косое, неустойчивое), разгибательные варианты стояния головки, задержка развития плода, Кровотечения возникают уже в первом триместре беременности, чаще во втором. Чем более выражена степень предлежания плаценты (центральное), тем раньше возникает кровотечение. Оно может быть однократным и повторяющимся многократно, различной интенсивности (от «мажущего» до обильного). В соответствии с этим будет отмечаться различной степени анемизация больной. При шеечной беременности (шеечное и перешеечно-шеечное предлежание плаценты) кровотечение, начавшись однажды, всегда будет очень интенсивным и продолжительным (до прерывания беременности в этой ситуации). Параллельно с кровотечением может наблюдаться дистресс-синдром плода, который обусловлен потерей плодовой крови. Обычно механизм кровотечения при предлежании плаценты связывается с отрывом ворсин хориона от синусов матки.
Причины
Выделение крови может возникнуть на фоне заболевания половой системы или других органов, в частности, из-за патологий гипоталамо-гипофизарной системы, коры головного мозга, щитовидной железы, надпочечников, яичников.
Поэтому в первую очередь врач международной клиники Медика24 выясняет причину кровотечения, чтобы назначить максимально эффективное лечение, консервативное или хирургическое.
Причины ювенильных маточных кровотечений
В пубертатном возрасте аномальные маточные кровотечения бывают спровоцированы инфекционными заболеваниями, авитаминозом, психическими травмами, стрессами, высокими физическими нагрузками.
Причины репродуктивных маточных кровотечений
В репродуктивном возрасте маточные кровотечения обычно возникают по причине осложненных родов, абортов, стрессов, эмоциональных, психических перегрузок, эндокринных заболеваний, воспалительных заболеваний половой системы, приема гормональных контрацептивов.
Причины климактерических кровотечений
При наступлении менопаузы и в постменопаузе причинами маточных кровотечений обычно бывают инфекционные заболевания, а также нервные стрессы и психические травмы.
Экстрагенитальные причины
Аномальные выделения крови могут возникнуть из-за болезней, не связанных с половыми органами, такими как:
- инфекционные заболевания (грипп, брюшной тиф, корь, др.),
- сепсис,
- болезни крови (гемофилия, геморрагический васкулит),
- авитаминоз (дефицит витаминов С, К),
- цирроз печени,
- сердечно-сосудистые заболевания (атеросклероз, гипертония, др.),
- болезни щитовидной железы,
- заболевания гипофиза,
- пиелонефрит,
- заболевания надпочечников.
Генитальные причины
Часто аномальные маточные кровотечения возникают из-за патологий репродуктивной системы (половых органов). Это могут быть:
- внематочная беременность,
- предлежание или преждевременная отслойка плаценты при беременности, родах,
- разрыв матки,
- ущемление или нарушение прикрепления последа,
- снижение тонуса матки после родов,
- миома матки,
- эндометрит,
- хорионэпителиома (злокачественная опухоль),
- разрыв яичника, кисты яичника,
- опухоли яичников,
- травма матки,
- эрозия шейки матки,
- эндометриоз, аденомиоз,
- гиперплазия, полипы эндометрия,
- цервицит,
- эндоцервикоз,
- синдром поликистозных яичников,
- овуляторный синдром.
ПРЕЖДЕВРЕМЕННАЯ ОТСЛОЙКА НОРМАЛЬНО РАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ
Преждевременной
считают отслойку нормально расположенной плаценты до рождения плода: во
время беременности, в первом и во втором периодах родов.
Преждевременная
отслойка нормально расположенной плаценты нередко сопровождается
значительным внутренним и/или наружным кровотечением. Летальность
составляет 1,6-15,6%. Основной причиной смерти женщины является
геморрагический шок и, как следствие полиорганная недостаточность.
Частота
преждевременной отслойки в настоящее время возросла в связи с нередко
встречающимися рубцовыми изменениями матки (кесарево сечение,
миомэктомия).
На ранних сроках беременности отслойка нормально расположенной плаценты часто сопутствует прерыванию беременности.
В зависимости от площади отслойки выделяют частичную и полную.
При
частичной отслойке плаценты от маточной стенки отслаивается часть ее,
при полной — вся плацента. Частичная отслойка нормально расположенной
плаценты может быть краевой, когда отслаивается край плаценты, или
центральной — соответственно центральная часть. Частичная отслойка
плаценты может быть прогрессирующей и непрогрессирующей. (рис. 24.4, а,
б, в)
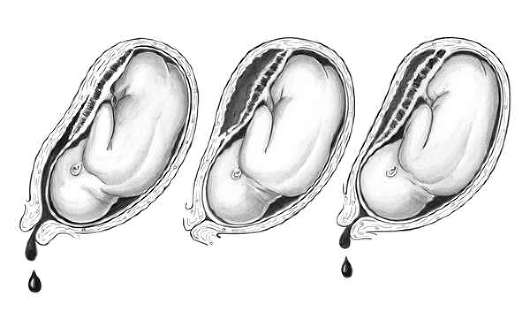 Рис.
Рис.
24.4. Варианты преждевременной отслойки нормально расположенной
плаценты.А — частичная отслойка с наружным кровотечением; Б —
центральная отслойка плаценты (ретроплацентарная гематома, внутреннее
кровотечение); В — полная отслойка плаценты с наружным и внутренним
кровотечением
Этиология преждевременной
отслойки нормально расположенной плаценты окончательно не установлена.
Отслойку плаценты считают проявлением системной, иногда скрыто
протекающей патологии у беременных.
Разрыв матки
Патогенез. Разрыв матки — это акушерская катастрофа, которая часто приводит к смерти матери и плода. Большинство разрывов матки возникает во время родов. Более 90% разрывов матки ассоциированы с предшествующим кесаревым сечением или другими операциями на матке (консервативная миомэктомия и др.). В остальных 10% случаев разрыв матки происходит при отсутствии в анамнезе любых рубцов на матке.
В этих случаях разрыв матки может быть вынужденным, связанный с абдоминальной травмой (автокатастрофа, внешний и внутренний акушерский поворот плода) или родами и родоразрешением (высокие дозы окситоцина, избыточное давление на дно матки), или спонтанным, «гистопатичным» (при вросшей плаценте, многоплодной беременности, у многородящих женщин старшего возраста, при пузырном заносе, хориокарциноме).
При полном разрыве матки повреждаются все слои стенки матки, включая серозную оболочку; при неполном — целостность серозного слоя не нарушается.
Основными осложнениями для матери при разрыве матки является массивное кровотечение и гиповолемический шок. Разрыв матки среди причин материнской смертности составляет 1%, но она значительно увеличивается при запоздалом оказании акушерской помощи. Перинатальная смертность при этом осложнении может превышать 15% случаев.
Эпидемиология. Разрыв матки является редким осложнением и составляет 1:15 000 всех родов у пациенток, не имевших предыдущих операций на матке. Факторами риска этого осложнения являются состояния, которые сопровождаются повреждением или истончением стенок матки (рубцы на матке, перерастяжение матки, неадекватное применение высоких доз утеротоников в родах, врожденные аномалии развития матки и аномалии плацентации).
Факторы риска разрыва матки
- Предыдущая маточная хирургия
- Применение неадекватных доз окситоцина
- Многородящие женщины старшего возраста
- Значительное растяжение стенок матки
- Аномалии положения плода
- Крупный плод
- Внешний или внутренний акушерский поворот плода
- Травма
Клиника. Клинические симптомы разрыва матки очень вариабельны. Классическими симптомами являются внезапная острая боль в животе, вагинальное кровотечение (от небольшой до массивной), изменение контуров матки и удаления предлежащей части плода, прекращение родовой деятельности, острая гипоксия или смерть плода.
Лечение разрыва матки заключается в срочном родоразрешении путем лапаротомии. По возможности место разрыва матки зашивают и достигают полного гемостаза; в других случаях выполняют гистерэктомию. При сохранении матки и последующей беременности родоразрешение таких пациенток выполняют путем кесарева сечения в 36 нед гестации при подтверждении зрелости легких плода.
Диагностика
Диагностика предлежания плаценты основана на данных анамнеза, клинической картине и результатах, полученных при вспомогательных методах исследования. В связи с широким использованием в акушерской практике ультразвукового исследования предлежание плаценты диагностируется в 98—99% случаев. Влагалищные исследования при кровотечениях во время беременности (со 2-го, 3-го триместров) должны проводиться при готовности к срочному выполнению оперативного вмешательства. Диагностика этой патологии через влагалищные своды (при закрытой шейке матки) часто не позволяет поставить окончательный диагноз. При влагалищном исследовании через цервикальный канал возможно достижение губчатой ткани плаценты впереди предлежащей части плода, плодных оболочек.
Кровопотеря или кровотечение
Среди осложнений, которые возникают во время родов и сразу после их окончания, кровотечения занимают одно из первых мест. В процессе рождения ребенка они бывают связаны с проблемами в прикреплении или отделении плаценты, травмой матки и половых путей будущей мамы. А с появлением ребенка на свет их причиной становятся нарушения сокращения матки и процессов образования тромбов в сосудах площадки, от которой отделилась плацента.
Кровотечением принято считать кровопотерю, равную 500 мл (то есть больше чем 0,5% от массы тела), хотя это определение приблизительно. Предотвратить такие проблемы врачам помогает прогноз, основанный на особенностях состояния каждой будущей мамы и ее истории: не было ли в ней абортов, большого числа беременностей, рубца на матке после кесарева сечения, опухолей и проблем в ее строении, серьезных хронических болезней. Нет ли у женщины проблем со свертывающей системой крови, не принимала ли она препараты, которые влияют на ее работу, не крупный ли ожидается ребенок, не двойня ли или тройня, нет ли у будущей мамы излишка околоплодных вод (многоводия) и так далее.
Врачам-акушерам важно не только распознать причину кровотечения, но и определить объем вышедшей крови. Самый распространенный способ определения величины кровопотери: к объему крови, собранной в лоток за время рождения ребенка, прибавляют массу крови, излившуюся на подкладные пеленки
Во время операции кесарева сечения подсчет потерянной крови ведут, суммируя количество крови в банке вакуум-аспиратора (этот прибор отсасывает кровь из брюшной полости) и объем, оказавшийся на подкладных пеленках. Если вакуум-аспиратор во время операции не используется, кровопотерю вычисляют только по последнему показателю.
ТРАВМЫ МЯГКИХ ТКАНЕЙ РОДОВЫХ ПУТЕЙ
КЛИНИКА.
Кровотечение
из разрывов мягких тканей родовых путей может быть выраженным при
повреждении сосудов. Разрывы шейки матки сопровождаются кровотечением
при повреждении нисходящей ветви маточных артерий. Сосуды повреждаются
при боковых разрывах шейки. При низком прикреплении плаценты и
выраженной васкуляризации тканей нижнего сегмента матки даже небольшие
травмы шейки могут приводить к массивному кровотечению.
При
разрывах влагалища кровотечение наблюдается при повреждении варикозно
расширенных вен, a. vaginalis или ее ветвей. Кровотечением также
сопровождаются высокие разрывы с вовлечением сводов и основания широких
маточных связок, иногда даже с повреждением a. uterinae.
При разрывах промежности кровотечение появляется при повреждении ветви a. pudenda.
Разрывы в области клитора, где имеется большая сеть венозных сосудов, также могут сопровождаться сильным кровотечением.
Диагностика кровотечения из
разрывов мягких тканей не представляет затруднений за исключением
повреждений глубоких ветвей a. vaginalis, когда кровотечение из них
может симулировать маточное.
При дифференциальной диагностике учитываются следующие признаки кровотечения из разрывов мягких тканей:
• кровотечение возникает сразу после рождения ребенка;
• несмотря на кровотечение, матка плотная, хорошо сократившаяся;
• кровь не успевает свернуться и вытекает из половых путей жидкой струйкой яркого цвета.
Особенностью кровотечения при дефектах гемостаза является отсутствие сгустков в крови, вытекающей из половых путей (см. нарушения гемостаза).
Из-за чего случаются потери
Прежде всего с рождением последа (то есть плаценты, оболочки и пуповины), когда после появления малыша на свет от стенки матки начинает отделяться плацента и на том месте, где она располагалась, возникает ранка. В этот период (он длится 5–30 минут) в дело вступает тот самый механизм контроля за кровопотерей.
Как только плацента покидает матку, последняя начинает тут же сокращаться и, сжимаясь, перекрывает свои кровеносные сосуды; сразу в них образуются сгустки — и кровотечение останавливается. Сами сосуды «спроектированы» так, что, когда их стенки сжимаются, просвет в них сразу исчезает. Чтобы помочь усталым мышцам матки, акушер вводит пациентке препарат, который стимулирует ее способность к сокращению. Проблемы появляются только если мышцы матки вдруг расслабляются или внутри нее задерживается частичка плаценты.
Меноррагии, метроррагии
Маточное кровотечение может возникнуть во время менструации или между менструациями.
В первом случае это означает избыточную кровопотерю. В норме объем менструальной крови составляет 30 — 40 мл. Если он превышает 100 м, это аномальное меноррагическое кровотечение, которое требует диагностики и лечения.
Если выделение крови не связано с менструальным циклом, оно называется метроррагией.
Полименорея означает сокращение интервалов между менструациями и приводит к частой потере крови (разновидность меноррагии).
Менометроррагия означает продолжительные и нерегулярные выделения крови (разновидность метроррагии).
Также в разделе
| Дисфункциональные маточные кровотечения репродуктивного периода Дисфункциональные маточные кровотечения составляют около 4-5% гинекологических заболеваний репродуктивного периода и остаются наиболее частой патологией… | |
| Эрозия. Прижигать нельзя подождать В списке болезней, подход к которым принципиально отличается в отечественной и зарубежной медицине, помимо всего прочего, значится эрозия шейки матки…. | |
| Что можно беременным? Когда женщина в «интересном положении», она сразу начинает интересоваться, что можно беременным. Ведь часть привычных дел может поставить под угрозу… | |
|
Мочеточник, мочевой пузырь, прямая кишка у женщин Негенитальные тазовые органы женщины представлены:
мочеточником , Мочеточник |
|
| Предлежание плода: аномалии К аномальным предлежаниям плода относятся разгибательные головные предлежания (лицевое, лобовое, теменной), персистирующий задний вид затылочного предлежания… | |
| Полип в матке Полип в матке — это очаговая гиперплазия эндометрия или новообразования доброкачественного характера. Когда в матке начинается разрастание слизистого… | |
| Синдром после тотальной овариэктомии (посткастрационный) Гистерэктомия с удалением придатков матки является одной из более часто выполняемых операций в гинекологии и сопряжена с развитием синдрома после тотальной… | |
|
Инородные тела в матке К инородным телам в матке относятся внутриматочные контрацептивы и их фрагменты, костные остатки, различные лигатуры. Клиника. Клиническая картина… |
|
| Синдром резистентных яичников В редких случаях недостаточность яичников может быть обусловлена синдромом резистентных яичников (синдром Сэвиджа) . У женщин моложе 35 лет отмечаются аменорея,… | |
| Гипертензия у беременных, преэклампсия Артериальное давление (АД) при физиологической беременности обычно снижается. Вследствие уменьшения периферической сосудистой резистентности АД снижается во… |
Как врачи с этим справляются
С 2006 г. в родильных домах г. Москвы во время операций с предполагаемой большой кровопотерей принято использовать особый аппарат. Собирая кровь из брюшной полости, он отфильтровывает ее от околоплодных вод, и потерянный объем специалисты возвращают в кровяное русло женщины. А с развитием сосудистой хирургии, созданием отделений переливания крови в крупных больницах и выездных гематологических и реанимационных бригад у врачей появляются новые возможности помочь женщинам во время кесарева сечения.
Стремясь сохранить способность пациенток в будущем стать мамой, для остановки серьезных кровотечений акушеры предпочитают перевязывать крупные артерии (точнее, внутренние подвздошные). А одним из самых современных и действенных методов остановки маточных кровотечений стала эмболизация артерий самой матки. Это сложная и тонкая операция, во время которой их закупоривают эмболами — особым веществом, точно «подогнанным» по размерам сосудов.
Диагностика и лечение
Сталкиваясь с интимной проблемой, особенно такой, как кровотечение из
заднего прохода при испражнении, можно растеряться, особенно, не зная о способах диагностики и лечения подобных недугов или не понимая, к какому врачу обратиться.
Проктолог или колопроктолог – это врач, который занимается диагностикой и лечением заболеваний толстой, прямой кишки и заднего прохода, а также проблемами крестца, копчика и промежности. Откладывать визит к этому специалисту, в случае если наблюдается кровь из заднего прохода после стула, не стоит.
Врач-проктолог выслушает жалобы и историю их появления, а для установления причины появления крови из прямой кишки, может провести следующие процедуры:
Пальцевое исследование прямой кишки: первичный метод исследования, который дает возможность оценить состояние анального отверстия, выявить возможные патологии в виде новообразований, анальных трещин, нехарактерных выделений, кровотечений.
После пальцевого исследования врач-колопроктолог при необходимости назначает дальнейшие способы диагностики посредством специального оборудования:
- Аноскопия. Это осмотр последних 3-7 см прямой кишки, именно в этой области располагается почти половина источников при видимом кровотечении. Есть несколько типов аноскопов (прямые, конические, с вырезом и без, прозрачные и не прозрачные), каждый из них применяется строго по показаниям, но любой из этих типов позволяет выполнить полноценный осмотр анального канала и нижнеампулярного отдела прямой кишки. Аноскопия применяется при выполнении малоинвазивных методик лечения геморроя (лигирование, склеротерапия), а также выполнения ряда хирургических вмешательств (биполярная коагуляция). Для выполнения диагностической аноскопии подготовка, как правило, не требуется, для аноскопии с лечебными целями требуется подготовка.
- Ректороманоскопия или ректоскопия (РРС или RRS) — диагностическая манипуляция с помощью специального прибора с камерой. Она дает возможность на первичном приеме быстро и без боли визуально оценить состояние слизистой оболочки прямой кишки, выявить наличие образований слизистой и сдавление кишки. При ректоскопии осматривается до 20 см кишки (вся прямая и место её перехода в сигмовидную). Для ректоскопии необходима подготовка.
- Колоноскопия — это наиболее информативная, в сравнении с другими, методика исследования толстого кишечника. Проводится при помощи гибкого фиброколоноскопа, оборудованного камерой с высоким разрешением, которая покажет даже мельчайшие источники кровотечения. Процедура также назначается с целью эндоскопического удаления образований толстой кишки. Колоноскопию выполняет врач-эндоскопист.
Подходящий способ лечения заболевания определяет и назначает врач. Не стоит заниматься самостоятельным лечением и пренебрегать обращением к колопроктологу.
Гиповолемия или олигемия
Гипорволемия – это сниженный объем циркулирующей крови.
- Простая гиповолемия. Это уменьшение объема циркулирующей крови при нормальном соотношении состава (45%) и плазмы (55%). Это происходит временно после острой кровопотери, пока интерстициальная жидкость не достигнет кровотока. Гиповолемия характеризуется шоком (острой недостаточностью кровообращения), когда часть крови не участвует в кровообращении.
- Олигоцитарная гиповолемия. Это уменьшение объема циркулирующей крови со сниженным гематокритом – в крови мало эритроцитов. Олигоцитемическая гиповолемия может возникнуть после острой кровопотери, если кровь и интерстициальная жидкость не компенсируют кровопотерю.
- Полицитемическая гиповолемия. Это уменьшенный объем циркулирующей крови с относительно большим количеством элементов формы. Количество эритроцитов в единице объема и гематокрит увеличиваются из-за сгущения крови, что приводит к относительному эритроцитозу. Полицитемическая гиповолемия вызывается гипогидратацией, когда организм теряет много жидкости из-за гипервентиляции, переедания, обильного потоотделения, диареи, рвоты, обширных ожогов. Во время шока увеличивается отток жидкости в ткани, поскольку стенки сосудов становятся более проницаемыми, даже тогда развивается полицитемическая гиповолемия.
Потеря крови – кровотечение
Самая частая причина кровотечения – травма (повреждение сосудов). Кроме того, стенки сосудов повреждаются ионизирующим излучением, токсичными химическими веществами, а также деструктивными патологическими процессами – язвами, опухолями, атеросклерозом, туберкулезом. Кровотечение часто вызвано нарушением свертываемости крови.
Кровотечение делится по следующим факторам:
- Этиологический агент – кровотечение травматическое, кровотечение нетравматическое;
- Механизм патогенеза – кровотечение из-за разрыва кровеносного сосуда, разрушение стенки кровеносного сосуда, кровотечение через стенку кровеносного сосуда;
- Кровоточащий сосуд – артериальное, венозное, капиллярное, паренхиматозное кровотечение;
- Место пролития крови – наружное, внутреннее, межуточное кровотечение;
- Время и прямая причина кровотечения – первичное или вторичное кровотечение.
Наружное кровотечение обычно возникает на поверхности тела при повреждении кожи. У больного с внутренним кровотечением кровь попадает в закрытые полости тела (плевральная полость, брюшная полость) или полые органы, которые связаны с окружающей средой (желудочно-кишечный тракт, матка, мочевой пузырь). В случае интерстициального кровотечения кровь скапливается в промежутках между тканями и образует гематому (гематома – ограниченный кровоток в тканях) или течет непосредственно в ткани.
Первичное кровотечение из-за разрыва кровеносного сосуда встречается практически у всех людей, получивших травматические ранения.
Причины вторичного кровотечения разнообразны – повреждение стенки кровеносного сосуда из-за воспаления или инородного тела, соскальзывание лигатуры, отслоение тромба от кровеносного сосуда и т. д. Вторичное кровотечение возникает через определенное время.
Кровоточащий сосуд
Геморрагический шок
Тяжелым материнским осложнением массивного кровотечения является геморрагический (гиповолемический) шок. При кровопотере более 25% объема циркулирующей крови (ОЦК), или более 1500 мл, развивается клиническая картина геморрагического шока. В 10% случаев ПВП, которые закончились смертью плода, то есть при отслойке > 2/3 площади плаценты, возможно развитие диссеминированной внутрисосудистой коагуляции, или синдрома диссеминированного внутрисосудистого свертывания крови (ДВС-синдрома).
Этот синдром развивается вследствие попадания массивных доз тканевого тромбопластина (с мест повреждения плаценты) в материнскую сосудистую систему, способствует активации коагуляционного каскада, в первую очередь, в микрососудистой русле. Это приводит к развитию ишемических некрозов паренхиматозных органов — почек, печени, надпочечников, гипофиза.
Ишемический некроз почек может развиваться вследствие острого тубулярного некроза или двустороннего кортикального некроза, манифестирует олигурией и анурией. Двусторонний кортикальный некроз является фатальным осложнением, что требует проведения гемодиализа и может привести к смерти женщины вследствие уремии через 1-2 нед.
Ведение пациенток с гиповолемическим шоком требует быстрого восстановления утраченного объема крови. Выполняется катетеризация центральной вены, измеряется центральное венозное давление для контроля за восстановлением кровопотери, вводится катетер в мочевой пузырь для контроля за диурезом, внедряется ингаляция кислорода и начинается инфузия крови и кровезаменителей до достижения уровня НЕТ более 30% и диуреза > 0,5 мл / кг / час. Исследования количества тромбоцитов, уровня фибриногена и сывороточного калия выполняют после вливания каждых 4-6 флаконов крови.
Исследование показателей коагуляции крови (тесты на ДВС-синдром) проводятся каждые 4 ч до родоразрешения. Наиболее чувствительным клиническим тестом на развитие ДВС синдрома является уровень продуктов деградации фибриногена (ПДФ), хотя прогностическое значение имеет лишь однократное исследование уровня ПДФ, т.е. по уровню ПДФ нельзя делать вывод об эффективности лечения. Хотя нормальные результаты уровня ПДФ не исключают возможности синдрома ДВС, уровень фибриногена и количество тромбоцитов является важнейшим маркером ДВС-синдрома.
Срочное родоразрешение является основным компонентом лечения синдрома ДВС, и приводит к регрессии его проявлений. Методом выбора является кесарево сечение. При смерти плода и стабильном состоянии пациентки возможно проведение влагалищного родоразрешения. При уменьшении уровня тромбоцитов <50 000 или уровня фибриногена <1 г / л эти компоненты крови должны быть восстановлены. Восстановление уровня фибриногена достигается переливанием свежезамороженной плазмы или криопреципитата. Гепарин обычно не применяется.
КРОВОТЕЧЕНИЕ В ПОСЛЕДОВОМ ПЕРИОДЕ
Кровотечение
является наиболее опасным осложнением последового периода. Кровопотеря в
пределах 0,5 % и более от массы тела (400-500 мл) считается
патологической, а 1 % и более от массы тела (1000 мл и более) —
массивной.
Причины кровотечения в третьем периоде родов:
• нарушение отделения плаценты и выделения последа
• травмы мягких тканей родовых путей;
• наследственные или приобретенные дефекты гемостаза.
НАРУШЕНИЕ ОТДЕЛЕНИЯ ПЛАЦЕНТЫ И ВЫДЕЛЕНИЯ ПОСЛЕДА
Наблюдается при:
а. патологическом прикреплении плаценты;
б. аномалиях и особенностях строения и прикрепления плаценты к стенке матки.
в. ущемлении последа в матке
г. гипотонии матки
К патологическому прикреплению плаценты относятся:
• плотное прикрепление плаценты в базальном слое слизистой оболочки матки (placenta adhaerens);
• приращение плаценты к мышечному слою (placenta accreta);
• врастание плаценты в мышечный слой (placenta increta);
• прорастание плацентой мышечного слоя и серозного покрова матки (placentapercreta)
Патологическое прикрепление плаценты может быть на всем протяжении (полное) или локально в одном месте (неполное).
В зарубежной литературе термин placenta «adhaerens« не используется. Термин placenta «accrete» подразумевает врастание и объединяет в себе placenta «increta» и «percreta«.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
В
норме плацента формируется в функциональном слое слизистой оболочки,
который трансформируется в децидуальный. На уровне губчатого слоя
децидуальной оболочки происходит отделение плаценты от стенки матки в
III периоде родов.
КРОВОТЕЧЕНИЕ В РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ
Кровотечение в раннем послеродовом периоде возникает в 2 — 5 % всех родов.
Кровотечение в течение 2 часов после родов, обусловленно:
1) задержкой частей последа в полости матки;
2) гипотонией и атонией матки;
3) разрывом матки и мягких тканей родовых путей;
4) наследственными или приобретенными дефектами гемостаза.
За рубежом для определения этиологии кровотечения предлагаются термины 4″Т»:
• «Тонус» — снижение тонуса матки;
• «Ткань» — наличие остатков детского места в матке;
• «Травма» — разрывы мягких родовых путей и матки;
• «Тромбы» — нарушение гемостаза.
ЗАДЕРЖКА ЧАСТЕЙ ПОСЛЕДА В ПОЛОСТИ МАТКИ
Задержка
частей последа в полости матки препятствует её нормальному сокращению и
пережатию маточных сосудов. Причиной задержки частей плаценты в матке
является частичное плотное прикрепление или приращение ее долек.
Задержка оболочек чаще всего связана с неправильным ведением последового
периода, в частности, с чрезмерным форсированием рождения последа.
Задержка оболочек может наблюдаться при их внутриутробном инфицировании,
когда легко нарушается их целостность.
Определить
задержку частей последа в матке не представляет труда после его
рождения. При осмотре последа выявляется дефект тканей плаценты,
отсутствие оболочек или имеется часть их.
Нахождение
частей последа в матке может привести к инфицированию или кровотечению
как в раннем, так и в позднем послеродовом периоде. Выявление дефекта
последа (плаценты и оболочек), даже при отсутствии кровотечения,
является показанием к ручному обследованию матки и опорожнению ее
полости.
ГИПОТОНИЯ И АТОНИЯ МАТКИ
Гипотония матки — уменьшение тонуса и сократительной способности мышц матки- является обратимым состоянием.
Атония
матки — полная потеря тонуса и сократительной способности мышц —
встречается крайне редко и относится к необратимому состоянию.
В
раннем послеродовом периоде массивное кровотечение, как правило,
сочетается с нарушением гемостаза, обусловленного или врожденной его
патологией, или приобретенной, протекающей по типу диссеминированного
внутрисосудистого свертывания крови (ДВС-синдром). При развитии
ДВС-синдрома продукты деградации фибрина/фибриногена блокируют
рецепторы, ответственные за образование актомиозина, что вызывает
массивное кровотечение.
Разрыв плодных сосудов
Патогенез. Большинство случаев разрыва сосудов плода связаны с оболочечным прикреплением пупочного канатика, когда плодовые сосуды проходят между амнионом и хорионом на расстоянии от края плаценты, а не впадают непосредственно в хорионическую пластину. В связи с тем, что плодовые сосуды к вхождению в край плаценты остаются незащищенными, они имеют больший риск разрыва, разреза или травмы. Кроме того, эти незащищенные сосуды могут проходить над внутренним зевом (предлежание сосудов пупочного канатика). Это может способствовать их повреждению при разрыве плодных оболочек или амниотомии.
Незащищенные плодовые сосуды и предлежание сосудов пупочного канатика могут иметь место и при наличии дополнительной доли плаценты. Сосуды плода могут проходить от одной частицы плаценты к другой (на противоположной стенке матки) именно над внутренним зевом.
Эпидемиология. Беременность осложняется разрывом плодных сосудов только в 0,1-0,8% случаев. Частота равна 1: 5000 беременностей. Факторы риска ПВП включают аномалии плацентации, дополнительную долю плаценты и многоплодную беременность, которая увеличивает риск оболочечного прикрепления пупочного канатика. Оболочечное прикрепление пупочного канатика, имеющееся в 1% случаев при одноплодной беременности, увеличивается до 10% случаев при двойне, до 50% — при тройняшках.
Клиника и диагностика. Плодовые сосуды иногда можно определить в области внутреннего зева во время влагалищного исследования при раскрытой шейке матки. Чаще диагноз определяется после разрыва плодных оболочек, что приводит к вагинальному кровотечению и нарушению ЧСС плода (синусоидальный ритм, который свидетельствует о тяжелой анемии плода).
Современные возможности ультразвуковой диагностики позволяют выявить оболочечного прикрепления пупочного канатика и дополнительную долю плаценты в антенатальном периоде. При цветном допплеровском исследовании до родов можно диагностировать. Для подтверждения диагноза при развитии вагинального кровотечения используют тест Апта или исследуют выделенную кровь на наличие плодовых эритроцитов. Аритест (тест Апта) заключается в разведении крови водой, уборке осадка и соединении его с 1% раствором №ОН. Розовый цвет смеси свидетельствует о плодном происхождении крови, желтовато-коричневатый — о ее материнском происхождении.
Лечение. В связи с высоким риском смерти плода (сосудистый объем доношенного плода не превышает 250 мл) при разрыве плодовых сосудов выполняют ургентное кесарево сечение. При антенатальной диагностике этого осложнения выполняют плановое кесарево сечение. Если у пациентки с предлежанием сосудов пупочного канатика происходят влагалищные роды, искусственный разрыв плодных оболочек (амниотомия) противопоказан.
СХЕМА ОБСЛЕДОВАНИЯ БЕРЕМЕННЫХ, ПОСТУПАЮЩИХ В СТАЦИОНАР С КРОВЯНЫМИ ВЫДЕЛЕНИЯМИ В ПОЗДНИЕ СРОКИ БЕРЕМЕННОСТИ
У
поступающих в родовспомогательное учреждение пациенток с кровяными
выделениями проводятся: оценка общего состояния; сбор анамнеза; наружное
акушерское обследование; выслушивание сердечных тонов плода; осмотр
наружных половых органов и определение характера кровяных выделений.
Показано УЗИ (при массивной кровопотере его проводят в операционной).
В
настоящее время в связи с широким внедрением УЗИ в практику женских
консультаций предлежание плаценты известно заранее. При установленном
предлежании плаценты и кровотечении после поступления пациентку
переводят в операционную. В остальных ситуациях при массивном
кровотечении в первую очередь необходимо исключить преждевременную
отслойку плаценты.
Если при наружном акушерском и
ультразвуковом исследовании преждевременная отслойка не подтверждена,
необходим осмотр шейки матки и стенок влагалища в зеркалах, для
исключения эрозии и рака шейки матки; полипов шейки матки; разрыва
варикозно расширенных вен; травмы.
При выявлении указанной патологии проводят соответствующее лечение.
Влагалищное исследование в родах производят для:
— определения степени раскрытия шейки матки;
— выявления сгустков крови во влагалище, в заднем своде, что способствует определению истинной кровопотери;
— проведения амниотомии при решении ведения родов через естественные родовые пути.
Влагалищное
исследование производится при развернутой операционной, когда при
усилении кровотечения можно экстренно произвести чревосечение и кесарево
сечение.
Кровопотерю определяют взвешиванием пеленок, простыней и учитывают сгустки крови, находящиеся во влагалище.
