Памятка по подготовке к гистероскопии
Содержание:
- Роды окончены — что дальше?
- Данные самоосмотра при опущении матки и влагалища
- Медицинские пути решения
- Как выбрать роддом
- Составляем план родов
- Что провоцирует роды
- Подготовка шейки матки к родам в домашних условиях
- Классификация опущения матки
- Показания
- Виды операций
- Как подготовить шейку матки к родам
- Реабилитационный период
- Классификация опущения шейки матки
- Готовим матку к родам
- Причины удаления внутриматочной спирали
- Моральная готовность
- Программа подготовки беременных к родам
- Возможные осложнения после диатермокоагуляции (ДЭК)
- Лечение дисплазии шейки матки
- Физическая готовность
- Как действует ВМС и как часто ее нужно менять
Роды окончены — что дальше?
Поздравляем маму и ее малыша! После того как плацента покинула матку, вы почувствуете, что живот стал твердым: это сократилась матка. Врач будет проверять, чтобы убедиться, что она остается в этом положении
Это важно для того, чтобы кровеносные сосуды, которые связывали плаценту и матку, могли сузиться и кровотечение остановилось.
- Доктор проверит, вся ли плацента вышла, и сделает осмотр, чтобы убедиться, что не нужно накладывать швы на промежность. В случае необходимости вам сделают локальную анестезию. Если вам делали эпидуральную анестезию, анестезиолог подойдет к вам, чтобы удалить катетер со спины. Это занимает одну секунду и совсем не больно.
- Если вы планируете грудное вскармливание, сейчас можно сделать первую попытку. Правда, и вы, и ваш кроха должны быть к этому готовы. Не все новорожденные имеют такое желание в первые минуты после появления на свет, но попробуйте подержать малыша у соска. Большинство детей начинает сосать грудь в первый час после рождения. Раннее приложение к груди помогает новорожденному, и для мамы это тоже полезно: кормление способствует выработке окситоцина, того же гормона, который вызывает схватки, а сейчас помогает вашей матке оставаться в сокращенном положении. Если этого не происходит, врач даст вам окситоцин и все наладится в любом случае.
- В это время схватки продолжаются, но почти неощутимо. Если это ваш первый ребенок, вы можете почувствовать только несколько схваток. Если же у вас уже есть дети, то схватки могут продолжаться время от времени в течение 1 – 2 дней. Ощущаются они как менструальная боль, и, если она слишком сильная, попросите у врача безопасное обезболивающее. Вы можете ощущать слабость или озноб — это абсолютно нормально и скоро пройдет.
Если роды прошли без проблем и малышу не нужен специальный уход, попросите врача оставить вас с ребенком, сейчас ваше время!
Данные самоосмотра при опущении матки и влагалища
- В ПОЛОЖЕНИИ СИДЯ на корточках или лёжа на спине с разведенными и согнутыми в коленях ногами половая щель открыта (должна быть сомкнута);
| Фото опущения матки 1 степени. Определяется зияние входа во влагалище женщины 68 лет |
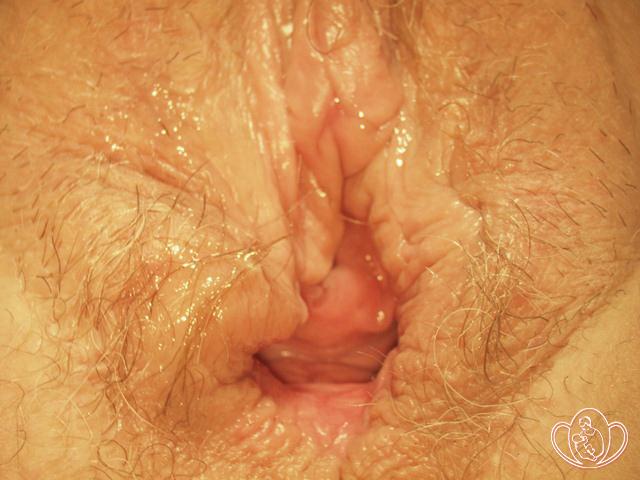 |
ПРИ НАТУЖИВАНИИ выпячиваются передняя и/или задняя стенки влагалища, у входа во влагалище кончик пальца ощущает шейку матки как бугристое выпячивание («шишку») с углублением в центре;
ПРИ ПОЛНОМ ВЫПАДЕНИИ матки из половой щели выходят гипертрофированная (крупная) шейка матки и стенки влагалища. Шейка матки отечная, цианотичная (синюшная). Складки слизистой оболочки влагалища исчезают, слизистая оболочка влагалища и шейки матки становится сухой как кожа.
| Фото опущения матки и передней стенки влагалища у женщины 32 лет | Фото полного выпадения матки | Фото неполного выпадения матки и влагалища у женщины 48 лет |
 |
 |
|
Медицинские пути решения
Чтобы подготовка матки к родам прошла быстрыми темпами, врачи используют:
Простагландины. Именно эти гормоны в норме вырабатываются организмом беременной в конце третьего триместра для размягчения шейки, и для быстрого созревания используются гели, которые вводят прямо в канал шейки матки. Действует такой препарат быстро, но есть и недостаток в виде сильных длительных схваток.
Спазмолитики в инъекциях и таблетированной форме ранее часто использовали для расслабления мускулатуры матки, сейчас данный способ отошел на второй план.
Ламинарии – это небольшие палочки, состоящие из морских водорослей, их также вводят в канал шейки. Впитывая влагу, они набухают, сильно увеличиваются в размере и механически раскрывают шейку, размягчая ее. Правда, и этот способ не идеален, во-первых, даже невзирая на небольшие размеры (палочки толщиной со спичку), манипуляция довольно неприятна, во-вторых, во время расширения беременная ощущает боль в животе и изматывающие схватки.
Медицинский осмотр – гинеколог во время исследования влагалища немного затрагивает и шейку, что стимулирует ее более быстрое открытие. Именно по этой причине при опасности преждевременных родов стоит отказаться от частых посещений гинекологического кресла, а вот в борьбе за быстрое созревание каждый осмотр на шаг приближает нас к цели.
Массаж промежности и влагалища проводится либо самостоятельно, либо по указке медперсонала
Но его нужно проводить осторожно, во избежание травм использовать масла.
Все эти процедуры врачи выполняют прямо в роддоме, подготавливая организм женщины к процессу появления на свет малыша.
Как выбрать роддом
Если вы живете в городе, где роддом далеко не один, встает вопрос: какой же выбрать?
Если у вас осложненная беременность, вас направят в отделение патологии, но если беременность нормальная, для вас открыт любой родильный дом.
В наше время, чаще всего, женщины выбирают не роддом, а врача, который будет принимать роды и вести беременность. Безусловно, это имеет свои преимущества. Женщина заранее знает своего доктора, у нее нет страха неизвестности, врач уже стал для беременной «близким» человеком, поэтому ей не страшно рожать. Следует иметь в виду, что данная ситуация подразумевает заключение договора о платных услугах.
Выбор врача – ответственный момент. Здесь вам помогут достоверные отзывы, стаж врача, его репутация и опытность. На личной консультации вы поймете, подходит вам этот специалист, или стоит поискать другого.
Совсем необязательно рожать платно, любая женщина получает родовой сертификат на бесплатные роды в государственном роддоме. Без родового сертификата женщина не имеет права самостоятельно выбирать родильный дом.
Если у вас есть возможность выбора, стоит руководствоваться теми же критериями, что и в выборе врача.
Составляем план родов
Зачем нужен план родов? Прежде всего, чтобы вы не забыли обсудить с врачом все важные детали предстоящего события — одного из важнейших в вашей жизни. Понадобится этот план и доуле — помощнице в родах, если она у вас будет. Подробнее о ней можно прочитать здесь.
Стоит помнить, что роды всегда протекают непредсказуемо. Нужно довериться ситуации, заранее позаботиться обо всем, что в ваших силах, а затем расслабиться.
Вот о чем нужно подумать перед родами:
- какие виды медицинского вмешательства вы готовы или не готовы одобрить;
- какие методы облегчения боли вы хотите использовать, ваша позиция по поводу эпидуральной анестезии;
- хотите ли вы, чтобы кто-то из близких находился рядом с вами в момент родов;
- если у вас присутствуют какие-либо заболевания, то учитывают ли врачи ваше состояние при принятии всех решений во время родов (разумеется, учитывают, но лучше проговорить все еще раз);
- что вам можно и что вы хотели бы пить и чем перекусывать во время родов, которые могут занять и день, и больше. Речь о бульоне, соках, яблочном пюре, небольшой порции макарон без соуса — по поводу еды во время родов у каждого врача есть свое мнение, и его лучше прояснить заранее;
- в каких позициях вы бы хотели рожать — для этого нужно заранее узнать, какие возможности существуют в вашем роддоме;
- хотите ли вы воспользоваться родильным бассейном, нужен ли вам массаж, ароматерапия, музыка или что-то еще;
- согласны ли вы на присутствие интернов. Они могут помочь вам и поддержать во время родов, но желательно пообщаться с ними заранее, чтобы вы чувствовали себя комфортно;
- если у отца ребенка есть желание перерезать пуповину, нужно уточнить, возможно ли это в выбранном вами роддоме;
- во что будет одет новорожденный после родов, где вы хотите впервые покормить малыша грудью — в родильном зале или позже, в палате;
- согласны ли вы на прививки новорожденному — в случае отказа вам предстоит подписать заявление об этом.
Что провоцирует роды
Довольно часто случается, что предполагаемая дата уже наступила, а роды не начинаются. Женщина начинает тревожиться и искать способ ускорить процесс. Врачи зачастую идут навстречу и стимулируют родовую деятельность уколами гормонов. Это не всегда хорошо, поскольку чревато разрывами и трещинами влагалища и половых губ.
Что делать будущей маме, если срок родов уже подошел, а малыш не торопится появиться на свет? Можно попробовать помочь ему одним из народных методов.
- Секс. Половой акт в удобной позе, при которой не придавливается живот, может спровоцировать схватки. Желательно, чтобы женщина испытала оргазм. При этом убирается лишнее напряжение, к половым органам приливает кровь. А если в организм попала сперма, вместе с ней женщина получает гормон простагладин, который смягчает шейку матки. Это самый эффективный способ стимуляции, и именно поэтому в последнем триместре секс беременным не рекомендуется.
- Прогулки. Улучшение кровоснабжение и циркуляции кислородом, плюс давление плода на низ матки при ходьбе, тоже помогут поторопить события. Более интенсивная физичческая нагрузка рекомендуется только тренированным спортсменкам: в конце беременности прегруженный организм женщины очень легко случайно травмировать.
- Теплая ванна. Не горячая, а теплая вода комфортной температуры, плюс облегчение тяжести живота в воде, помогут расслабиться матке и стимулируют кровоток.
- Слабительное (касторовое масло). Прохождение масло по кишечнику и процесс опорожнения – еще один способ стимулировать внутренние органы.
- Массаж активных точек, ароматерапия, травяные чаи, медитации – все эти процедуры тоже могут поспособствовать, помогут расслабиться и улучшить кровообращение.
Будьте осторожны и внимательны к себе. Большинство немедикаментозных способов стимуляции родов улучшают кровоснабжение органов малого таза. Кроме схваток, они могут вызвать и кровотечение. Не занимайтесь стимуляцией, не посоветовавшись с врачом. И если начались какие-то нежданные последствия, срочно езжайте в больницу.
Подготовка шейки матки к родам в домашних условиях
Некоторые беременные практикуют самостоятельную подготовку к родам. Не все методы могут быть безопасными. Их нельзя использовать, если:
- кровотечение, возникающее при беременности;
- частичное или полное предлежание плаценты;
- фетоплацентарная недостаточность;
- аномалии плода.
Пациентам, находящимся в удовлетворительном состоянии здоровья, без патологий беременности, врачи рекомендуют заниматься сексом без применения противозачаточных средств. В мужской сперме содержатся простагландины, способные ускорить созревание шейки матки, смягчить ее. Во время секса стенки влагалища растягиваются и кровоток увеличивается. Оргазм также может стимулировать тренировочные схватки, которые подготовят родовые пути.
Метод нельзя применять при половом заражении супруга, слизистая отошла. Это увеличивает риск инфицирования плода, что ухудшает течение послеродового периода и может вызвать послеродовой эндометрит.
Чтобы стимулировать сокращения матки, которые приводят к укорочению и уплощению шейки матки, может быть полезен массаж сосков. Их раздражение приводит к выбросу окситоцина, который действует на миометрий и заставляет его сокращаться. Следствием этого является постепенное созревание шейки матки.
Жирные кислоты улучшают состояние шейки матки. Они выпускаются в форме, содержащейся в рыбе, поэтому на последних сроках беременности рекомендуется увеличивать их количество в рационе.
При отсутствии противопоказаний врач может порекомендовать прием масла примулы вечерней. Можно использовать после 37 недель беременности. Жирные кислоты, содержащиеся в препарате, также способствуют выработке простагландинов.
Стимулирующее употребление лечебных трав в виде отвара, настоя. Помогают листья малины, отвар клубники, водный настой шиповника и боярышника. Однако эффективность методов народной медицины не доказана. Перечисленные растения не относятся к категории опасных, поэтому не представляют опасности для плода или матери.
Естественное созревание родовых путей происходит при повышении физических нагрузок
К этому методу следует подходить осторожно. Обычно это умеренные усилия, связанные с повседневными домашними делами.
Способы подготовки родовых путей подбираются в зависимости от состояния роженицы. Если эти методы неэффективны и шейка матки не созревает при преждевременной и преждевременной беременности, показанием может быть кесарево сечение. Дальнейшая стимуляция родов окситоцином может вызвать бурные родовые действия, а это при неподготовленных родовых путях приводит к родовым аномалиям и многим осложнениям со стороны матери или плода.
Классификация опущения матки
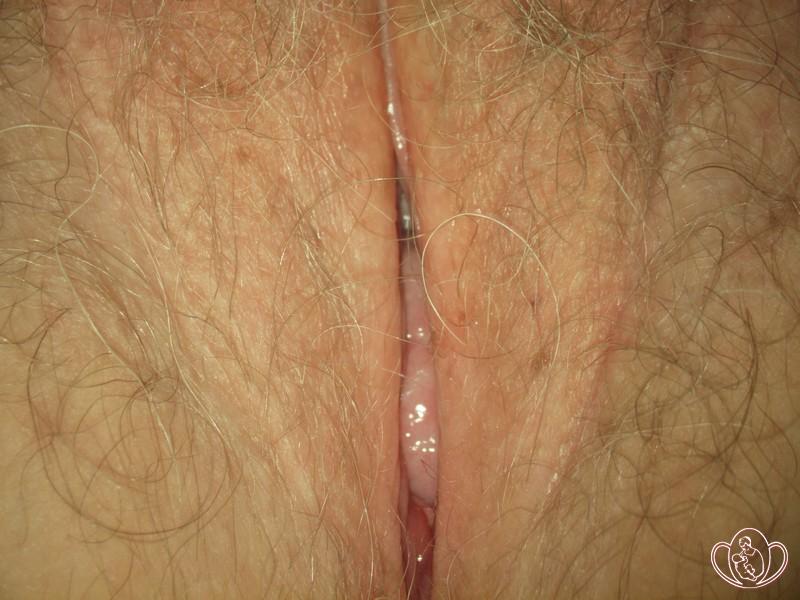
ОПУЩЕНИЕ МАТКИ 1 степени — наружный зев шейки матки (вход в канал шейки матки) находится ниже плоскости узкой части полости малого таза (т.е. ниже нормального расположения), но НЕ ВЫХОДИТ ИЗ ПОЛОВОЙ ЩЕЛИ даже при натуживании.
Как правило, ПОЛОВАЯ ЩЕЛЬ при разведенных ногах ЗИЯЕТ (раскрыта).
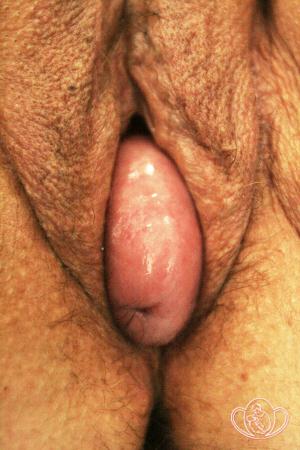
| Фото опущения матки 1 степени. Половая щель зияет |
 |
| Фото опущения матки 1 степени. Через раскрытую половую щель видна передняя стенка влагалища (опущение передней стенки влагалища) |
|
Опущение матки 2 степени — НЕПОЛНОЕ ВЫПАДЕНИЕ МАТКИ; в обычных условиях или при натуживании матка ЧАСТИЧНО находится ВНЕ ПОЛОВОЙ ЩЕЛИ.
После физического отдыха или выполнения специальных упражнений (вагинальная гимнастика) ВОЗМОЖНО ВОЗВРАЩЕНИЕ МАТКИ в исходно правильное положение. О вагинальной гимнастике подробно…
| Фото опущения матки 2 степени. Неполное выпадение матки. Видна шейка матки за пределами половой щели |
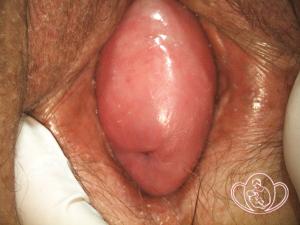 |
| Фото опущения матки 2 степени (фото неполного выпадения матки). В обычных условиях шейка матки находится в пределах половой щели | |
| Фото опущения матки 2 степени. Тот же случай. При легком натуживании шейка матки выходит за пределы половой щели. |
|
Опущение матки 3 степени — ПОЛНОЕ ВЫПАДЕНИЕ МАТКИ; в обычных условиях или при легком натуживании, кашле, чихании матка ПОЛНОСТЬЮ находится ВНЕ ПОЛОВОЙ ЩЕЛИ.
Самопроизвольное ВОЗВРАЩЕНИЕ матки в исходно правильное положение НЕВОЗМОЖНО.
| Фото полного выпадения матки и влагалища у женщины 54 лет |
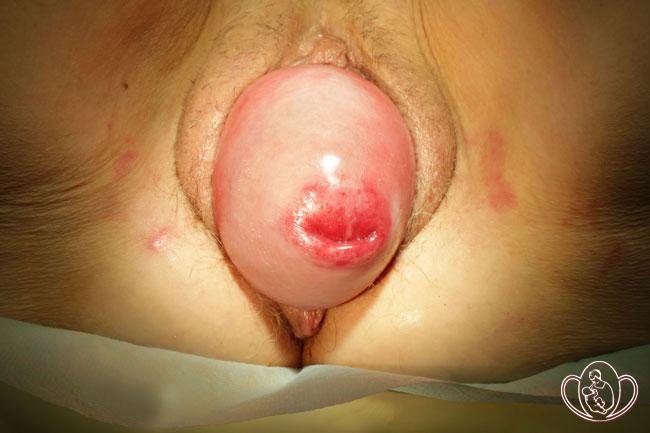 |
Показания
Удаление шейки матки может быть проведено не только по поводу злокачественной опухоли, но также при наличии доброкачественного новообразования (полипа, аденомы, кондиломы), когда существует риск его озлокачествления. Такие случаи называются предраковыми. К ним относятся также метаплазия, дисплазия эпителия цервикального канала.
Другие показания к трахелэктомии — выворот слизистой шейки матки во влагалище (эктропион) или ее эрозия в результате воспалительного или иного заболевания, избыточная длина, гипертрофия и/или выпадение органа, эндометриоз.
Хроническое воспаление слизистой цервикального канала (эндоцервицит) или травма, полученная при родах (разрыв) также могут послужить поводом для хирургического лечения.
Виды операций
В зависимости от диагноза принимается решение об удалении части шейки матки или о ее полной ампутации. При радикальной операции вместе с цервикальным каналом удаляется также часть влагалища и/или прилегающей части тела матки с одновременным иссечением регионарных лимфоузлов.
Цервикальный канал может быть воссоздан, или после его удаления влагалище будет сшито с маткой напрямую.
Частичное удаление матки может быть выполнено путем конизации (по Штурмдорфу). Удаляемый фрагмент имеет вид конуса, направленного вершиной вглубь.
Другой вариант — клиновидное иссечение части цервикального канала (по Шредеру).
Операция выполняется через влагалище, открытым методом с разрезом брюшной стенки (лапаротомией) или лапароскопическим методом. Каждый способ имеет свои показания.
В качестве хирургического инструмента может быть использован скальпель, лазер, радионож, ультразвук, электрический ток или жидкий азот (криодеструкция).
Применение скальпеля имеет смысл при удалении злокачественной опухоли, когда края удаленного фрагмента требуются для гистологического исследования. Это нужно чтобы убедиться в отсутствии на них раковых клеток в соответствии с требованиями абластики.
Недостаток скальпеля состоит в неизбежном кровотечении, с которым сопряжена операция. При использовании лазера, радиоволн и других современных методов хирургии кровотечения удается избежать. Реабилитация после таких операций занимает меньше времени.
Как подготовить шейку матки к родам
Будущие родители обычно начинают заблаговременно готовиться к рождению своего малыша. Они обустраивают ему место, куда он приедет после рождения, покупают необходимые предметы и одежду. Будущая мама психологически и морально готовится к появлению ребенка.
Не менее важно побеспокоиться заранее и подготовке матки к родам, ведь от степени ее готовности и зрелости зависит успешность родового процесса. Конечно, подготовка матки к родам происходит и без участия ее обладательницы, природа сама знает, когда пришло время
Но так происходит далеко не всегда.
Матка – это временное жилище вашего малыша, где он растет и набирается сил в течение 9 месяцев. Этот орган представляет собой мешок вытянутой формы, который состоит из мышечной ткани, имеет дно и соединяется с влагалищем с помощью шейки. Шейка играет первостепенную роль в родовом процессе. От ее состояния зависит продолжительность и нормальное протекание и вынашивания, и естественных родов.
На протяжении всей беременности шейка матки должна быть закрыта, чтобы не допустить преждевременных родов и попадания инфекции в матку. За несколько недель до родов шейка начинает претерпевать изменения и готовиться к раскрытию.
Как же это происходит? Шейка матки состоит из мышечной ткани, все ближе к сроку рождения ребенка эта ткань заменяется на соединительную. Начинает образовываться новая коллагеновая ткань, которая достаточно эластична и гибка.
Это приводит к разрыхлению шейки матки и ее укорочению.
Этот процесс обычно происходит на 32-34 недели беременности. Врач-гинеколог может это заметить на осмотре, внутренний зев должен пропускать кончик пальца, а у повторнородящих это может быть и полностью палец. На 36-38 неделе происходит опускание плода в малый таз, это создает дополнительную нагрузку на шейку, и та еще более размягчается и раскрывается.
В первом периоде родов происходит раскрытие сначала внутреннего зева, затем внешнего. Достаточным раскрытием шейки для прохождения по родовым путям ребенка считается 10-12 см. Именно это расстояние позволяет пройти головке малыша и его туловищу.
Из всего процесса родов первый период является самым затяжным. У каждой женщины время раскрытия индивидуально, матка сама решает, когда ей полностью раскрыться.
Как готовить матку к родам?
Готовность шейки матки – это важнейший момент готовности женщины к родам. Ее эластичность и рыхлость помогают избежать разрывов промежности. Но иногда случается так, что время пришло, а шейка не готова. Существует шкала, по которой доктор определяет степень созревания шейки.
Она складывается из ее длины, консистенции, проходимости канала и расположения относительно таза. Каждый признак оценивается от 0 до 2 баллов, зрелой считается шейка матки, набравшая 5-6 баллов. Незрелая набирает всего 0-2 балла.
Бывают случаи, когда шейка на 38-39 неделе беременности оценивается как незрелая, но буквально за день-два до родов дозревает.
Если этого не происходит, принимается решение об искусственной подготовке шейки матки. В первую очередь, врачи нормализуют гормональный фон женщины с помощью эстрогенных препаратов. Обычно это инъекции в течение нескольких дней.
Также один из способов – введение гелей или растворов в шейку матки, наиболее популярным на сегодняшний день является введение ламинарий в виде специальных палочек. Находясь внутри цервикального канала, ламинарии впитывают слизь и увеличиваются в размерах, тем самым раскрывая шейку. Это наиболее безопасный способ, применяемый в данном случае.
Эффективным способом подготовить шейку матки к родам – массаж шейки. Иногда используют массаж сосков женщины, не менее 5 минут, но не более 10, это также провоцирует матку к родам. С разрешения лечащего врача можно попробовать иглоукалывание.
Не стоит забывать и простых «народных» методах. Самый простой и популярный – секс на последних сроках беременности. С точки зрения физиологии при контакте с мужчиной у женщины происходит механическое воздействие на шейку матки, что является массажем.
Состав спермы, содержащий гормон простагландин, смягчает шейку матки и способствует ее раскрытию. Организм женщины реагирует учащением сердцебиения и улучшением кровоснабжения, это в свою очередь обеспечивает прилив крови к матке, а сокращения при оргазме тренируют ее.
Реабилитационный период
Реабилитационный период зависит от вида и стадии заболевания, а также от способа ее лечения. К примеру, при лазеротерапии эрозии он продолжается 5-7 суток. За это время происходит отторжение тканей и заживление ран на поверхности. Женщина должна находиться дома, но посещать гинеколога, чтобы контролировать процесс заживления.
В период реабилитации могут возникать незначительные боли внизу живота, прожилки крови в выделениях на 7-10 день после того, как была удалена эрозия. Полное восстановление тканей происходит через один-полтора месяца.
Свяжитесь с нами, чтобы записаться на прохождение обследования по указанным на сайте контактам.
Классификация опущения шейки матки
ОПУЩЕНИЕ шейки МАТКИ 1 степени — наружный зев шейки матки (вход в канал шейки матки) находится ниже плоскости узкой части полости малого таза (т.е. ниже нормального расположения), но НЕ ВЫХОДИТ ИЗ ПОЛОВОЙ ЩЕЛИ даже при натуживании.
Как правило, ПОЛОВАЯ ЩЕЛЬ при разведенных ногах ЗИЯЕТ (раскрыта).
| Фото опущения матки 1 степени. Половая щель зияет |
 |
| Фото опущения матки 1 степени. Через раскрытую половую щель видна передняя стенка влагалища (опущение передней стенки влагалища) |
|
Опущение шейки матки 2 степени — НЕПОЛНОЕ ВЫПАДЕНИЕ МАТКИ; в обычных условиях или при натуживании матка ЧАСТИЧНО находится ВНЕ ПОЛОВОЙ ЩЕЛИ.
После физического отдыха или выполнения специальных упражнений (вагинальная гимнастика) ВОЗМОЖНО ВОЗВРАЩЕНИЕ МАТКИ в исходно правильное положение. О вагинальной гимнастике подробно…
| Фото опущения матки 2 степени. Неполное выпадение матки. Видна шейка матки за пределами половой щели |
 |
| Фото опущения матки 2 степени (фото неполного выпадения матки). В обычных условиях шейка матки находится в пределах половой щели | |
| Фото опущения матки 2 степени. Тот же случай. При легком натуживании шейка матки выходит за пределы половой щели. |
|
Опущение шейки матки 3 степени — ПОЛНОЕ ВЫПАДЕНИЕ МАТКИ; в обычных условиях или при легком натуживании, кашле, чихании матка ПОЛНОСТЬЮ находится ВНЕ ПОЛОВОЙ ЩЕЛИ.
Самопроизвольное ВОЗВРАЩЕНИЕ матки в исходно правильное положение НЕВОЗМОЖНО.
| Фото полного выпадения матки и влагалища у женщины 54 лет |
 |
Готовим матку к родам
38 неделя беременности – это время, когда организм начинает активно готовиться к родам. К этому времени шейка матки должна быть зрелой, она становится короче и эластичнее. Это оптимальные условия для того, чтобы малыш появился на свет.
Не всегда к 38 неделе шейка матки зрелая и готова к родам. Произойти это может по следующим причинам:
- Переношенная беременность;
- По медицинским показаниям возникает необходимость в приближении родов;
- Наступление родов, несмотря на неготовность родовых путей и матки.
Если доктор видит необходимость в проведении процедур, позволяющих подготовить матку к родам, он обговорит этот вопрос с беременной и даст сопутствующие рекомендации. Будут учтены особенности ее организма и течение беременности. И только на основе этих данных он сможет подобрать необходимые манипуляции. В некоторых случаях их можно провести самостоятельно в домашних условиях, в других же только под контролем доктора в роддоме.
Причины удаления внутриматочной спирали
- Истечение срока службы. В этом случае одно контрацептивное устройство сразу заменяют другим. Никаких перерывов делать не нужно.
- Желание пациентки, которая решила родить ребёнка или использовать другой метод предохранения.
- Наступление беременности. В этом случае изделие вынимают, чтобы оно не мешало развитию плода.
- Появление воспалительных процессов в матке, яичниках, трубах и околоматочном пространстве. В этом случае после лечения можно установить новый контрацептив.
- Значительное увеличение объёма крови, выделяющейся во время менструации. Иногда месячные настолько усиливаются, что ВМС приходится вынимать.
Моральная готовность
Психологическая подготовка к родам – важный этап, от которого зависит весь процесс рождения ребенка и ваше моральное состояние. Чтобы вас не охватила паника, нужно заранее готовиться к родам, настраиваться на позитивные мысли.
У большинства женщин перед родами повышается тревожность, возникают различные страхи: боль, роды «не по сценарию», ошибка врачей, последствия и т.д. Чтобы избежать подобного негатива, нужно более детально изучить процесс родов и найти гармонию со своим телом. Что нужно, чтобы морально подготовиться к родам?
- Общение с другими беременными, обмен опытом;
- чтение достоверной литературы (книги и пособия, написанные квалифицированными врачами);
- психолог (при необходимости, если женщине сложно настроиться самостоятельно);
- поддержка близких людей;
- ежедневные прогулки (свежий воздух способствует положительным эмоциям, успокаивает и расслабляет);
- консультация с врачом (многие женщины боятся задавать вопросы специалистам, но в этом нет ничего страшного, необходимо консультироваться по каждому интересующему вопросу);
- некоторым женщинам помогает медитация или спокойная расслабляющая музыка;
- полноценный сон;
- занятие любимым делом (от негативных мыслей отвлекает любимое хобби);
- ограждение себя от стрессовых и неприятных ситуаций.
Программа подготовки беременных к родам
Основные темы курсов для беременных
- Моральная подготовка к будущим родам и появлению малыша.
- Навыки расслабления между схватками.
- Дыхательная гимнастика (поможет сохранить силы во время схваток).
- Подготовка к партнерским родам.
- Как правильно ухаживать за новорожденным малышом (купание, кормление).
- Как правильно кормить грудью новорожденного.
- Юридическая и организационная подготовка: как получить больничный, отпуск, пособия от государства.
Школа подготовки к родам – это еще и общение с другими беременными девушками обсуждение проблем, коллективный поиск их решений. Подготовкой будущих мам занимаются различные специалисты: акушеры, психологи, педиатры, инструкторы по фитнесу, юристы.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Возможные осложнения после диатермокоагуляции (ДЭК)
С момента изобретения метода указывалось, что он вызывает большое количество осложнений. Эти неблагоприятные эффекты хорошо изучены:
- Одним из частых осложнений является кровотечение. Оно может возникнуть сразу в ходе процедуры или при отторжении образовавшегося струпа. Иногда сильное кровотечение требует хирургического вмешательства.
- Диатермокоагуляция может привести к сужению и даже сращению цервикального канала.
- Часто после нее появляются гематомы и сосудистые расширения (телеангиэктазии).
- Одно из наиболее серьезных осложнений манипуляции – эндометриоз, который возникает вследствие оседания на раневой поверхности клеток эндометрия. Эти клетки попадают на поверхность шейки матки во время менструального кровотечения.
- В результате изменения формы шейки матки вероятно бесплодие.
- Диатермокоагуляция приводит к развитию истмико-цервикальной недостаточности, что увеличивает вероятность невынашивания беременности. Не исключены преждевременные роды или нарушение раскрытия шейки матки в родах.
В целом частота осложнений беременности у пациенток после этой процедуры достигает 80 %. Диатермокоагуляция не должна использоваться для лечения молодых женщин, планирующих беременность и роды. У женщин зрелого возраста прижигание эрозии током применяется для лечения цервикальной интраэпителиальной неоплазии, то есть предраковых состояний.
Лечение дисплазии шейки матки
Прежде чем говорить о методах лечения дисплазии, хочется указать на еще один важный аспект: особенностью дисплазии шейки матки является – мозаичность процесса. То есть, у одной и той же женщины на шейки матки могут быть изменения, характерные как для легкой дисплазии (CIN I), так и для тяжелой (CIN III). Диагноз выставляется по наиболее тяжелой из найденных степеней.
По данным научной литературы, легкая дисплазия (CIN I) может регрессировать, т.е. проходить самостоятельно у большого количества пациенток. Поэтому зачастую предлагается наблюдать за состоянием шейки матки с регулярной оценкой онкоцитологии и ВПЧ. Однако, если в течение 2 лет наблюдения процесс не произошло элиминации ВПЧ (вирус продолжает определяться/увеличивается его количество), а по результатам онкоцитологии определяется дисплазия – это показание для биопсии и дальнейшего лечения.
Если легкая дисплазия имеет определенный процент самостоятельного излечения, то этот процент гораздо ниже в случае умеренной дисплазии. При тяжелой степени самостоятельный регресс практически не встречается, более того, CIN II и III склонны к дальнейшему прогрессированию в рак на месте (Са in situ), а также инвазивный рак шейки матки. В связи с этим на сегодняшний день по результатам онкоцитологии выделяют только 2 состояние – легкую степень дисплазии (LSIL) и тяжелую (HSIL).
Обращаем Ваше внимание !!! В категорию HSIL входят состояния, включающие как умеренную и тяжелую степени дисплазии, так и рак на месте (Ca in situ).
 Лечение дисплазии должно начинаться с биопсии шейки матки. Данный этап необходим для оценки того вида лечебного воздействия, которое мы можем производить на шейку матки, а также для составления индивидуального плана наблюдения пациентки после лечения.
Лечение дисплазии должно начинаться с биопсии шейки матки. Данный этап необходим для оценки того вида лечебного воздействия, которое мы можем производить на шейку матки, а также для составления индивидуального плана наблюдения пациентки после лечения.
В случае если имеет место эктопия шейки матки в сочетании с легкой степенью дисплазии (CIN I, LSIL) могут выполняться деструктивные методы лечения. Их цель – разрушить патологические клетки, инициировать возникновение той самой «корочки», под которой шейка матки заживет, покрывшись «правильными» клетками. На сегодняшний день выполняются следующие деструктивные виды лечения:
- Лазерная вапоризация шейки матки
- Радиоволновая аблация шейки матки
- Криодеструкция (редко).
Если выявлена тяжелая дисплазия шейки матки (CIN II-III, HSIL), лечение НЕ может быть деструктивным! В противном случае, мы получим зажившую и визуально ничем не смущающую шейку матки, под новым эпителием которой может прогрессировать дисплазия и развиваться инвазия.
В случае тяжелой дисплазии необходимо выполнение эксцизионных методов, то есть методов, направленных на всех патологических тканей или наиболее измененных тканей. Принцип этого подхода формулируется как «see and treat» — «смотри и лечи». При удалении тканей мы получаем информации о степени тяжести процесса (диагностика) и одновременно удаляем патологические клетки, содержащие ВПЧ. Зачастую при не очень распространенных процессах радиоволновой петлевой биопсии может быть достаточно как для диагностики, так и для лечения. Именно поэтому в нашем центре мы отдаем предпочтение этому виду биопсии. Среди эксцизионных методов лечения шейки матки выделяют:
- Ножевую конизацию
- Радиоволновую конизацию
- Радиоволновую петлевую эксцизию
- Радиоволновую кони-биопсию шейки матки.
Состояние шейки матки после радиоволновой кони-биопсии
Состояние шейки матки после радиоволновой петлевой эксцизии
Физическая готовность
Физическая подготовка должна длиться всю беременность, хорошая форма облегчает процесс рождения малыша и помогает вам быстрее восстановиться. Если до беременности вы активно занимались спортом, бросать его не стоит, необходимо лишь снизить нагрузку и ее интенсивность, заниматься только с разрешения врача и под контролем специалиста.
Физическая подготовка включает в себя следующие занятия:
- ежедневные прогулки;
- плавание:
- дыхательные упражнения (правильное дыхание помогает легче перенести схватки и правильно распределить силы);
- упражнения Кегеля (тренировка мышц промежностей);
- укрепление мышц спины;
- растяжка;
- закаливание (с разрешения врача);
- массаж.
Как действует ВМС и как часто ее нужно менять
Внутриматочная спираль препятствует оплодотворению за счёт изменения свойств слизи, находящейся в цервикальном канале матки. Слизистая пробка становится более вязкой и не пропускает внутрь сперматозоиды.
Изменяются свойства внутреннего маточного слизистого слоя (эндометрия), который становится непригодным для имплантации эмбриона. Существуют также модели, содержащие гормоны, которые тормозят овуляцию, действуя как противозачаточные таблетки.
Надежность контрацептивов достигает 90%. В отличие от гормональных препаратов и других методов, ВМС работает всё время, не зависит от действий женщины и совместима с любыми лекарствами.
