28 неделя беременности: ваш малыш впервые открыл глаза и активно тренируется дышать
Содержание:
- Естественные роды
- Угроза преждевременных родов
- Во сколько недель рожают двойню
- Отошли воды?
- Почему на УЗИ не виден эмбрион?
- Брадикардия плода: причины и симптомы
- Определение овуляции с помощью теста на овуляцию
- Особенности ведения беременности
- Причины низкой плаценты при беременности
- Ведение пациенток с ГСД
- Показания к инсулинотерапии, рекомендации Российского национального консенсуса
- УЗИ на 28 недель беременности
- Возможные проблемы беременности на 28 неделе
Естественные роды
Обычно близнецы появляются на свет чуть раньше — на 37–38-й неделе беременности. Процесс начинается и проходит практически так же, как и при родах одного ребенка. Доктора приветствуют свободное поведение в родах и методы естественного обезболивания: дыхательные техники, гипнороды и т. д. Не является противопоказанием и эпидуральная анестезия.
Шейка матки раскрывается теми же самыми темпами. Воды изливаются самопроизвольно, или по показаниям производится амниотомия (вскрытие плодного пузыря). Первый малыш появляется на свет, и наступает пауза — обычно от 5 минут до 2 часов. Врачи используют передышку, чтобы провести влагалищное и УЗИ-исследование и определить положение второго ребенка в матке. Если он расположился продольно, то родится быстрее своего старшего брата или сестры. Так как шейка матки уже открыта, производится вскрытие второго плодного пузыря. Требуются буквально пара интенсивных схваток и еще одна потуга, чтобы и второй близнец заявил о себе. Заканчивается процесс рождением одного или двух последов — плацент и плодовых оболочек.
Угроза преждевременных родов
Если в силу различных причин кроха появится на свет раньше положенного срока, то на 28 неделе беременности угроза его жизни существенно снизится. Большинство органов и систем у него уже сформированы (хотя и не развиты до конца), а профессионализм медиков поможет ребенку выжить. Но, безусловно, большой риск есть всегда, особенно при осложненной гестации.
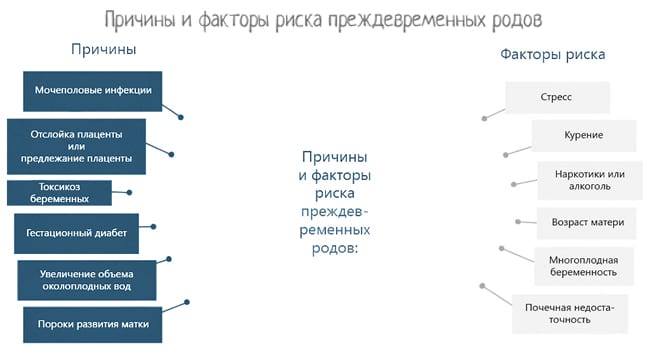
Спровоцировать преждевременные роды могут:
- воспалительные и инфекционные процессы;
- вредные привычки матери;
- ИЦМ (истмико-церквиальная недостаточность) – патология шейки матки;
- травмы и сильные стрессы;
- тяжелый физический труд;
- преждевременные роды, выкидыши и аборты в анамнезе;
- слишком молодой (до 18 лет) или зрелый (после 30 лет) возраст матери;
- соматические болезни будущей мамы.

Признаками преждевременно начавшихся родов являются: тяжесть, ноющая или тянущая боль в нижней части живота, жидкие прозрачные или кровянистые выделения, ощущение движений малыша. При появлении таких симптомов не нужно думать, что «все само пройдет», а обратиться за медицинской помощью. Возможны такие осложнения преждевременных родов, как: раннее излитие околоплодных вод, разрывы шейки матки, повреждения родовых путей из-за их неподготовленности, слабая родовая деятельность, различные кровотечения.
Для профилактики такой проблемы нужно соблюдать все предписания и рекомендации доктора, своевременно проходить необходимые УЗИ и анализы, рационально питаться, принимать витамины и вести ЗОЖ. Также способствуют предупреждению данной патологии и благоприятной беременности: ранняя постановка на учет в ЖК, ограничение или исключение сексуальных вагинальных и анальных контактов, отсутствие стрессов.
Во сколько недель рожают двойню
Одна из характерных особенностей многоплодной беременности состоит в том, что процесс родоразрешения начинается гораздо раньше, чем при вынашивании одного малыша
Будущей маме важно не паниковать, а понять, являются ли спазмы внизу живота патологией и требуют медицинского вмешательства, или ситуация находится в рамках нормы:
- 32–33 недели – преждевременные роды двойни. Самые сложные и непредсказуемые. Младенцы на таком сроке уже жизнеспособны, но требуют длительной реабилитации и наблюдения врачей. Недоношенные дети отстают в весе, могут иметь отклонения в физическом развитии.
- 35–36 недели. Шанс на выживание двойни значительно повышается. Роды при многоплодной беременности на таком сроке могут пройти естественным путем, но новорожденным понадобится медицинское наблюдение.
- 37–38 недели. Самое благоприятное время для родов двойни. Младенцы полностью дееспособны, не уступают своим ровесникам по весу и росту.
Какие факторы могут спровоцировать преждевременные роды
Рождение двойни раньше срока возможно, если беременность отягощена процессами, которые неблагоприятно сказываются на психическом или физическом состоянии женщины. Увеличивают риск преждевременных родов:
- стрессы;
- низкий социальный уровень жизни матери;
- неблагоприятные бытовые условия;
- физические нагрузки;
- возраст роженицы (менее 25 или старше 35 лет);
- хронические заболевания;
- половые инфекции;
- тяжелая анемия;
- вредные привычки матери: курение, прием алкоголя;
- тяжелое течение вирусной или бактериальной инфекции;
- пороки развития матки;
- многоводие;
- медицинские манипуляции;
- травмы;
- патологии почек;
- аномалии развития плода;
- конфликт резус-факторов матери и ребенка.
Показания для раннего родоразрешения
Акушеры стараются предпринять все возможные меры, чтобы продлить срок вынашивания многоплодной беременности, но есть ситуации, при которых ранние роды двойни имеют медицинские показания. К ним относятся:
- Монохориальная моноамниотическая беременность с плацентарной недостаточностью. При таком осложнении отношения между плодами развиваются по принципу донора и реципиента – один ребенок живет за счет другого. Продлевать беременность дольше 34 недель может вызвать гибель одного из детей или рождение младенцев с экстремально низким весом.
- Гибель одного плода на сроке после 28 недель. Возрастает риск смерти и второго ребенка.
- Тяжелый гестоз. Он чреват угрозой для жизни матери.
- Истмико-цервикальная недостаточность – несостоятельность мышечного слоя матки в области шейки. Осложнение приводит к тому, что плод не в состоянии удерживаться маткой.
- Отслойка плаценты, преждевременный разрыв плодных оболочек, предлежание. Патологии встречаются в 7–15% случаев и угрожают жизни матери и младенцев.
- Тяжелые формы инфекционно-воспалительных заболеваний.

Отошли воды?
Как ты уже знаешь, матка становится больше и тяжелее на протяжении всего срока беременности, она давит на желудок, кишечник и мочевой пузырь. Из-за этого у некоторых женщин может непроизвольно выделяться небольшое количество мочи. В этом нет ничего страшного. Проблема заключается в том, что уже на сроке 23 недели может прорваться плодная оболочка и отойти воды. Отличить околоплодные воды от мочи легко. Капельки мочи появляются на твоем белье изредка и в небольшом количестве, а околоплодные воды могут выйти потоком при разрыве оболочки либо постоянно сочиться из вагины. Если ты заметила что-либо подобное, немедленно обратись к врачу, отход вод на таком сроке может быть очень опасным для малыша!
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Брадикардия плода: причины и симптомы

Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Определение овуляции с помощью теста на овуляцию
Полоски с нанесенными реактивами продаются в каждой аптеке, поэтому не сложно самостоятельно определить день овуляции. Принцип действия: изменение цвета полоски при наличии определенной концентрации лютеинизирующего гормона (ЛГ) мочи. Нужно только внимательно прочитать инструкции и следовать ей.
Сочетание методов высчитывания овуляции повысит точность исследования. Оптимально провести наблюдение за днем выхода яйцеклетки в трех циклах. В первом – получают информацию о наличии овуляции, последующие нужны для уточнения дня возможного зачатия.
Метод считается надежным для женщин, которые ведут размеренный образ жизни, упорядоченную половую жизнь и имеют стабильный менструальный цикл.
Особенности ведения беременности
Ведение многоплодной беременности после ЭКО предполагает более частые визиты к врачу, ибо такая беременность требует более интенсивного наблюдения. Крайне желательно первые недели беременности наблюдаться у врача-репродуктолога, проведшего протокол ЭКО. Именно под наблюдением репродуктолога (либо акушера-гинеколога ж/к, хорошо разбирающегося в вопросах ЭКО) следует принимать гормональную «поддержку», а затем – грамотно провести отмену гормональных препаратов. На сроках до 30 недель беременная с многоплодной беременностью должна посещать врача 2 раза в месяц, после этого – 1 раз в неделю. За весь срок беременности необходимо минимум 3 раза получить консультацию терапевта. На каждом приеме тщательно контролируются общее состояние, все жизненно важные показатели (АД, пульс), анализы, объем живота.
Врачи тщательно контролируют прибавку веса беременных с многоплодной беременностью, так как эти беременные склонны к более выраженной прибавке веса, чем беременные с одноплодной беременностью. Общая прибавка веса при двойне у женщины среднего веса может составлять около 20 кг.
Большое значение имеет правильно составленный рацион питания, так как потребность организма в витаминах, белках и минеральных веществах значительно увеличивается.
С 16-20 недель назначается постоянный прием препаратов фолиевой кислоты и железа (под контролем показателей крови). Эта мера необходима для профилактики анемии, которая часто возникает при многоплодии.
Ношение поддерживающего бандажа при многоплодной беременности стоит начать раньше, чем при одноплодной, с учетом размеров живота.
С 22-24 недель проводится УЗИ-цервикометрия, которая дает возможность оценить состояние шейки матки.
Во второй половине беременности:
1. КТГ проводят с 30 недель, а УЗИ с допплерометрией для контроля состояния плодов — раз в две недели;
2. У пациентов повышенного риска проводят дополнительное обследование сердечно-сосудистой системы для выявления и профилактики поздних гестозов и уточнения плана родоразрешения;
3. Дополнительные консультации узких специалистов (окулиста, отоларинголога, хирурга) по необходимости.
Правильное ведение беременных с многоплодной беременностью позволяет в итоге определить тактику ведения родов. От точной оценки состояния плодов и матери зависит, разрешены ли будут роды естественным путем или потребуется кесарево сечение.
Многоплодие может сопровождаться серьезными осложнениями, которые требуют оказания медицинской помощи (зачастую экстренной)
Беременной необходимо повышенное внимание со стороны врача, родных
Но даже при соблюдении всех мер предосторожности, полностью осложнений избежать невозможно. Именно поэтому «золотым стандартом» в репродуктологии считается перенос одного здорового эмбриона, — с целью предотвратить многоплодную беременность
Хотя и в этом случае многоплодие не исключено, но его вероятность при такой тактике на порядок ниже.
Именно поэтому «золотым стандартом» в репродуктологии считается перенос одного здорового эмбриона, — с целью предотвратить многоплодную беременность. Хотя и в этом случае многоплодие не исключено, но его вероятность при такой тактике на порядок ниже.
Одним из направлений работы нашей клиники является платное ведение многоплодной беременности. Программа включает весь комплекс диагностических и лечебных процедур, который необходим женщинам с двойней или тройней. Наши врачи имеют богатейший опыт ведения беременности после ЭКО, в т.ч. многоплодной.
Несмотря на развитие современных медицинских технологий, многоплодие все еще остаётся угрозой для здоровья матери и детей. Поэтому стоит доверить его ведение квалифицированным специалистам с большим опытом работы – врачам из центра «ФертиМед»
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
- Анатомические аномалии матки. Форма этого органа напрямую влияет на то, куда «приплывет» плодное яйцо. Если у женщины имеются врожденные или приобретенные (например, после операции) нарушения анатомического строения матки, то шансы на низкую плацентацию существенно возрастают. К этой же категории можно отнести истмико-цервикальную недостаточность, заключающуюся в ослаблении мышц маточной шейки, которая не способна выдерживать внутриматочное давление.
- Повреждения эндометрия. Это нарушения строения слизистой оболочки матки, возникшие из-за инфекций, выскабливания при абортах, тяжелых родов, кесарева сечения и т. д. Также частой причиной низкой плацентации является эндометриоз (воспаление эндометрия), доброкачественные и злокачественные опухолевые образования, которые нарушают функционирование этого слоя.
- Плодный фактор. Закрепление оплодотворенного яйца в эндометрии осуществляется из-за ферментов, вырабатываемых эмбриональными оболочками. Иногда эта функция нарушается, и эмбрион опускается из фаллопиевой трубы слишком низко, внедряясь в слизистую в нижней части матки. Такие ситуации особенно часто возникают при гормональных или эндокринных нарушениях у женщины, воспалительных процессов в яичниках, маточных придатках и трубах.
- Повторные роды. Замечено, что с каждой последующей беременностью риск предлежания плаценты возрастает, особенно если предыдущая была осложненной. Вероятно, это связано с повреждением матки или эндометрия, а также с гормональными изменениями, которые происходят у женщин с возрастом.
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Ведение пациенток с ГСД
В течение 1–2 недель после установки диагноза пациентке показано наблюдение акушерами-гинекологами, терапевтами, врачами общей практики.
Правила проведения перорального глюкозотолерантного теста (ПГТТ)
- Тест проводится на фоне обычного питания. По крайней мере в течение трех дней до исследования в день должно поступать не менее 150 г углеводов.
- Последний перед исследованием прием пищи должен содержать по крайней мере 30–50 г углеводов.
- Тест проводят натощак (8–14 часов после приема пищи).
- Пить воду перед проведением анализа не запрещается.
- В ходе исследования нельзя курить.
- Во время проведения теста пациентка должна сидеть.
- По возможности накануне и во время исследования необходимо исключить прием препаратов, способных изменять уровень глюкозы в крови. К ним относятся поливитамины и препараты железа, в состав которых входят углеводы, а также кортикостероиды, бета-блокаторы, бета-адреномиметики.
- Не следует проводить ПГТТ:
- при раннем токсикозе беременных;
- при необходимости в строгом постельном режиме;
- на фоне острого воспалительного заболевания;
- при обострении хронического панкреатита или синдроме резецированного желудка.
Рекомендации для беременной с выявленным ГСД согласно Российскому национальному консенсусу:
-
Индивидуальная коррекция рациона в зависимости от массы тела и роста женщины. Рекомендуется полностью исключить легкоусвояемые углеводы и ограничить количество жиров. Пища должна распределяться равномерно на 4–6 приемов. В умеренных количествах могут быть использованы некалорийные подсластители.
Для женщин с ИМТ>30 кг/м2 среднесуточный калораж должен быть снижен на 30–33 % (приблизительно 25 ккал/кг в день). Доказано, что такая мера позволяет уменьшить гипергликемию и уровень триглицеридов плазмы .
- Аэробные физические нагрузки: ходьба не меньше 150 минут в неделю, плавание.
- Самоконтроль основных показателей:
- уровень глюкозы в капиллярной крови натощак, перед едой и через 1 час после еды;
- уровень кетоновых тел в моче утром натощак (перед сном или в ночное время рекомендуется дополнительно принимать углеводы в количестве около 15 г при кетонурии или кетонемии);
- артериальное давление;
- шевеления плода;
- масса тела.
Кроме того, пациентке рекомендуется вести дневник самоконтроля и пищевой дневник.
Показания к инсулинотерапии, рекомендации Российского национального консенсуса
Препараты сульфонилмочевины (глибенкламид, глимепирид) проникают через плацентарный барьер и могут оказывать тератогенное действие, поэтому не применяются при ГСД.
- Невозможность достижения целевого уровня глюкозы в плазме крови
- Признаки диабетической фетопатии по УЗИ (косвенное свидетельство хронической гипергликемии )
- УЗИ-признаки диабетической фетопатии плода:
- крупный плод (диаметр живота больше или равен 75 процентилю);
- гепатоспленомегалия;
- кардиомегалия и/или кардиопатия;
- двухконтурность головки;
- отек и утолщение подкожно-жирового слоя;
- утолщение шейной складки;
- впервые выявленное или нарастающее многоводие при установленном диагнозе ГСД (в случае если другие причины исключены).
При назначении инсулинотерапии беременную ведут совместно эндокринолог (терапевт) и акушер-гинеколог.
УЗИ на 28 недель беременности
За всю беременность женщине проводят три плановых ультразвуковых исследования. Первые два уже должны были проводиться, а третье УЗИ ей предстоит на 30-34 неделе. На 28 неделе беременности при нормальном течении беременности нет необходимости в данном исследовании. Однако бывают ситуации, когда без него не обойтись. Бывает, что у беременной появляются жалобы, которые могут свидетельствовать о каких-то угрозах для жизни её малыша или же для её собственной. К ним относят появление выделений с кровью, сильные боли в нижней части живота, отсутствие или повышение активности плода. При проведении УЗИ врач оценит жизнедеятельность плода, а также определит его положение и все необходимые размеры. Помимо этого необходимо определить количество вод, степень зрелости плаценты и её положение, а в некоторых случаях – наличие или отсутствие признаков отслойки плаценты (при появлении кровянистых выделений). Важным показателем будет длина шейки матки.
Возможные проблемы беременности на 28 неделе
Если будущая роженица продолжает активно работать и много времени проводит на ногах, это может спровоцировать повышение давления, развитие варикоза и появление сильных болей в пояснице, сковывающих движение. На фоне чрезмерных нагрузок и переутомления может произойти преждевременное отслоение плаценты, которое негативно отражается на развитии малыша.
При обнаружении подтекания околоплодных вод, которое сопровождается обильными водянистыми выделениями из влагалища, нужно обратиться к гинекологу. Повреждение плодных оболочек или нарушение их целостности может вызвать преждевременные роды или спровоцировать внутриутробное инфицирование. Еще одна причины досрочного родоразрешения — частые стрессы и нервные перенапряжения, которые нарушают плацентарное кровообращение, вызывают спазм сосудов и повышают давление. Признаками преждевременных родов на 28 неделе беременности будут сильные боли внизу живота, тонус матки и кровянистые вагинальные выделения.
Еще одно осложнение этой недели — желчнокаменный холецистит. При появлении тянущих или тупых болей в животе и правом подреберье, нужно проконсультироваться с доктором.
