Признаки овуляции
Содержание:
- Яичниковое бесплодие (эндокринное)
- Причины предменструального синдрома
- Причины задержки месячных, которые тоже покажут тест отрицательный
- Причины отсутствия овуляции
- Почему не получается забеременеть в овуляцию
- Диагностика ановуляции
- УЗИ
- Особенности кровоснабжения – почему болит левый яичник у женщины из-за сосудов
- Бесплодие неясного генеза
- Как мерить базальную температуру
- Отсутствие овуляции и беременность
- Синдром Гейса-Генеса – формирование желтого тела в неразорвавшемся фолликуле
- В каких случаях проводится ЭКО?
- Овуляция у женщины
- Овуляторный синдром
- Менструальный цикл
- Прокальцитониновый тест
- Препараты для стимуляции
Яичниковое бесплодие (эндокринное)
Женские половые клетки закладываются в половых тяжах (будущих яичниках) еще на 6-ой неделе внутриутробного развития. И рождается девочка уже с определенным, ограниченным, запасом зародышевых фолликулов (половых клеток яичника) – около 2 млн. При этом большая часть этих клеток подвергнется обратному развитию (атрезии). Этот запас, или яичниковый резерв, начинает прогрессивно уменьшаться с начала менструаций, приводя в конечном итоге уже зрелую женщину к менопаузе. И лишь 300-350 фолликулов дойдут до полноценного развития в менструальном цикле. В этом заключается принципиальное отличие женских половых клеток от мужских.
Сперматозоиды в организме мужчины вырабатываются ежедневно, достигая нескольких миллионов. И период их созревания составляет 60-70 дней. Именно эта особенность позволяет проводить лечение, направленное на улучшение качества спермы, в случае выявления соответствующих проблем андрологом.
Диагностика мужского фактора бесплодия заключается в двух неинвазивных исследованиях – оценке спермограммы (количества и качества сперматозоидов) и определении количества антиспермальных антител (MAR-тест).
 В связи с тем, что распространенность мужского фактора достаточно велика, а диагностика проста и проводится в короткие сроки, его оценка должна проводиться на начальных этапах обследования пары.
В связи с тем, что распространенность мужского фактора достаточно велика, а диагностика проста и проводится в короткие сроки, его оценка должна проводиться на начальных этапах обследования пары.
Основное событие, которое должно случаться в менструальном цикле – это овуляция. Овуляция — это выход яйцеклетки из зрелого фолликула.
Данное событие приходится чаще всего на середину цикла, или 14-ый день менструального цикла. Стоит отметить, процесс созревания этого фолликула сложен, он контролируется целым каскадом гормональных взаимодействий, начиная от структур в головном мозге (гипоталамус, гипофиз) и заканчивая взаимным влиянием соседствующих фолликулов. Для того, чтобы получить одну единственную яйцеклетку организм начинает стимулировать рост и последовательное развитие зародышевого фолликула еще за 85 дней до овуляции.
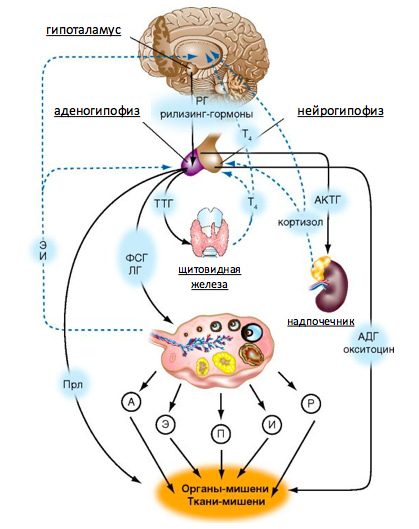
Схема гормональной регуляции внутренних половых органов.
*Основным регулятором овуляции является гипоталамо-гипофизарно-яичниковые взаимодействия. Но как видно из схемы на них могут влиять также гормоны щитовидной железы и надпочечников.
Так как овуляция является ключевым этапом будущего оплодотворения ее контроль является первоочередной задачей при диагностике бесплодия.
Наиболее простые и эффективные методы контроля овуляции — динамическое УЗИ (фолликулометрия) в первой и второй половине цикла, а также определение изменения гормонального фона (анализ крови).
Зачем проводить контроль овуляции, если менструации регулярные, всегда начинаются в срок?
Необходимо отметить, что менструация ≠ овуляция. Менструация – это лишь реакция эндометрия, ткани, выстилающей внутреннюю поверхность матки, на циклические гормональные колебания. В норме у женщины могут быть до 2-3 ановуляторных (без овуляции) менструальных циклов. Однако при некоторых заболеваниях, сопровождающихся изменениями гормонального фона, может наблюдаться постоянная ановуляция (СПКЯ, гиперпролактинемия и др.).
В случае отсутствия овуляции выполняется диагностика сопутствующих гормональных заболеваний после чего проводится
- гормональное лечение выявленных нарушений;
- медикаментозная стимуляция овуляции;
- в некоторых случаях – хирургическое лечение: электрокаутеризация (дриллинг) яичников – создание «насечек» на яичниках для стимуляции выхода яйцеклеток при синдроме поликистозных яичников (СПКЯ);
Причины предменструального синдрома
Предменструальный синдром
Течение менструального цикла регулируется колебаниями гормонального фона. Исследователи полагают, что симптомы ПМС могут быть связаны с высокими показателями эстрогена, пролактина и альдостерона, а также с дефицитом прогестерона.
Определенные химические вещества в головном мозге также могут играть роль в ПМС. Прежде всего, речь о серотонине, одном из основных нейромедиаторов. Концентрация этого вещества колеблется во время менструального цикла. Серотонин регулирует настроение, и при его дефиците могут наблюдаться расстройства настроения и депрессия, связанные с ПМС. Низкий уровень серотонина также вызывает усталость, тягу к еде и проблемы со сном.
Пищевые предпочтения также могут влиять на протекание ПМС. Усугублению симптомов способствует слишком солёная и жирная пища, употребление кофеина и алкоголя. Считается, что низкий уровень некоторых витаминов (например, витамина B6) и минералов также влияет на ПМС.
Более высокому риску ПМС подвержены женщины, страдающие ожирением или мало либо совсем не занимающиеся физическими упражнениями. В группе риска также и те, кто курит, страдает заболеваниями щитовидной железы, у кого низкий уровень сахара в крови.
Причины задержки месячных, которые тоже покажут тест отрицательный
- При голодании и изнуряющей диете, при дефиците веса и ожирении могут наблюдаться сбои месячного цикла.
- При резкой смене места проживания и акклиматизации.
- Чрезмерные физические нагрузки, тяжелый физический труд, при занятиях профессиональным спортом отражаются на организме задержкой месячных, но тест при этом будет отрицательный.
- Сбой часто происходит после моральных потрясений и хронических стрессов, при сильных травмах и тяжелых длительных заболеваниях.
- При употреблении некоторых медицинских препаратов может быть тест отрицательный при задержке месячных.
Поэтому если появилась задержка месячных, а тест отрицательный лучше сразу посетить гинеколога для обозначения причины задержки, потому что как только заболевание будет выявлено и вылечено, то и проблема задержки исчезнет сама собой.
Причины отсутствия овуляции
Ановуляция является одной из распространённых причин бесплодия. Провоцировать данное состояние могут различные факторы.
Наличие заболеваний
Причинами отсутствия овуляции могут быть различные гормональные нарушения, синдром поликистозных яичников, эндометриоз, патология щитовидной железы, врожденные аномалии, опухоли. Лечение в этом случае будет заключаться в выявлении и устранении патологии. Только после этого можно восстановить нормальный физиологический цикл.
Прекращение приема гормональных препаратов
Ановуляция в результате приема оральных контрацептивов является частым явлением. У большинства женщин овуляция восстанавливается уже в следующем после отмены препаратов цикле, однако в ряде случаев цикл может восстанавливаться до полугода. В такой ситуации рекомендовано обратиться к врачу и пройти обследование.
Изменение массы тела
Жировая ткань является не просто нашими «запасами», она оказывает влияние и на гормональный обмен, что может сказаться в том числе и на репродуктивной функции. Аналогичные изменения могут протекать и при резком похудении или слишком низком индексе массы лета. Поэтому и ожирение, и дефицит массы могут быть причинами отсутствия овуляции. При этом без нормализации ИМТ восстановить цикл бывает очень сложно.
Повышенные физические нагрузки
Обычно этот фактор выявляется у профессиональных спортсменок. Регулярные и слишком высокие физические нагрузки в совокупности со слабо выраженной жировой прослойкой, психическим и физическим переутомлением и особенно приемом гормональных препаратов для достижения высоких результатов становятся причиной отсутствия овуляции. Как правило, после снижения интенсивности и частоты тренировок данное нарушение исчезает.
Смена обстановки
Частая смена часовых поясов, переезд в страну с другим климатом, изменение привычных условий жизни сопровождаются стрессом, на фоне которого может нарушаться менструальный цикл и пропадать овуляция. Обычно данные состояния являются временными и исчезают после устранения стрессового фактора.
Менопауза
Этот естественный процесс сопровождается постепенным угасанием функции яичников. Соответственно, отсутствие овуляции при менопаузе — это закономерное явление. Средний возраст наступления менопаузы — 50 лет. Данному состоянию предшествует пременопауза, которая начинается в 45-47 лет. Она сопровождается такими симптомами, как нерегулярный месячный цикл и нерегулярные овуляции. В дальнейшем месячные и овуляция полностью прекращаются.
Таким образом, причины отсутствия овуляции могут быть самыми разнообразными и не всегда свидетельствуют о наличии каких-либо заболеваний. Определить их самостоятельно непросто. Если у женщины длительное время не наступает беременность, необходимо обратиться к врачу, пройти обследование и в точности следовать назначенному плану лечения.
Почему не получается забеременеть в овуляцию
Овуляция – выход женской яйцеклетки (ооцита) из яичника в фаллопиеву трубу. В норме этот процесс происходит регулярно – один раз в 21–35 дней. Примерно за 4 дня до, в день овуляции и в течение 2 дней после, вероятность оплодотворения самая высокая. Некоторые женщины спрашивают: «Почему не получается зачать в овуляцию?», однако при этом они даже не высчитывают ее периодичность. Если вы хотите зачать ребенка, проводите тесты на овуляцию и активизируйте свою сексуальную жизнь в нужные дни. Но если вы следуете этим рекомендациям, но результата нет, это может свидетельствовать о нарушениях овуляции.
Причины овуляторных расстройств:
Гормональные проблемы. Это наиболее распространенные причинные факторы нарушений женской фертильности. Нормальное протекание процесса овуляции зависит от выработки и взаимодействия многих гормонов. Любые отклонения гормонального характера способны вызвать проблемы с зачатием. Гормональный дисбаланс может возникнуть вследствие стрессов, заболеваний, таких как синдром поликистозных яичников, а также после приема некоторых лекарств.
К примеру, при синдроме поликистозных яичников нарушаются функции яичников, поджелудочной железы, надпочечников и других органов эндокринной системы. В результате сокращается выработка ФСГ, что приводит к образованию недоразвитых фолликул. Они не выходят из яичников и образуют фолликулярные кисты.
Снижение выработки гормона эстрадиола (например, вследствие приема оральных контрацептивов) приводит к ухудшению качества цервикальной слизи. Как результат, сперматозоиды не могут проникнуть в матку.
Повышенный уровень пролактина (гиперпролактинемия) – еще одна причина, почему не получается забеременеть. При очень высоком уровне этого гормона в крови сбивается менструальный цикл, затрудняется имплантация оплодотворенного ооцита к стенке матки. Выработка пролактина может нарушаться вследствие:
- стрессов;
- нарушений функционирования гипоталамуса и гипофиза;
- синдрома поликистозных яичников;
- опухолей, вырабатывающих эстрогены.
Нарушения работы яичников. Физические повреждения яичников способны вызвать овуляторные расстройства. Ущерб этим органам может быть нанесен во время обширных или множественных операций по удалению кист. В результате повреждений и/или рубцов фолликулы не созревают полностью, овуляция не происходит и у женщины не получается забеременеть. Инфекционные заболевания, такие как оофорит и сальпингит, также могут вызвать подобные нарушения.
Преждевременная менопауза (ранний климакс). Эту причину ановуляции наблюдают в редких случаях. Стандартный возраст наступления менопаузы и у женщин – от 50 до 55 лет. Однако у некоторых пациенток запасы яйцеклеток исчерпываются в 40-45 лет или даже раньше. В таких случаях говорят о синдроме преждевременного истощения яичников. Механизм и факторы, способствующие возникновению синдрома, пока до конца не ясны. Чаще всего патология встречается у женщин с выраженным атлетическим телосложением и продолжительной историей сниженного веса тела. Ученые не исключают существование генетической предрасположенности к преждевременной менопаузе.
Синдром неразорвавшегося фолликула. При этой патологии яичники производят полноценные яйцеклетки, находящиеся в нормально сформировавшемся фолликуле. Однако по неизвестным причинам фолликул не разрывается и яйцеклетка остается внутри яичника. Она не выходит в фаллопиевы трубы, поэтому ее встреча со сперматозоидом и, соответственно, оплодотворение, невозможны.
Диагностика ановуляции
Как уже упоминалось, ановуляцию можно предположить, отслеживая и измеряя базальную температуру тела (температуру тела в состоянии покоя), снижение которой указывает на то, что овуляция произойдет, и повышение на 0,5-1 градус, что она уже произошла.
Однако этот метод не является надежным индикатором овуляции и в лучшем случае предсказывает овуляцию всего за два дня.
Кроме того, можно использовать для отслеживания повышения уровня латинизирующего гормона (гормона, вызывающего овуляцию), который достигает пика в моче за 24–36 часов до овуляции, тест-полоски с ЛГ. Но их нужно правильно использовать и они должны правильно храниться, иначе результат будет недостоверным. Правильнее подтверждать диагноз можно с помощью мониторинга — ультразвукового наблюдения за развитием фолликулов и отслеживанием результатов анализов на уровни гормона ЛГ и прогестерона (значительное повышение которых указывает на то, что овуляция произошла).
УЗИ
Фолликулометрия проводится несколько раз за цикл, чтобы отследить рост доминантного фолликула, его разрыв и образование желтого тела. Делать УЗИ первый раз нужно на 8-10 день цикла, до начала овуляции. В это время доминантный фолликул должен вырасти до 1,5 см. Когда он вырастет до 2,5 см, он лопнет. После овуляции врач должен увидеть желтое тело и жидкость в позади маточном пространстве.
Этот способ позволяет узнать точный день разрыва фолликула и выявить отклонения. О заболеваниях яичников или щитовидной железы можно говорить, только если на протяжении 3 циклов подряд УЗИ подтвердило отсутствие овуляции.
Особенности кровоснабжения – почему болит левый яичник у женщины из-за сосудов
Как правило, левый яичник кровоснабжается хуже, поскольку левая яичниковая артерия отходит не от крупной брюшной аорты, а от более мелкой почечной артерии. Однако в яичниковые структуры приносит кровь ещё и маточная артерия – тоже достаточно крупный сосуд, кровоток в котором у некоторых женщин преобладает. Риск возникновения патологических процессов уравнивается, и левый яичник у девушки или женщины болит не реже правого.
Левый яичник имеет еще одну особенность кровоснабжения, связанную с отводом венозной крови. Если с правой стороны яичниковая вена впадает в крупную нижнюю полую вену под острым углом, то слева она входит в более мелкую почечную практически перпендикулярно.
В результате венозным стенкам приходится испытывать повышенное сопротивление, вызванное более высоким давлением, что приводит к варикозу, также сопровождающемуся болью. Скопление крови в расширенных варикозных венах вызывает застойные процессы и способствует развитию различных заболеваний.
Бесплодие неясного генеза
Неуточненное (идиопатическое) бесплодие или бесплодие неясного генеза — это ситуация, когда не выяснен фактор бесплодия.
Отдельно следует упомянуть психогенный фактор бесплодия. Его необходимо исключить, когда анатомо-физиологическая причина не выявлена, а беременность не наступает. Честно ответьте себе на вопрос: «А зачем мне ребёнок?» Бывает, что за желанием иметь детей на самом деле стоит совсем иная причина: «у меня возраст – пора рожать», «у подруг уже есть дети, а у меня – нет, надо чтобы всё как у всех», «родители хотят внуков», «муж хочет ребёнка», «ребёнок удержит любимого рядом со мной», или мужчина рядом совсем даже нелюбимый, а просто потому, что так привычно, удобно, выгодно. Иногда в основе психогенного бесплодия лежит подсознательный страх беременности и родов, боязнь взять ответственность за жизнь маленького человека, боязнь изменения привычного уклада жизни. Во всех этих случаях мотивация снижена, и в коре головного мозга не формируется, так называемая «доминанта беременности». Женщина просто не готова стать матерью.
Случается и противоположная ситуация. Беременность становится сверхценной идеей, вся жизнь женщины подчинена только этой цели. А результата нет. Можно часто услышать такую историю: «я столько времени, сил и средств потратила на лечение бесплодия, потому махнула рукой, стала просто жить, и вдруг забеременела».
Поэтому, проходя обследование и лечение по поводу бесплодия, будет полезным обратиться к психологу, который поможет вам разобраться в Ваших чувствах, желаниях, страхах и надеждах.
Отдельно следует указать на возможность отрицательного влияния образа жизни и питания, экологической обстановки, профессиональных вредностей и вредных привычек (алкоголь, курение, наркотики, бесконтрольный прием препаратов) на способность к зачатию.
Здоровый образ жизни, хорошее качество сна (7-8-часовой полноценный сон), достаточное количество белка и холестерина, омега-3 жирных кислот, витаминов и микроэлементов (прежде всего витамина Д, В12, фолиевой кислоты, железа, цинка, магния, селена) в рационе, нормальная масса тела (при избыточном весе и ожирении время до зачатия увеличено прямо пропорционально увеличению массы тела) и отсутствие вредных привычек рано или поздно дает свои плоды и приводит к долгожданному материнству.
«И, что еще немаловажно, а может быть самое главное — женщине надо любить мужчину, от которого она хочет иметь детей!»
Будьте здоровы, спокойны и счастливы и верьте, все обязательно получится!
Как мерить базальную температуру
Этот метод предполагает измерение температуры каждый день и составление графика. Простой и бесплатный способ требует определенной дисциплины, зато позволяет лучше понять свой организм. Понадобится только ртутный термометр и тетрадь или компьютер для ведения графиков.
Несмотря на простоту, регулярные наблюдения за температурой могут показать ановуляторные циклы, проблемы с гормонами, воспаления. Для этого нужно записывать ежедневную температуру на протяжении 3 месяцев. Анализ можно сделать самостоятельно или принести графики гинекологу.
Правила измерения:
- На протяжении одного цикла нужно мерить температуру в одинаковое время – оптимально с 6 до 8 утра;
- Измерения проводятся ректально, орально или вагинально;
- Перед измерением нельзя вставать с кровати.
За 2 дня до выхода яйцеклетки температура понижается на несколько значений, а потом резко повышается и остается стабильно высокой. Если при соблюдении всех правил график остается однофазным, то есть не происходит резкого повышения температуры во второй фазе, значит, овуляция отсутствует.
Отсутствие овуляции и беременность
Многие женщины спрашивают: «Если у меня нет овуляции, стану ли я когда-нибудь матерью?» Дело в том, что беременность без овуляции невозможна, потому что женщина может забеременеть только тогда, когда у нее созревшие яйцеклетки высвобождаются из яичника.
У большинства женщин ановуляторный цикл может быть один или два раза в год. Это означает, что ановуляция означает не полную невозможность зачать ребенка, а снижение вероятности беременности — один или два раза в год по сравнению с десятью — двенадцатью у женщины с обычным циклом.
У женщин с нерегулярным циклом во время овуляции будет такой же шанс на беременность, как и у женщин с регулярными менструациями.
 нарушение овуляции
нарушение овуляции
Синдром Гейса-Генеса – формирование желтого тела в неразорвавшемся фолликуле
Такое нарушение встречается примерно у половины женщин репродуктивного периода, но у большинства оно возникает не каждый цикл. В этом случае желтое тело начинает формироваться раньше времени в еще не созревшем фолликуле. Чаще всего это случается из-за нарушения работы гипофиза, вызвавшего дисбаланс выработки фолликулостимулирующего и лютеинизирующего гормонов.
Овуляция не происходит, поскольку яйцеклетка не созревает. При частом повторении такой ситуации у женщины развивается бесплодие. Выявляется такое нарушение только с помощью УЗИ, поскольку гормональный уровень из-за выработки прогестерона неразорвавшимся фолликулом будет соответствовать норме.
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
- Анатомические аномалии — врожденные или приобретенные (вследствие травм, воспалительных заболеваний, хирургического вмешательства) нарушения строения половых органов, такие как непроходимость или отсутствие маточных труб у женщин и семенных канальцев у мужчин, рубцы и спайки в матке;
- Эндокринные (гормональные) патологии — нарушения выработки гормонов, развивающиеся из-за заболеваний яичников у женщин или семенных желез у мужчин, щитовидной железы, надпочечников, а также других органов, не выполняющих секреторную функцию (печени, почек, ЖКТ и т. д.);
- Психические нарушения – сильные эмоциональные переживания, депрессия, шизофрения и другие психопатологии могут вызвать нарушения гормонального фона, провоцировать отторжение эмбрионов;
- Эндометриоз – аномальное разрастание эндометрия (слоя, выстилающего поверхность матки) и связанные с ним спаечные процессы;
- Иммунные аномалии – патологии, вызываемые реакцией женского организма на мужскую сперму, аутоиммунные заболевания мужчины, при котором собственная защитная система стерилизует сперму и т. д.;
- Сексуальные расстройства – патологии, затрудняющие или делающие невозможным естественный половой акт или зачатие, такие как эректильная дисфункция у мужчин, отсутствие или недостаточное качество спермы у мужчин, вагинизм, фригидность у женщин;
- Инфекционные заболевания – вирусы, грибки, бактерии, кишечные паразиты способны нарушить работу половых органов, вызвать общие заболевания (воспалительные, эндокринные и т. д.), затрудняющие зачатие или наступление беременности, спровоцировать слишком резкий иммунный ответ женского организма;
- Генетические нарушения – некоторые хромосомные патологии сопровождаются невозможностью зачать или выносить здорового ребенка, например синдромы Мартина-Белла, Калмана, Нунан, мускрвисцидоз и т. д.;
- Обменные нарушения – такие заболевания, как сахарный диабет, анемия, ожирение и т. д. тесно связаны с гормональными сбоями и потому являются дополнительным фактором, мешающим наступлению беременности.
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Овуляция у женщины
Процесс овуляции управляется гипоталамусом путём регуляции (посредством гонадотропин-рилизинг гормона) выделения гормонов, секретируемых передней долей гипофиза: ЛГ и ФСГ. В фолликулярной (предовуляторной) фазе менструального цикла фолликул яичника претерпевает ряд трансформаций под воздействием ФСГ. При достижении фолликулом определённого размера и функциональной активности, под влиянием выделяемых фолликулом эстрогенов формируется овуляторный пик ЛГ, который запускает «созревание» яйцеклетки (первое деление мейоза). После созревания в фолликуле формируется разрыв, через который яйцеклетка покидает фолликул. Между овуляторным пиком ЛГ и овуляцией проходит около 36 — 48 часов. В течение постовуляторной фазы (фазы жёлтого тела) яйцеклетка обычно перемещается по фаллопиевой трубе в направлении матки. Если произошло оплодотворение яйцеклетки, то на 3-4 день эмбрион попадает в полость матки и происходит процесс имплантации. Если оплодотворение не произошло, яйцеклетка погибает в фаллопиевой трубе в течение 24 часов.
У женщины несколько дней до и после момента овуляции представляют собой фертильную фазу. В среднем, овуляция наступает на четырнадцатый день менструального цикла (при 28-дневном цикле). Однако, отклонение от среднего наблюдается часто и в определенной степени является нормальным.
Продолжительность менструального цикла сама по себе не является надёжным источником информации о дне наступления овуляции. Хотя обычно при более коротком цикле овуляция наступает раньше, а при более продолжительном — позже, продолжительность фазы жёлтого тела у разных женщин может различаться на неделю и более.
График базальной температуры отражает температурный эффект прогестерона и косвенно (но достаточно точно) позволяет определить факт и день наступления овуляции. У Вас нет овуляции? НАЖМИТЕ ЗДЕСЬ!
Овуляторный синдром
Овуляторный синдром — это комплекс симптомов во время выхода яйцеклетки из фолликула (овуляции), главным образом болезненные ощущения в области живота, подвздошных или гипогастральных областях.
Боль может быть длительной или краткосрочной, тянущей или колющей, но в большинстве случаев в нижних отделах живота, с той стороны, где произошла овуляция. При болях в правой стороне живота следует исключить возможность аппендицита.
Причины боли во время овуляции пока не установлены, однако предполагается, что боль обусловлена разрывом стенки фолликула, а также истечением крови в малый таз, которая является сильным раздражителем брюшинного покрова. У некоторых женщин этот процесс может быть довольно болезненным, например, при наличии спаек в малом тазу или при повышенной чувствительности к боли. Предполагается так же, что овуляторный синдром является следствием хронического оофорита. ЗАПИСАТЬСЯ НА ПРИЕМ К ГИНЕКОЛОГУ-ЭНДОКРИНОЛОГУ
Другой характерный признак овуляторного синдрома — мажущие кровянистые выделения в течение 2-3 дней после овуляции. Это связано с тем, что созревший фолликул после разрыва перестает вырабатывать гормоны в достаточном количестве, а сформировавшееся на его месте жёлтое тело ещё не включилось в работу в полную силу. В результате падения уровня эстрадиола происходит небольшая отслойка эндометрия, проявляющаяся скудными кровянистыми выделениями.
Таким образом, женщины, принимающие гормональные контрацептивы, избавлены от овуляторного синдрома (по крайней мере, теоретически).
Менструальный цикл

Изменения во время цикла:А Созревание фолликулаВ Изменение уровня гормонов:1 -Фолликулостимулирующий гормон2 — Эстрогены3 — Лютеинизирующий гормон4 — Прогестерон
Менструа́льный цикл — от лат. menstruus («лунный цикл», ежемесячный) — периодические изменения в организме женщины репродуктивного возраста, направленные на возможность зачатия.
Прокальцитониновый тест
Что это такое. Анализ крови, при котором в образце определяют концентрацию белка прокальцитонина. Это исследование точнее, чем СОЭ и СРБ, потому что с высокой степенью вероятности подтверждает, что воспаление вызвали именно болезнетворные бактерии, а не другие причины. Однако стоит прокальцитониновый тест дороже, чем другие исследования, так что врачи обычно начинают с более простых и бюджетных тестов. При этом тест не позволяет понять, какие именно бактерии вызывают воспалительную реакцию.
Как это работает. В норме прокальцитонина в крови практически нет. Однако в ответ на вторжение бактерий почти все клетки тела начинают усиленно создавать этот белое, так что его уровень в крови резко повышается. Скорее всего, уровень прокальцитонина в крови растет в ответ на бактериальные яды, которые они выделяют в процессе жизнедеятельности — так что при вирусной инфекции, травмах и атаке паразитических грибков уровень прокальцитонина повышается совсем немного.
Пока исследователи не совсем понимают, какую роль играет прокальцитонин в противобактериальной обороне. Но сам факт повышения позволяет использовать уровень прокальцитонина в крови в качестве достаточно надежного маркера бактериальной инфекции.
Зачем назначают. Чтобы надежно отличить бактериальную инфекцию от вирусной. Например. при обычной, неосложненной коронавирусной болезни уровень прокальцитонина в крови находится в пределах нормы.
Если концентрация прокальцитонина вырастает, значит, к вирусной инфекции присоединилась бактериальная, и настала пора назначать антибиотики. Прокальцитониновый тест применяют для контроля за состоянием пациентов, которые лечатся в больнице — например, при тяжелой форме COVID-19.
«Прокальцитонин в амбулаторной практике используют редко, — рассказывает другой специалист. — В моду он вошел недавно, с началом эпидемии коронавирусной болезни. Считается, что он предсказывает ее тяжелое течение. Но на самом деле этот тест пришел из реаниматологии — он указывает на сепсис, то есть на заражение крови. Самостоятельно этот тест делать не нужно».
Как подготовиться. Людям, которые лечатся дома, прокальцитониновый тест практически не назначают. Но в целом правила подготовки такие же, как при СОЭ и СРБ.
Как понять результат анализа. Появление прокальцитонина в крови — всегда недобрый знак, даже если уровень белка поднялся незначительно. Умеренно повышенный уровень прокальцитонина — от 0,15 до 2 нг/мл — у взрослых людей может говорить о местной легкой или среднетяжелой бактериальной инфекции, аутоиммунной реакции или тяжелой почечной недостаточности. Если уровень прокальцитонина поднимается выше 2 нг/мл, речь идет о бактериальном заражении крови, то есть сепсисе, тяжелой бактериальной инфекции вроде менингита, или о раковой опухоли щитовидной железы.
Препараты для стимуляции
Обычно гормональные препараты схожи для всех протоколов. Основное отличие заключается в дозировке. Лекарства можно разделить на три группы в соответствии с этапами ССО:
- стимуляция яичников. Главный компонент — агонисты или антагонисты ГнГРГ, помогающие стимулировать созревание фолликулов;
- оплодотворение. Основной компонент — ХГЧ. Гормон вводят за 36 часов до пункции, так как он способствует разрыву фолликула и выходу яйцеклетки;
- прикрепление эмбриона к матке. На этом этапе женщинам назначаются препараты с прогестероном для увеличения шансов на успешную имплантацию.
Для более глубокого понимания принципа действия гормональной стимуляции предлагаем ознакомиться с основными препаратами.
Оргалутран
Сильный препарат, применяемый для полной остановки выработки гормонов ЛГ и ФСГ. Подавление функций гипофиза начинается сразу, как только вещество попадает в кровь. Обычно стимуляцию оралгутраном проводят не более 5 дней.
Клостилбегит
Чаще всего применяется в коротком протоколе ЭКО. Таблетки стимулируют созревание большого количества фолликулов, поэтому по инструкции лекарство нельзя принимать больше 6 раз за всю жизнь, иначе произойдет истощение яичников. Прием препарата дает очень хорошие результаты, но только в сочетании с другими препаратами, влияющими на рост эндометрия.
Меногон
Обладает похожим действием с клостилбегитом. Препарат стимулирует выработку гормонов ЛГ и ФСГ и вызывает хорошую реакцию яичников. В результате созревает достаточно большое количество доминантных фолликулов.
Цетротид
Обладает особым назначением — задержкой овуляции. Препарат блокирует выработку половых гормонов, при этом ничем их не заменяя. Такая функция может потребоваться при необходимости регулировки менструального цикла для полного созревания фолликулов.
Менопур
Один из самых эффективных препаратов. Средство не только стимулирует рост фолликулов, но и положительно влияет на развитие эндометрия и выработку эстрогена.
Инъекции ХГЧ
Как только фолликулы достигнут размера в 18–20 мм, женщине назначают укол ХГЧ (хорионический гонадотропин человека). Препараты, содержащие ХГЧ, можно использовать только спустя сутки после приема средств, подавляющих выработку половых гормонов. В качестве инъекций часто назначают Прегнил, Профази, Гонакор и другие.
