На каких сроках делают плановые узи при беременности? клиника
Содержание:
- Польза ультразвука для медицины
- УЗИ при беременности: вредно или нет?
- Формирование и гормональные функции
- Какие генетические заболевания плода можно увидеть на УЗИ, когда проходить
- Что такое внескрининговое УЗИ плода
- Когда появилось УЗИ
- Радиочастотная (RF) обработка кожи — работает на радиоволнах, поэтому полностью безопасна
- Показания к проведению
- Обсуждение
- Опасно ли УЗИ при беременности?
- Лечение
- Безоперационные методы подтяжки лица не имеют ничего общего с облучением
- Фотоомоложение — воздействие светом. Насколько оно безопасно?
- Преимущества УЗИ:
- УЗИ в 3 триместре беременности (3 скрининг)
- Наши центры
- Ультразвук: шаг в медицину
- Оборудование, применяемое для УЗИ 4Д
- Что можно увидеть с помощью четырехмерного УЗИ
Польза ультразвука для медицины
Со временем другие продолжали опираться на работу Спалланцани. В 1942 году австрийский невролог Карл Дуссик стал первым, кто использовал ультразвуковые волны в качестве диагностического инструмента. Он пропустил ультразвуковой луч через человеческий череп в попытках обнаружить опухоли головного мозга. Уже тогда стало ясно, что эта инновационная на то время технология имеет огромные возможности.
Ультразвуковая технология и ее применение в здравоохранении продолжают развиваться. Совершенствование инструментов и совершенствование процедур происходят каждый день. Совсем недавно портативные сканеры меньшего размера стали более распространенными и помогли еще больше интегрировать использование ультразвука в большее количество областей и этапов лечения пациентов.
Больше о качественном ультразвуком оборудовании можно узнать на сайте https://rh.ua/ и также приобрести оное можно по адресу https://rh.ua/ru/uzi-apparati/
УЗИ при беременности: вредно или нет?
Даже опытные будущие мамы, имеющие не по одному малышу, иногда переживают при необходимости делать частое УЗИ при беременности. Не обладая достоверной информацией, они очень переживают, не навредит ли это ребенку. Есть сформировавшийся стереотип, согласно которому частое УЗИ при беременности влияет на формирование малыша, может сделать его неполноценным, а то и вовсе грозит развитием генетических пороков. Так вредно или нет УЗИ при беременности?
УЗИ при беременности проводится с помощью ультразвука. Частота колебаний ультразвука много выше, чем способно расслышать человеческое ухо. Может ли будущий малыш услышать эти звуки и могут ли они повлиять на его развитие? До 17-18 недель органы слуха у малыша сформированы довольно слабо, поэтому практически единственный звук, который он может не столько «слышать», сколько ощущать его колебания – это стук любящего маминого сердца.
Какое влияние может иметь ультразвук на плод? Убедительных данных о негативном влиянии УЗИ на плод в мировой практике нет. Таким образом, нет никаких разумных аргументов в пользу отказа от УЗИ при беременности. В России УЗИ при беременности является обязательным исследованием, входящим в обязательный скрининг беременных и проводится чаще всего трижды за весь период беременности. За всю историю существования УЗИ при беременности не было доказано сколько-нибудь отрицательного его воздействия на развитие плода.
УЗИ при беременности не зря считается «золотым стандартом» диагностики нарушений внутриутробного развития плода. С его помощью можно избежать развития возможных осложнений и патологий, вовремя принять меры по предотвращению каких-либо ситуаций, которые могут препятствовать Вашей встрече с малышом. А потому стоит ли доверять ничем не обоснованным предрассудкам, если на кону стоит будущее – Вас и Вашего крохи?
Формирование и гормональные функции
Основа плаценты состоит из ворсинок, которые начинают формироваться на седьмой день после зачатия. Внутри ворсинок происходит циркуляция крови зародыша, а снаружи происходит омывание ворсинок материнской кровью.
Происходит двухсистемный процесс кровообращения и газообмена: материнский и плодовой. Кислород поступает к зародышу и возвращается в кровь матери углекислым газом.
В зависимости от недели беременности происходит увеличение толщины плаценты, активный рост происходит на 19-35 неделях.
Очень важный момент: смешение материнского кровотока и крови ребенка исключено. Между сосудистыми системами расположена мембрана, которая обладает свойством блокировать проход вредным веществам, пропуская только необходимые и полезные для ребенка. Эта функция называется «плацентарный барьер».
Планомерное развитие и формирование детского места приводит к полноценному функционированию приблизительно к 12 неделе беременности.
Существует несколько уровней зрелости плаценты, которые определяются по нормам толщины с помощью УЗИ на 20 неделе беременности. Сначала определяется место прикрепления, далее участок с наибольшим размером, по которому рассчитывается толщина.
Помимо обеспечения дыхательной и прочих функций для малыша, существует немаловажная гормональная функция. Плацента способствует выработке порядка пятнадцати гормонов, обладающих различными свойствами, которые необходимы для нормального вынашивания ребенка. Именно они сохраняют и пролонгируют беременность.
До 27 недели плацента находится на ранней стадии развития. Начиная с 32 недели норма толщины изменяется и наступает вторая стадия развития. Ближе к родам она начинает стареть, что говорит о третьей стадии зрелости.
Возможные нарушения развития
Бывают случаи сбоев жизнедеятельности детского места под воздействием внешних или внутренних обстоятельств. Если беременность протекает нормально, то толщина плаценты постоянно увеличивается и составляет ближе к 36 неделе срока значение от 20 мм до 40 мм. Любые отклонения от нормы по неделям беременности и по толщине плаценты несут угрозу тяжких последствий.
Без отклонений от нормы
Достаточно часто врачи диагностируют гипоплазию – это уменьшенная толщина плаценты. Если это несущественное отхождение от нормы, то паниковать не стоит. Значительное утончение детского места – достаточно редкое явление. Более того, существуют размеры, которые соответствуют определенной женщине. Они зависят от телосложения и других особых параметров, когда норма толщины плаценты определяется индивидуально на соответствие неделям срока беременности. Диагноз ставится только после генетического обследования и консультации.
Во время вынашивания ребенка уменьшение плаценты может происходить неоднократно. Причины могут быть разными:
- употребление алкогольных напитков или наркотиков, курение;
- неправильное питание, диеты;
- депрессивные или стрессовые состояния;
- гипертоническое состояние беременной женщины;
- наличие инфекционно-воспалительных процессов;
- гестоз, отечность, наличие белка в моче.
Иногда гипоплазия связана с врожденными пороками ребенка, что грозит серьезными проблемам для здоровья малыша.
Если к 30 недели беременности показатели толщины плаценты существенно занижены и составляют значение меньше 28 мм, это может привести к следующим последствиям:
- наметится изменение сердцебиения малыша, обычно ритм становится слабым;
- разовьется гиподинамия.
Существуют противоположные случаи – это гиперплазия, когда плацента сильно увеличена. Причины этого факта могут быть разные:
- наличие токсоплазмоза, сифилиса или сахарного диабета у беременной;
- при резус-конфликте;
- нарушение работы почек или водянки у малыша;
- развитие тромбоза в ворсинках плаценты;
- перенесенный вирус или скрытое носительство вирусного заболевания.
Активное утолщение плаценты может вызвать преждевременные роды. Функции обеспечения плода кислородом, гормонами и питанием начинают работать с перебоями. Лечение подразумевает постоянное медицинское обследование.
Если к 31 неделе норма толщины плаценты существенно увеличена и составляет на порядок больше 32 мм, то это может привести к следующим последствиям.
- Возможно проявление гипоксии (недостатка кислорода) плода. Если не будут приняты своевременные меры, то существует риск асфиксии, внутриутробной гибели ребенка от удушья.
- Замечались случаи задержки внутриутробного развития, что приводит к различным диагнозам после родов. К примеру, ДЦП у ребенка.
Существует угроза выкидыша или преждевременных родов.
Какие генетические заболевания плода можно увидеть на УЗИ, когда проходить
В 1 семестре на сроке от 10 до 14 недель (до 10 недели УЗИ неинформативно) беременная проходит исследование, именуемое скринингом. Он состоит из биохимического анализа крови и УЗИ исследования эмбриона. Результатом скрининга является выявление следующих патологий:
- синдром Дауна
- синдром Патау
- синдром Эдвардса
- синдром Шерешевского-Тернера
- синдром Карнелии де Ланге
- синдром Смита-Лемли-Опитца
- синдром Прадера-Вилли
- синдром Энжельмена
- синдром Лангера-Гидеона
- синдром Миллера-Диккера
- аномалия ДиДжорджи
- синдром Уильямса
- опухоль Вильмса
- триплоидия (когда хромосом не 46 по2 в каждой паре, а 69, т.е. по три, а не по две)
- дефект нервной трубки
На 20-24 неделе делается ещё одно УЗИ. Среди генетических заболеваний плода, видимых на ультразвуковом исследовании во 2 семестре, можно отметить:
- анэнцефалия (отсутствие головного мозга, точность диагностики 100%)
- патология брюшной стенки (86%)
- патология развития конечностей (90%)
- грыжа спинного мозга (87%)
- патология развития или отсутствие почек (85%)
- наличие отверстия в диафрагме, которая разделяет брюшную полость и грудную клетку (85%)
- гидроцефалия или водянка головного мозга (100%)
- аномалии сердца (48%)
На 3 семестре проводится допплерометрия — УЗИ исследование с определением сосудистой системы плода, плаценты и матери. Начиная с 23 недели беременности проверяются артерия пуповины, маточная артерия и средняя мозговая артерия. Исследуется систолический (при сокращении сердечной мышцы) и диастолический (при расслаблении сердечной мышцы) кровоток. У малыша с хромосомными нарушениями кровоток атипичен.
Что такое внескрининговое УЗИ плода
Скрининг — комплекс процедур, позволяющих определить наследственные патологии и здоровье малыша в настоящий момент времени. Сроки проведения скрининга беременных определяются графиком обследований, рекомендованным Минздравом. Но иногда обследование необходимо чаще — это и есть межскрининговое или внеплановое УЗИ.

При нормальном течении беременности женщина должна пройти как минимум три скрининговых УЗИ: на 10 – 14 неделях, 20 – 24 неделях и 32 – 34 неделях. Внеплановые исследования могут назначаться врачом на протяжении всего периода вынашивания вплоть до родов. УЗИ плода может понадобиться для оценки состояния женщины и предотвращения возможных осложнений при возникновении патологий или тревожных симптомов.
Когда появилось УЗИ
УЗИ — относительно молодая разновидность медицинской визуализации: первый осознанный интерес к ультразвуку как к средству диагностики возник в ученом мире около шестидесяти лет тому назад. Первый же опыт практического применения УЗИ в акушерстве был приобретен еще позже — в 1958 году британский врач Д. Дональд впервые в мире осуществил измерение размеров головки находящегося в матке плода при помощи ультразвука.
С середины 60-х годов ХХ века метод ультразвукового сканирования начал масштабное победное шествие по больницам и поликлиникам развитых стран. С одной стороны, этому способствовали технические усовершенствования диагностической ультразвуковой аппаратуры — теперь с ее помощью можно было разглядеть не только контуры головки плода, но и более мелкие детали его анатомии. С другой стороны, продвижению УЗИ помогали результаты многочисленных исследований, свидетельствовавшие о практически полной безопасности этого метода визуализации для матери и плода.
В ходе экспериментов выяснилось, что те дозы и интенсивность ультразвукового облучения, которые имеют место при стандартном акушерском УЗИ, никак не отразились на эмбрионах лабораторных животных и хромосомах живых клеток.
80-е и 90-е годы прошлого века ознаменовались самой настоящей технической и методологической революцией УЗИ — на смену прежним, обладавшим весьма скромными диагностическими возможностями, аппаратам приходили все более мощные и сложно устроенные ультразвуковые сканеры, позволяющие наблюдать плод в утробе практически в реальном времени и даже способные генерировать трехмерное изображение. Разрешающая способность современных ультразвуковых машин дает специалисту возможность увидеть не только движения пальцев рук малыша, но даже мигание его век — а ведь всего лишь тридцать лет тому назад об этом можно было только мечтать! То ли, как говорится, еще будет…
Радиочастотная (RF) обработка кожи — работает на радиоволнах, поэтому полностью безопасна
Такие процедуры работают за счет радиоволн, нагревающих ткани. Испускаемые прибором волны абсолютно безвредны, поскольку не вызывают облучения и не дают опасных побочных эффектов. Они излучают только тепло, которое проникает в подкожную клетчатку на глубину примерно в 3 мм. Благодаря высокой проникающей способности, радиоволновое воздействие оказывает выраженное омолаживающее воздействие.
Радиоволновое омоложение
Радиоволны за счет нагрева тканей увеличивают выработку белков кожи – коллагена и эластина. Они усиливают кровоток, разрушают целлюлит и жировые отложения, поэтому не только устраняют возрастные проявления, но и улучшают фигуру. Помимо лица, RF-воздействие применяют для устранения скоплений жира на животе, бедрах и ягодицах, борьбы с целлюлитом и подтяжки кожи после похудения или беременности.
Несмотря на нагрев тканей, радиоволны не вызывают ожогов и других повреждений кожи, вызванных воздействием тепла. В США проведены исследования, в которых участвовали более 600 пациентов. Их результаты показали, что опасных побочных эффектов радиоволновый метод не дает. Боль и дискомфорт, которые могут сопровождать процедуру, проходят самостоятельно и не вызывают серьезных последствий.
Некоторые связывают радиочастотное излучение, применяемое для омоложения кожи, с сигналом, используемым в сотовых телефонах. Хотя опасность использования сотовой связи значительно преувеличена, часть пациентов считают мобильные устройства вредными.
Мобильный телефон работает на совершенно других волнах. Частота излучения от мобильника составляет 2,4 ГГц, a при омолаживающих процедурах применяется совсем другая – 0,3-10 мГц, то есть их параметры абсолютно не совпадают. Кроме того, мобильный телефон используются в нашей жизни гораздо более длительное время по сравнению с радиоволновым омоложением, длящимся примерно полчаса. Поэтому ставить знак равенства между двумя этими воздействиями неправильно.
Показания к проведению
Показания к проведению УЗИ ОМТ для женщин:
- нарушения менструального цикла;
- межменструальные кровотечения;
- подозрение на внематочную беременность;
- уточнение срока маточной беременности;
- воспалительные процессы в малом тазу (аднексит, оофорит, эндометрит, цервицит);
- бесплодие;
- УЗИ-мониторинг овуляции;
- подозрение на наличие новообразований.
Показания к проведению УЗИ ОМТ для мужчин:
- бесплодие;
- затрудненное мочеиспускание;
- трудности с достижением эрекции;
- подозрение на наличие новообразований.
И мужчинам, и женщинам следует пройти УЗИ ОМТ при появлении следов крови в моче, болей при мочеиспускании, болей в нижней части живота.
Обсуждение
С помощью новой технологии, мы увеличили не только наши знание о развитии плода, но также улучшили диагностику большого количества тонких, но важных и/или сложных пороков развития, таких как: низко-посаженные уши, аномальное развитие пальцев кистей и стоп, как описано в этой статье. Особенное применение HDlive в обнаружении положения наружного уха может помочь в пренатальной диагностике генетических расстройств.
Очевидно, что качество изображения является чрезвычайно важным для того, чтобы определить не только происхождение, но и природу и протяженность пороков развития плода в случаях ранней их диагностики. Мы сообщили о том, что такие современные передовые 3D/4D сонографические технологии, как 3D соноэмбриология, сместили дородовую диагностику аномалий развития плода со второго к первому триместру беременности в 2012 году (время коммерческой доступности HDlive — прим.перевод), в свою очередь, HDlive технология улучшила раннее обнаружение аномалий плода в первом триместре беременности.
Несмотря на то, что возможности методики требуют дополнительного исследования, HDlive техника представляет собой очень полезный инструмент, который обеспечивает реалистичную анатомическую визуализацию эмбриональных и фетальных поверхностей, как было показано в этой статье. Полный потенциал этой новой технологии еще полностью не выявлен, но мы считаем, что его клиническое применение может выйти за пределы гинекологических исследований.
Из-за естественного вида полученных изображений при HDlive, движения плода могут иметь большое влияние на родителей. Мы считаем, что впечатляемые изображения, полученные с помощью HDlive, дают нам повод чувствовать себя ближе к нашим пациентам, что позволяет установить более комфортную профессиональную среду, которая будет полезна при мониторинге беременности.
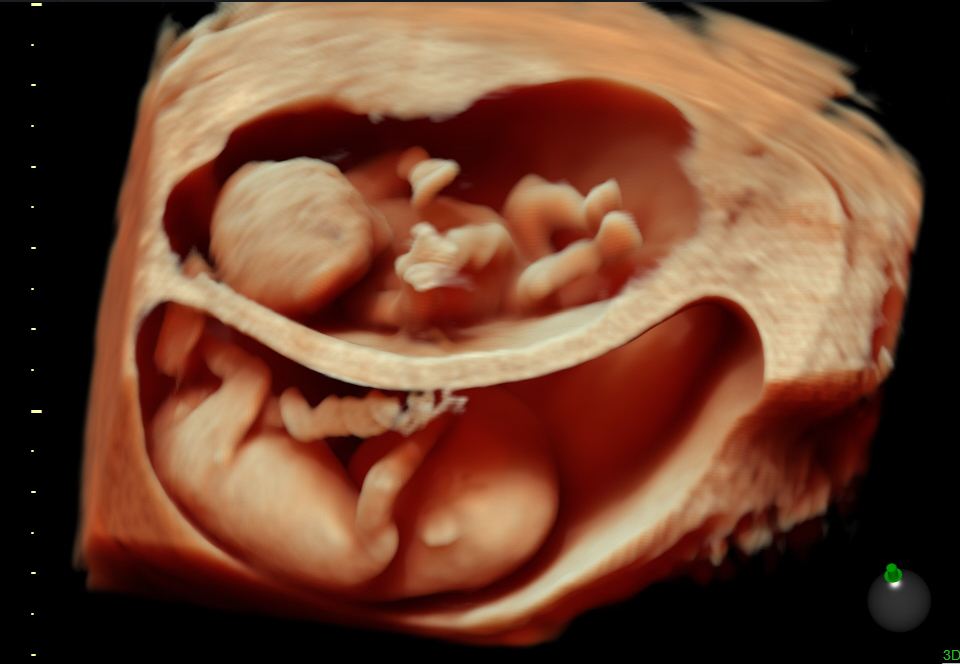
HDlive является последней ультрасонографической технологией, которая дает нам более четкие и естественные изображения как в акушерстве, так и в гинекологии. Хотя ее преимущества требуют дополнительного изучения, HDlive является инновационной технологией и полезным инструментом для более реалистичной визуализации эмбриональных и фетальных поверхностей. Следовательно, HDlive может способствовать укреплению отношений между родителями и их еще не родившимся ребенком.
Трехмерная ультрасонография является наиболее быстро развивающейся техникой и технологией в ультрасонографии плода в последние несколько лет. Тем не менее, в настоящее время уже прошло 30 лет с момента первой публикации о системе для 3D реконструкции изображений плода. Тридцать лет мы до сих пор обсуждаем ее эффективность.
Очевидно, что с мощной технологией приходят более серьёзные споры. 3D HDlive и далее «очеловечивает» плод, позволяет проводить детальное наблюдение за лицом плода в первом триместре беременности, как показано в этой статье, и утверждает, что маленький плод более не плод, а «личность» с первого триместра беременности.
В заключение хочется отметить, что в последние годы произошло огромное ускорение в понимании раннего развития человека. Анатомия и физиология эмбрионального развития является областью, где медицина в настоящее время оказывает наибольшее воздействие на ранние сроки беременности, что открывает для нас захватывающие аспекты эмбриональной дифференцировки.
Клиническая оценка этапов роста во многом зависит от 3D/4D HDlive – одной из наиболее перспективной форм неинвазивной диагностики и эмбриологического феномена, что когда-то имело значение для учебников, а в настоящее время применяется регулярно с превосходной четкостью. Новые достижения заслуживают прилагательного «умопомрачительные», в том числе 4D параллельное изучение структурно-функционального раннего развития человека.
rh.org.ru
- Просмотры:
- Комментарии:
Опасно ли УЗИ при беременности?
УЗИ — это основа диагностики и наиболее информативный и доступный метод.
Доказано, что УЗИ при беременности в стандартном режиме безопасно для ребенка
Данное исследование можно проводить необходимое количество раз для получения важной информации. Главное — это получение необходимой информации на конкретном сроке
Большое количество проводимых УЗИ в принципе безвредно, но чаще всего не несет дополнительной информации о плоде, поэтому не имеет смысла. В любом случае будущим мамам следует прислушиваться к советам гинеколога. Если есть показания для дополнительного обследования, то не стоит раздумывать, нужно четко следовать рекомендациям врача. В некоторых случаях своевременная диагностика может спасти жизнь вам и вашему малышу.
Планирование семьи в Москве
Как забеременеть в 35?
ЭКО по ОМС в 2021 году
Вопросы о генетике
Лечение
Как правило, терапия предлежания плаценты после 24-25 недели проводится в стационарных условиях. В этой ситуации врачи стараются исключить риск возникновения преждевременных родов. В стационаре гораздо проще следить за общим состоянием будущей мамы и малыша.
При проведении терапии обязательно соблюдаются следующие принципы:
- обязательный постельный режим;
- назначение лекарственных препаратов, нормализующих тонус матки;
- профилактика и лечение анемического состояния и возможной плодно-плацентарной недостаточности.
При полном предлежании плаценты проводится кесарево сечение. Естественные роды при этом могут быть очень опасны. При наступлении родовой деятельности матка начинает сильно сокращаться, что может привести к быстрой отслойке плаценты. В такой ситуации выраженность маточного кровотечения может быть весьма сильной. Для того чтобы избежать массивной кровопотери и для благополучного появления малыша на свет врачи и прибегают к выполнению хирургического родовспоможения.
Кесарево сечение может проводиться в плановом порядке и в следующих случаях:
- если малыш находится в неправильном положении;
- при наличии протяженных рубцов на матке;
- при многоплодной беременности;
- при выраженном многоводии;
- при узком тазе у беременной женщины;
- если будущая мама старше 30 лет.
В некоторых случаях при неполном предлежании врачи могут и не прибегнуть к хирургическому способу родовспоможения. В этом случае они, как правило, дожидаются начала родовой деятельности, а с ее началом вскрывают плодный пузырь. Вскрытие в такой ситуации необходимо для того, чтобы головка плода начала верное движение по родовым путям.
Если при естественных родах возникает сильное кровотечение или развивается острая гипоксия плода, то в таком случае обычно тактика меняется и проводится кесарево сечение. Контроль за состоянием роженицы и плода является очень важным. Для этого врачи следят сразу за несколькими клиническими признаками. Они оценивают сократительную деятельность матки, раскрытие шейки, пульс и артериальное давление у матери и плода, а также многие другие показатели.
В медицинской практике все чаще проводится кесарево сечение. По статистике, акушеры-гинекологи отдают предпочтение этому методу родовспоможения практически в 70-80% всех случаев беременностей, протекающих с предлежанием плаценты.
Послеродовой период при предлежании плаценты может быть осложнен развитием ряда патологий. Тем тяжелее протекала беременность и чаще развивались кровотечения, тем выше вероятность тяжелого восстановления женщины после беременности. У нее могут развиться гинекологические заболевания, а также снииться тонус матки. Также в послеродовом периоде могут появиться обильные маточные кровотечения.
Отслеживать самочувствие и общее состояние мамы, которая вынашивала малыша с предлежанием плаценты, после беременности следует очень внимательно. Если женщина чувствует сильную слабость, у нее постоянно кружится голова и продолжаются кровянистые выделения в течение нескольких месяцев после рождения ребенка, то ей следует незамедлительно проконсультироваться со своим гинекологом. В такой ситуации необходимо исключить все возможные послеоперационные осложнения, а также развитие тяжелого анемического состояния.
Безоперационные методы подтяжки лица не имеют ничего общего с облучением
Лазерное, радиоволновое, ультразвуковое и световое воздействие не сопровождаются опасным излучением. Они абсолютно безвредны и оказывают на организм только положительное воздействие.
Такие методики тормозят процессы старения и устраняют возникшие возрастные изменения. Все они стимулируют процессы омоложения, делая кожу гладкой и красивой. Поэтому многие знаменитости — Ким Кардашьян, Дженнифер Лопес, Виктория Бекхэм, и бесчисленное множество других звезд регулярно прибегают к безоперационному омоложению.
Благодаря своей эффективности и безвредности, популярность подтягивающих и восстанавливающих процедур постоянно растет. По данным Американского общества эстетической пластической хирургии, их общий объем ежегодно увеличивается на 15%.
Фотоомоложение — воздействие светом. Насколько оно безопасно?
Во время таких процедур для достижения омолаживающего эффекта используется энергия света. Светодиодные лампы, которые ее испускают, не выделяют тепло, что отличает фотоомоложение от других процедур, устраняющих возрастные изменения кожи.
Фотоомоложение
Первоначально разработанный НАСА в 80-х годах для помощи астронавтам, этот метод использовался в клинических условиях для заживления ран, лечения рака и кожных заболеваний. Поэтому он прошел множество клинических испытаний, доказавших безопасность светового воздействия.
В настоящее время фотопроцедуры широко используются в эстетических целях, поскольку благоприятно влияют на состояние кожи:
- Увеличивают активность лимфатической системы, уменьшают отечность.
- Усиливают кровоток и обменные процессы.
- Повышают выработку белков, служащих кожным «каркасом».
- Стимулируют клеточное дыхание кожи.
- Заживляют раны и снимают воспалительные процессы, поэтому нередко применяются спортсменами.
- Подавляют меланоциты – клетки, вырабатывающие пигмент, поэтому процедура эффективно удаляет пигментные пятна.
- Разрушают клеточные мембраны микроба P. acnes (Propionibacterium acnes), вызывающего образование угревой сыпи. Исследование, проведенное в Университете Чикаго обнаружило, что при применении фототерапии значительно уменьшается распространённость акне.
Эта 20-минутная процедура хорошо сочетается с другими методами омоложения кожи, что позволяет получить прекрасный результат.
Фототерапия безопасна, поскольку, в отличие от солнца, не сопровождается воздействием вредных ультрафиолетовых лучей. Поэтому процедура не может спровоцировать пигментные пятна, солнечные ожоги, вызвать рак кожи или привести к фотостарению. Ученые оставили в спектре только полезные компоненты, поставив свет на службу красоте и молодости.
Преимущества УЗИ:
- информативность (быстрая, точная и подробная информация о внутренних органах);
- безболезненность;
- исследование является относительно комфортным для пациента. Предварительного применения медикаментов или специальных средств не требуется. Исследование может быть проведено сразу же при посещении поликлиники (при проведении отдельных видов УЗИ достаточно лишь соблюсти некоторые нехитрые правила подготовки);
- безопасность. УЗ исследования могут назначаться многократно, без опасений, что это скажется на состоянии здоровья. Дискуссионным является лишь вопрос о потенциальной угрозе УЗИ для плода в самом начале беременности. Достаточного количества достоверных данных, которые могли бы подтвердить или опровергнуть это, пока нет.
УЗИ в 3 триместре беременности (3 скрининг)
3 скрининг при беременности проводится на сроке 30–34 недель для оценки роста и развития плода и диагностики поздно манифестирующих ВПР.
Показатели, которые подлежат исследованию:
- предлежание плода (головное – оптимальный вариант; тазовое или поперечное может стать причиной кесарева сечения);
- фетометрия плода (вес, размер конечностей, окружность головы, строение внутренних органов и др.);
- наличие обвития пуповиной;
- плацента (локализация, структура, степень зрелости);
- оценка состояния матки и родовых путей.
В современной УЗИ диагностике существует еще 2 вида исследования, которые дают наиболее полную картину о состоянии плода:
– УЗДГ (ультразвуковая допплерография маточно – плацентарного кровотока) – при проведении оценивается кровоток в маточный артериях и артериях пуповины и СМА плода . Исследование позволяет выявить патологию плаценты (отслойку) и оценить состояние гипоксии (недостатка кислорода) плода. Проводится в 3 триместре по показаниям.
– ЭХО – КГ (УЗИ сердца плода) – исследование позволяет вовремя выявить врожденные пороки сердца малыша. Проводится во 2 триместре беременности, начиная с 20 недели. Данное УЗИ назначается так же дополнительно по показаниям.
Безопасно ли УЗИ исследование при беременности?
Исследование в стандартном двухмерном режиме абсолютно безопасно для плода и будущей мамы, его можно проводить столько раз, сколько назначит Ваш акушер – гинеколог. Вопрос лишь в сроках проведения, ведь неспроста существуют определенные недели беременности, в которые рекомендуется проходить обследование.
Таким образом, хочется отметить, что пренатальный УЗИ скрининг – важный и безопасный этап диагностики при беременности, который даст информацию о состоянии будущего малыша и поможет вовремя выявить отклонения от нормы.
Все виды УЗИ исследований вы можете пройти в нашей клинике «МедМикс Плюс» на аппарате экспертного класса Voluson (GE Heathcare США).
Наши центры
Санкт-Петербург
14-Я ЛИНИЯ В. О.,
Д. 7
ВАСИЛЕОСТРОВСКАЯ
ПН-ВС 9:00-21:00
ПР. ТОРЕЗА, Д.
72
Удельная
Площадь Мужества
ПН-CБ 8:00-21:00
ВС 9:00-21:00
УЛ. БАДАЕВА, Д. 6,
К.1
ПРОСПЕКТ БОЛЬШЕВИКОВ
ПН-ВС 9:00-21:00
УЛ. ПУЛКОВСКАЯ, Д.
8, К. 1
ЗВЕЗДНАЯ
ПН-ВС 9:00-21:00
КОМЕНДАНТСКИЙ ПР.,
Д. 10, К. 1
КОМЕНДАНТСКИЙ ПРОСПЕКТ
ПИОНЕРСКАЯ
ПН-ВС 9:00-21:00
УЛ. ЛЕНИ ГОЛИКОВА,
Д. 29/3
ПРОСПЕКТ ВЕТЕРАНОВ
ПН-ВС 9:00-20:00
УЛ. СИКЕЙРОСА, Д.
10В
ОЗЕРКИ
ПН-СБ 9:00-20:00
УЛ. ГЖАТСКАЯ Д.
22, К. 4
АКАДЕМИЧЕСКАЯ
ПОЛИТЕХНИЧЕСКАЯ
ПН-ВС 9:00-21:00
УЛ. Дегтярная
23/25
Маяковская
площадь восстания
ПН-СБ 9:00-21:00
ВС 9:00-19:00
БОГАТЫРСКИЙ ПР.,
Д. 64 К. 1
СТАРАЯ ДЕРЕВНЯ
КОМЕНДАНТСКИЙ ПРОСПЕКТ
ПН-СБ 9:00-21:00
ВС 9:00-18:00
г. Выборг,
Ленинградский пр. 10
ПН-СБ 9:00-20:00
Москва
ул. Мясницкая, д.
32, стр. 1
ЧИСТЫЕ ПРУДЫ
Сретенский бульвар
Тургеневская
ПН-ВС 9:00-21:00
Ультразвук: шаг в медицину
Попытки поставить ультразвук на службу медицине относятся к 30-м годам XX века. Его свойства начали применять в физиотерапии артритов, экземы и ряда других заболеваний.
Опыты, начавшиеся в 40-е годы, были направлены уже на использование УЗ-волн в качестве инструмента диагностики новообразований. Успехов в исследованиях достиг венский психоневролог К. Дюссик, который в 1947 году представил метод, названный гиперсонографией. Доктору Дюссику удалось обнаружить опухоль мозга, замеряя интенсивность, с которой ультразвуковая волна проходила сквозь череп пациента. Именно этот учёный считается одним из родоначальников современной УЗ-диагностики.
Настоящий прорыв в развитии УЗД произошел в 1949 году, когда учёный из США Д. Хаури сконструировал первый аппарат для медицинского сканирования. Это и последующие творения Хаури мало напоминали современные приборы. Они представляли собой резервуар с жидкостью, в которую помещался пациент, вынужденный долгое время сидеть неподвижно, пока вокруг него передвигался сканер брюшной полости – сомаскоп.
Примерно в это же время американский хирург Дж. Уайлд создал портативный прибор с подвижным сканером, который выдавал в режиме реального времени визуальное изображение новообразований. Свой метод он назвал эхографией.
В последующие годы УЗИ-сканеры совершенствовались, и к середине 60-х годов они стали приобретать вид, близкий к современному оборудованию с мануальными датчиками. Тогда же западные врачи начали получать лицензии для использования в практике метода УЗД.
Оборудование, применяемое для УЗИ 4Д
Качество сканирования полностью зависит от оборудования. Аппараты УЗИ при помощи, которых проводят исследование, относят к приборам экспертного класса. Такие сканеры отличаются большими возможностями и отменным качеством исследования. Они немного больше обычных, это объясняется нахождением мощного датчика. Также оснащены цветными мониторами, имеющими высокое качество изображении и программным обеспечением.
Наиболее популярными моделями среди современных ультразвуковых сканеров, используемых в медицинской практике, считаются: Accuvix XG, EKO, Philips Epig 5 и пр. В нашем медцентре установлен новый аппарат УЗИ 4Д с доплером SonoAce X8.Почему мы выбрали именно этот аппарат УЗИ, вы можете узнать здесь Современное УЗИ 3Д, 4Д с доплером от Samsung Medison

Что можно увидеть с помощью четырехмерного УЗИ
 Метод позволяет разворачивать изображение и разглядеть ребенка со всех сторон. Получается своеобразное «кино» о развитии младенца, которое можно пересматривать много раз. На видеоизображении видно, как двигается малыш и меняются его эмоции. Это косвенно показывает, комфортно ли ему, ведь на детском личике, боль отражается так же, как на лице взрослого человека.
Метод позволяет разворачивать изображение и разглядеть ребенка со всех сторон. Получается своеобразное «кино» о развитии младенца, которое можно пересматривать много раз. На видеоизображении видно, как двигается малыш и меняются его эмоции. Это косвенно показывает, комфортно ли ему, ведь на детском личике, боль отражается так же, как на лице взрослого человека.
Раньше для этой цели использовалось простое УЗИ, во время которого на экране появлялась двухмерная «плоская» картинка, не дающая полной информации о состоянии малыша. С внедрением 4Д все изменилось:
- На экране видно объемное изображение. Можно даже посчитать пальчики на ножках и ручках. Это значительно повышает информативность и снижает количество врачебных ошибок.
- Изображение, полученное в ходе такой процедуры, понятно не только врачу, но и будущим родителям, поэтому на диагностику часто приходят всей семьей. Мамы рассказывают, что после родов узнали своего малыша, потому что он был таким же, как на картинке. Это говорит о точности методики.
- Метод выявляет пороки сердца, которые трудно диагностируются при простом УЗИ. Исследование дает возможность врачам заранее принять меры, чтобы малыш не только выжил, но и был прооперирован в раннем возрасте.
4-D УЗИ у беременных женщин позволяет:
Провести диагностирование черепа и структуры лица плода.
Исследовать состояние костной системы и позвоночника.
Увидеть какие-либо нарушения со стороны ЖКТ, сердечно- сосудистой и дыхательной систем.
Обнаружить болезнь Дауна, а также некоторые другие хромосомные недуги на ранних сроках.
Выявить любые патологические отклонения в развитии плода.
Сделать повторное обследование.
Увидеть женские органы и оценить их состояние здоровья, поскольку во второй половине беременности для нормального кислородного питания плода это очень важно.
При 4Д УЗИ ребёнка можно рассмотреть с разных ракурсов, получив видеоизображение, которое по желанию будущих родителей записывается на диск.
