Дизартрия у детей
Содержание:
- Язык, нос, горло: все взаимосвязано
- Во сколько месяцев новорожденный начинает поднимать и держать голову?
- Факторы риска
- АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР)
- Что можно сделать, чтобы увеличить силу ягодичной мышцы?
- Профилактика покраснения и раздражения кожи
- Симптомы
- Лечение
- Симптомы гипертонуса
- СИНДРОМ МЫШЕЧНОЙ ГИПЕРТОНИИ, ГИПЕРТОНУС У РЕБЕНКА, У ДЕТЕЙ, У ГРУДНИЧКА, У НОВОРОЖДЕННЫХ
- Дисфункция языка: как влияет на зубы
- Средства при раздражении
- Нарушения чувствительности при поражении нервов
- Диагностика мышечной слабости и лечение
Язык, нос, горло: все взаимосвязано
Носоглотка ребенка изнутри покрыта слизистой, которая в норме должна выполнять защитную функцию: задерживать вирусы, бактерии, частички пыли и других аллергенов. Но если слизистая пересыхает, она становится слишком тонкой и уязвимой.
Если же дома жарко, воздух сухой, слизистая носоглотки пересыхает, и любой вирус легко может проникнуть через истонченный защитный барьер. От этого возникают частые ОРВИ, связанные с насморком и отечностью носа.
Из-за этих заболеваний у ребенка нарушается носовое дыхание, у него постоянно приоткрыт рот и виден язык. Постепенно возникает привычка дышать ртом во сне.
 Дыхание ртом во сне – очень тревожный признак
Дыхание ртом во сне – очень тревожный признак
Рот приоткрывается, расширяя пространство для языка. И, разумеется, язык ребенка начинает занимать это дополнительное пространство во рту и вне его.
Так возникает дисфункция языка, затем она закрепляется в привычках у ребенка.
Все это может привести к разрастанию лимфоидной ткани, а значит, к аденоидитам и тонзиллитам, поскольку именно нос обеспечивает фильтрацию воздуха, а при ротовом дыхании аллергены и вирусы попадают прямо в ротоглотку. При этом не происходит полноценного насыщения крови кислородом и нарушается ночной сон – по утрам ребенок встает невыспавшимся, днем ощущает сонливость и не может сконцентрироваться на учебе.
Во сколько месяцев новорожденный начинает поднимать и держать голову?
Постепенно ребенок начинает управлять своим телом. Первое достижение его физического развития наступает на второй — третьей неделе. В это время при выкладывании на живот ребенок пытается поднять голову.
Дальше развитие мышц шеи происходит в следующем порядке:
- На втором месяце (2 — 3 месяц) дети поднимают голову под острым углом (опять же лежа на животе). Такое положение малыши могут удержать в течение тридцати секунд или около минуты.
- В три месяца (3 месяц) дети начинают держать голову в вертикальном положении. Но подстраховка неокрепшим мышцам шеи еще нужна — стоит продолжать поддерживать голову ребенка. Лежа на животе, малыши уже могут поднять и голову, и плечи. При поднятии ребенка за руки тело, шея и голова образуют одну линию.
- В четыре месяца (4 месяц) наступает время, когда ребенок самостоятельно и вполне уверенно начинает держать голову. Он поворачивает ее во все стороны, познавая окружающий мир. Лежа на животе, малыш уже поднимает верхнюю часть туловища.
Естественно, все временные параметры при развитии малыша усреднены. Все детки индивидуальны в своем развитии. Поэтому не стоит расстраиваться, если ровно в 12 недель ребенок не начал уверенно держать голову в любом положении.
Раннее удерживание головы
Не стоит спешить радоваться если ребенок начал держать голову в течении первых четырех — шести недель. Далеко не всегда такое «достижение» означает быстрое и раннее развитие. Скорей всего у малыша высокое внутричерепное давление.
В таком случае просто необходимо показать ребенка лечащему педиатру. Врач назначит лечение, необходимые процедуры, специальный массаж.
Укрепление мышц шеи
Для развития шейных мышц настоятельно рекомендуется малыша выкладывать на животик с первых дней жизни, сразу после заживления пупочной ранки (примерно в три недели). Не стоит бояться, что ребенок задохнется. Здоровый малыш обязательно повернет голову на бок в результате срабатывания инстинкта самосохранения.
Класть ребенка на живот надо во время переодевания, желательно перед кормлением или через час после него. Процедура, проведенная перед кормлением, поможет еще избавить малыша от скопления газов в животе. Проводить выкладывание на живот надо на твердой поверхности. Мягкая поверхность не заставляет мышцы ребенка напрягаться. Это может любой стол, покрытый легким одеяльцем.
Приучать малыша лежать на животе надо постепенно. Сначала выкладывают его на одну минуту. С каждым днем продолжительность пребывания на животе увеличивают на одну минуту. Хорошо если малыш будет голеньким, одновременно с укреплением мышц шеи он еще получит воздушные ванны.
При недовольстве и капризах малыша не ннужно отказываться от выкладывания на живот. Это необходимая процедура для физического развития младенца. Маме надо выбрать момент, когда у крохи хорошее настроение, он весел и доволен. Отвлечь его яркой игрушкой, песенкой и ласковыми поглаживаниями по спинке, ножкам и пяточкам. Самое главное — не оставлять без присмотра малыша, лежащего на животе.
Проводите с ребенком маленькую гимнастику для укрепления мышц шеи:
- «Лицом вниз». Взять ребенка на руки: одна рука под грудью малыша, вторая на бедре. В таком положение поднимать малыша в воздухе.
- «Поехали». Упражнение выполняется с помощью двух взрослых на большом мяче. Один держит малыша за таз, другой за кисти рук. Вместе раскачивают ребенка на мяче.
- «Качели». Держим ребенка вниз лицом на руках и поднимаем попеременно то голову, то таз.
Видео: учимся держать голову
Показываем 3 упражнения для укрепления мышц шеи, спины. Учимся держать голову. Алесе 2мес и 3 недели. Небольшой ослабленный тонус:
3 месяца — плохо держим голову
Для исключения патологии в развитии стоит обратиться к специалистам, если после 12 недель (3 месяц) ребенок плохо держит голову, наклоняет ее в одну сторону или запрокидывает ее назад.
Причин, по которым ребенок плохо держит голову в 3 месяца, несколько:
- Недоношенность.
- Родовые травмы.
- Отставание ребенка в весе.
- Слабый тонус мышц.
В первых двух случаях необходимо обратиться к детскому невропатологу, который поможет выяснить причину плохого развития мышц ребенка. При маленьком весе крохи поможет консультация врача, специализирующегося по грудному вскармливанию. Он отрегулирует систему питания, возможно, придется ввести в рацион смеси. Специальный массаж, назначенный лечащим педиатром, повысит тонус мышц шеи и поможет малышу удерживать голову.
Еще одним поводом обращения к неврологу станет постоянный наклон головы малыша под углом. Чаще всего причиной наклонного держания головы является кривошея. Врач назначит специальный массаж, лекарственную терапию и, скорей всего, посоветует купить ортопедическую подушку.
Факторы риска
Основными факторами риска развития болезни Осгуда-Шляттера является возраст, пол и участие в спортивных состязаниях.
Возраст
Болезнь Осгуда-Шляттера происходит во время полового созревания и роста организма. Возрастной диапазон разный у мальчиков и девочек, потому что созревание у девочек начинается раньше. Обычно болезнь Осгуда-Шлаттера развивается у мальчиков в возрасте 13-14 лет а у девочек в возрасте 11-12 лет. Возраст диапазоны отличаются от секса, потому что девочки испытывают полового созревания раньше, чем у мальчиков.
Пол
Болезнь Осгуда-Шляттера чаще встречается у мальчиков, но гендерный разрыв сокращается, так как постепенно все больше девочек занимаются спортом.
Занятия спортом
Болезнь Осгуда-Шляттера встречается у почти 20 процентов подростков, которые участвуют в спортивных состязаниях в то время, как только в 5 процентах случаев у подростков, не занимающихся спортом. Заболевание возникает в основном при занятиях такими видами спорта, где требуется много прыжков бег изменения траектории движения. Это, например:
- Футбол
- Баскетбол
- Волейбол
- Гимнастика
- Фигурное катание
- Балет
АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР)
АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР) является одним из наиболее выраженных рефлексов при детском церебральном параличе. Выраженность АШТР зависит от степени повышения мышечного тонуса в руках. При тяжелом поражении рук рефлекс появляется почти одновременно с поворотом головы в сторону. Если руки поражены незначительно, что имеет место при легкой спастической диплегии, асимметричный шейный тонический рефлекс (АШТР) возникает непостоянно и для его появления требуется более длительный латентный период. Асимметричный шейный тонический рефлекс (АШТР) более ярко выражен в положении на спине, хотя его можно наблюдать и в положении сидя. АШТР, сочетаясь с тоническим лабиринтным рефлексом, препятствует захвату игрушки, развитию зрительно-моторной координации. Ребенок не может вынести руки вперед, чтобы приблизить кисти к средней линии, и соответственно удержать обеими руками предмет, на который он смотрит. Вложенную в руку игрушку ребенок не может поднести ко рту, глазам, так как при попытке согнуть руку голова поворачивается в противоположную сторону. Из-за разгибания руки многие дети не могут сосать свои пальцы, как это делает большинство здоровых детей. АШТР в большинстве случаев сильнее выражен на правой стороне, поэтому многие дети с церебральным параличом предпочитают пользоваться левой рукой. При ярко выраженном АШТР голова и глаза ребенка часто фиксированы в одну сторону, поэтому ему трудно проследить за предметом на противоположной стороне. В результате развивается синдром односторонней пространственной агнозии, формируются спастическая кривошея и сколиоз позвоночника. Сочетаясь с тоническим лабиринтным рефлексом, АШТР затрудняет повороты на бок и на живот. Когда ребенок поворачивает голову в сторону, возникающий АШТР препятствует движению туловища вслед за головой, и ребенок не может высвободить руку из-под туловища. Затруднение поворота на бок препятствует формированию у ребенка возможности переноса центра тяжести с одной руки на другую при выносе вперед тела, что необходимо для развития реципрокного ползания. Асимметричный шейный тонический рефлекс (АШТР) нарушает равновесие в положении сидя, так как распространение мышечного тонуса на одной стороне (повышение его преимущественно в разгибателях) противоположно распространению его на другой (преимущественное повышение в сгибателях). Ребенок теряет равновесие и падает в сторону и назад. Чтобы не упасть вперед, ребенок должен наклонить голову и туловище. Влияние асимметричного шейного тонического рефлекса (АШТР) на «затылочную» ногу может со временем привести к подвывиху в тазобедренном суставе в связи с комбинацией флексии, внутренней ротации и приведения бедра.
Что можно сделать, чтобы увеличить силу ягодичной мышцы?
Существует множество упражнений, которые можно выполнять и которые позволят не только улучшить форму и тонус ягодичных мышц, но и улучшить их функцию.
Мост на одной ноге
Лягте на спину, колени согнуты, по крайней мере, на 90 градусов. Сожмите ягодичные мышцы. Медленно поднимайте бедро от поверхности, а затем выпрямите правое колено так, чтобы бедра были параллельны. Держите уровень таза и не поворачивайте бедра. Задержитесь на 10 секунд, а затем вернуться в исходное положение. Повторите это упражнение с левой ноги. Повторите упражнение 10 раз. Примечание: Это упражнение не должно выполняться женщинами, по крайней мере, 6 недель после родов.
Разгибание бедра лежа
Лягте на живот, 1-2 подушки под бедра. Согните колено на 90 градусов. Сожмите ягодичные мышцы и медленно поднимите пятку к потолку. Не позволяйте спине прогибаться. Держите ногу в таком положении 10 секунд, а затем вернуться в исходное положение. Повторите 10 раз. Примечание: если есть боли в спине, то это упражнение можно выполнять только под контролем врача ЛФК.
Подъем стопы
Поставьте ногу на ступеньку. Напрягите ягодичные мышцы. Наклонитесь немного вперед на бедрах, а затем сделайте шаг, используя ваши ягодицы, для подъема тела. Поддерживайте бедра на одном уровне . Держите колено на линии 2-3 пальца стопы . Повторить упражнения 10 раз на каждую ногу.
Кроме того, очень хороший эффект дает бег под наклоном, что позволяет не только усилить мышцы ягодицы, но и улучшить деятельность сердечно-сосудистой системы.
Профилактика покраснения и раздражения кожи
Негативные реакции со стороны кожных покровов в детском возрасте редко вызваны тяжелыми заболеваниями и в большинстве случаев эту проблему можно решить своевременно начатым лечением и соблюдением профилактических мер.
Профилактика атопического дерматита:
- отрегулировать рацион ребенка, исключить продукты, вызывающие негативные реакции организма;
- увлажнять кожу гипоаллергенными косметическими средствами;
- исключить или свести к минимуму окружающие аллергены – домашних животных, синтетическую одежду, некоторые продукты, агрессивные моющие средства;
- регулярно проводить влажную уборку помещения;
- для стирки одежды и пеленок малыша использовать специальные средства.
Чтобы не допустить тяжелого течения болезней, вызванных вирусной, бактериальной или грибковой инфекциями, необходимо своевременно выявлять заболевания и проводить соответствующее лечение.
Не допустить появления покраснения и раздражения кожи младенца, вызванной опрелостями, можно при соблюдении следующих рекомендаций:
- постельное белье и одежда ребенка должны быть исключительно из натуральных, хорошо дышащих тканей;
- регулярно менять подгузники или пеленки малыша, не допускать длительного нахождения младенца мокрым;
- после каждой дефекации малыша нужно подмывать теплой водой;
- во время купания рекомендуется добавлять в ванночку отвары череды или ромашки;
- время от времени малыша нужно оставлять раздетым на пеленальном столике для принятия воздушных ванн;
- во время купания можно использовать только средства, предназначенные для чувствительной кожи;
- использовать мягкие полотенца для промакивания тела после мытья, тереть кожу не нужно;
- присыпки и масла для ухода применяют по отдельности;
- следить за тем, чтобы ребенок не испытывал дефицита витаминов.
Для профилактики аллергических реакций, при которых возникает покраснение и раздражение кожи, необходимо соблюдать осторожность при введении нового прикорма. Нельзя вводить в рацион младенца несколько продуктов сразу, начинать нужно с овощных или фруктовых пюре
Новый продукт дают в ограниченном количестве (например, чайную ложку) и следят за реакцией организма. При отсутствии аллергии количество продукта увеличивают.
Большое значение в профилактике принадлежит прогулкам на свежем воздухе. С ребенком нужно гулять ежедневно в течение 2-3 часов
В отопительный период в помещении важно не допустить пересыхания воздуха. Для этого рекомендуется пользоваться специальными увлажнителями или хотя бы поставить в комнате емкость с водой
Если покраснение, зуд, раздражение кожи всё же возникли, помимо общего лечения, необходимо использование специальных косметических средств с эффективным местным действием. Их применение направлено на быстрое устранение внешних проявлений аллергии и других заболеваний.
Симптомы
Заподозрить гипотонус родители могут, просто наблюдая за ребенком. Сразу после рождения у новорожденного отмечается физиологический гипертонус, поэтому пониженный тонус мышц сразу заметен. В более старшем возрасте нарушения тонуса также бросаются в глаза.
Возможные признаки:
- В период новорожденности ручки и ножки ребенка не поджаты к туловищу; он лежит в позе «лягушки» с выпрямленными ручками и ножками;
- Отказ от грудного вскармливания;
- Частые срыгивания;
- Не поворачивает головку, не держит головку в 3-4 месяца;
- Не переворачивается в 5-6 месяцев;
- Не садится самостоятельно в 6-7 месяцев;
- Не ползает на четвереньках в 7-9 месяцев;
- Не удерживает предметы в руках (в 3-4 месяца);
- Вялый, неэмоциональный.
Дополнительную диагностику проводит врач при осмотре. Смотрит наличие или отсутствие неврологических признаков гипотонуса, наличие патологических рефлексов, в случае необходимости назначает дополнительные методы исследования: УЗИ, нейросонографию, ЭЭГ, МРТ и другие.
Лечение
Если гипертонус у младенцев не проходит самостоятельно, лечение назначает врач-невропатолог, во избежание следующих негативных последствий:
- Повышенный тонус ног у ребенка влияет на замедление в развитии двигательной активности, поэтому малыши позже начинают ползать и ходить. Впоследствии это может проявиться координационными нарушениями, неправильной осанкой, косолапостью. Подробнее о том, когда ребенок начинает ползать?>>>
- Нарушится формирование и совершенствование тонких движений пальцами рук. Возможно нарушение речи, отставание в развитии.
- Фактором, провоцирующим гипертонус, является нарушение кровообращения. В более взрослом возрасте это проявится головными болями, вплоть до мигрени.
Лучше всего проводить комплексное лечение:
- массаж;
- гимнастика;
- расслабляющие ванны;
- электрофорез;
- ласковое общение;
- парафинотерапия.
В случае нарушений обменных процессов в головном мозге, специалисты назначают прием лекарственных средств. Это щадящие препараты с мочегонным действием для улучшения мозгового кровообращения.
Симптомы гипертонуса
Родителям стоит насторожиться, если после трех месяцев ребенок продолжает плотно сжимать руки в кулачки и подгибать конечности. Патологический гипертонус может по-разному проявляться у новорожденных, симптомы зависят от степени напряжения разных групп мышц. Вторичными проявлениями нарушений являются:
- чуткий и беспокойный сон;
- тремор подбородка новорожденного;
- частные и обильные срыгивания;
- сниженный аппетит;
- держит головку с рождения (спазм мышц шеи), подробнее о том, когда ребенок начинает держать голову>>>;
- излишняя скованность движений;
- новорожденный беспричинно и долго плачет.
Для определения гипертонуса мышц у младенцев следует поставить ребенка на ровную поверхность:
- если стопа плотно прилегает к опоре — поводов для волнения нет;
- если малыш становится на цыпочки — это свидетельствует о повышенном тонусе. О других причинах читайте в статье: Ребенок ходит на носочках, причины?>>>
ВАЖНО! Диагностировать и лечить гипертонус должен педиатр и невропатолог. При наличии соответствующих симптомов, стоит обратиться за консультацией к врачу и рассказать свои наблюдения
СИНДРОМ МЫШЕЧНОЙ ГИПЕРТОНИИ, ГИПЕРТОНУС У РЕБЕНКА, У ДЕТЕЙ, У ГРУДНИЧКА, У НОВОРОЖДЕННЫХ
Синдром мышечной гипертонии характеризуется увеличением сопротивления пассивным движениям, ограничением спонтанной и произвольной двигательной активности, повышением сухожильных рефлексов, расширением их зоны, клонусами стоп. Повышение мышечного тонуса может превалировать во флексорных или экстензорных группах мышц, в приводящих мышцах бедер, что выражается в определенной специфике клинической картины, однако является лишь относительным критерием для топической диагностики у детей раннего возраста. В связи с незаконченностью процессов миелинизации симптомы Бабинского, Оппенгейма, Гордона нельзя считать всегда патологическими. В норме они выражены нерезко, непостоянны и по мере развития ребенка ослабевают, но при повышении мышечного тонуса становятся яркими и не имеют тенденции к угасанию.
Выраженность синдрома мышечной гипертонии может варьировать от легкого повышения сопротивления пассивным движениям до полной скованности (поза децеребрационной ригидности), когда практически невозможны какие-либо движения. В этих случаях даже мышечные релаксанты не в состоянии вызвать мышечное расслабление, а тем более пассивные движения. Если синдром мышечной гипертонии выражен нерезко, не сочетается с патологическими тоническими рефлексами и другими неврологическими нарушениями, его влияние на развитие статических и локомоторных функций может проявиться в их легкой задержке на различных этапах первого года жизни. В зависимости от того, в каких мышечных группах больше повышен тонус, будет запаздывать дифференциация и окончательное закрепление определенных двигательных навыков. Так, при повышении мышечного тонуса в руках отмечают задержку развития направления рук к объекту, захвата игрушки, манипулирования предметами. Особенно нарушается развитие хватательной способности рук. Наряду с тем, что ребенок позже начинает брать игрушку, у него длительное время сохраняется ульнарный захват, или захват всей кистью. Захват пальцами (пинцетный захват) формируется медленно, а иногда требует дополнительной стимуляции. Может задерживаться развитие защитной функции рук, тогда запаздывают соответственно и реакции равновесия в положении на животе, сидя, стоя и при ходьбе. При повышении мышечного тонуса в ногах задерживается становление опорной реакции ног и самостоятельного стояния. Дети неохотно встают на ноги, предпочитают ползать, на опоре становятся на пальчики (на цыпочках) — это очень плохо.
Дисфункция языка: как влияет на зубы
Привычка дышать ртом, в том числе во сне, приводит к усилению дисфункции языка. Ребенок начинает чаще высовывать язык (а язык – сильнейшая ротовая мышца), прикладывать дополнительные усилия и давить языком на зубы.
Что будет происходить с зубами, если развивается такая привычка?
- Может сформироваться диастема – промежуток между передними зубами.
- Могут нарушиться контакты зубов во фронтальном отделе, тогда появится открытый прикус – достаточно сложная для исправления патология: она наносит заметный вред состоянию зубов, так как вся нагрузка приходится на жевательные зубы в боковых отделах.
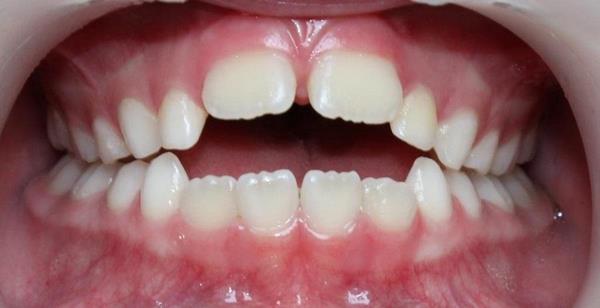 Открытый прикус у ребенка
Открытый прикус у ребенка
Передние зубы могут ротироваться (поворачиваться вокруг своей оси) или образовывать протрузию – наклон вперед.
Зубы у детей достаточно податливы, так как ребенок растет, размеры его челюстей и место в ряду зубов постоянно увеличиваются. Поэтому тех усилий, которые оказывает язык, вполне достаточно для того, чтобы сдвинуть зубы, а вот вернуться назад к правильному положению самостоятельно они уже не смогут.
Еще одна проблема
Помимо ортодонтических нарушений, прибавятся трудности с произношением звуков. Логопедическая коррекция рассчитана на правильное строение зубов и функционирование языка, поэтому занятия с логопедом будут очень долгими и малоэффективными, если не устранить основную причину плохой дикции.
Средства при раздражении
Быстро устранить покраснение и раздражение кожи у ребенка можно при помощи эмолентов. Активные вещества в составе этих косметических продуктов способствуют смягчению, увлажнению, снятию воспаления и регенерации кожи.
Эмоленты, которые подходят для чувствительной и нежной кожи в любом возрасте, представлены в косметической серии «Эмолиум». Их регулярное применение позволяет успешно бороться с такими явлениями как чрезмерная сухость, шершавость, воспаление и покраснение кожи. В разработке серии «Эмолиум» принимали участие ведущие дерматологи и педиатры.
Средства «Эмолиум» успешно используются в уходе за кожей, склонной к таким заболеваниям как атопический дерматит, крапивница, себорейный дерматит. Их можно рекомендовать детям, чья кожа склонна к появлению сыпи, пузырьков и корочек.
Большое значение имеет увлажнение кожи и поддержка ее водно-липидного барьера. Для этого применяют эмульсию для купания серии «Эмолиум». Средство можно назначать с первых дней жизни малыша с целью смягчения жесткой воды и профилактики сухости и раздражения.
Нарушения чувствительности при поражении нервов

Это самое частое расстройство при сахарном диабете – полиневропатия, которое практически неизбежно возникает спустя 15 или 20 лет от начала болезни, однако все может произойти и существенно раньше. Появляется онемение, тяжесть, снижение чувствительности.
Такие же расстройства бывают при фуникулярном миелозе или дегенеративном заболевании спинного мозга, когда сразу нарушается глубокая чувствительность.
Неврологи выделяют множество причин возникновения полиневропатий – от вирусов до хронического алкоголизма. Среди них – укус клеща, цитомегаловирус, опухоли, дифтерия, отравления химическими веществами и многое другое.
Диагностика мышечной слабости и лечение
При наличии мышечной слабости необходимо обратиться к врачу, которого в первую очередь будут интересовать ответы на следующие вопросы:
- Как появилась слабость в мышцах и когда?
- Есть ли динамика мышечной слабости, как увеличение, так и снижение?
- Если ли изменение общего самочувствия, потеря веса или были ли поездки за границу в последнее время?
- Какие лекарства принимает пациент и были ли проблемы мышцами у кого – то в семье пациента?
Врачу также будет необходимо осмотреть пациента, чтобы определить, какие мышцы подвержены слабости и есть ли у пациента истинная или предполагаемая мышечная слабость. Врач проверит, есть ли признаки того, чтобы мышцы стали более мягкими на ощупь (что может быть признаком наличия воспаления) или мышцы устают слишком быстро.
Затем врач должен проверить нервную проводимость для того, чтобы определить наличие нарушений проводимости по нервам в мышцы. Кроме того, врачу может потребоваться проверить центральную нервную систему, в том числе баланс и координацию, и, возможно, назначить лабораторные исследования для определения изменения уровня гормонов, электролитов и других показателей.
Если это не позволяет определить причину мышечной слабости, то могут быть назначены и другие методы диагностики:
- Нейрофизиологические исследования (ЭНМГ, ЭМГ).
- Биопсия мышц для определения наличия морфологических изменений в мышцах
- Сканирование тканей с использованием КТ (МСКТ) или МРТ в тех частях тела, которые могут оказывать влияние на мышечную силу и функции.
Совокупность данных истории болезни, симптомов, данных объективного обследования и результатов лабораторных и инструментальных методов исследования позволяет в большинстве случаев выяснить истинную причину мышечной слабости и определить необходимую тактику лечения. В зависимости от того, какой генез мышечной слабости (инфекционный, травматический, неврологический, обменный медикаментозный и т.д.) лечение должно быть патогенетическим. Лечение может быть как консервативным, так и оперативным.
