Вагинальный кандидоз
Содержание:
Гормональный дисбаланс
Это частая причина возникновения мелких трещин на слизистой в период климакса. Недостаток гормонов, вызванный возрастными изменениями, приводит к сухости слизистой, которая начинает трескаться и зудеть. Иссушение распространяется на половые пути, вызывая неприятные ощущения при интимных контактах.
Трещинки могут быть симптомом лейкоплакии – предракового состояния, при котором на слизистой образуются беловатые зудящие очаги. Это заболевание, часто возникающее в период климакса, перерождается в рак, поэтому требует врачебного наблюдения.
Появление трещин может быть вызвано кожными заболеваниями – псориазом, нейродермитом, аллергией. В этом случае проявления болезней на слизистых половой области зачастую сочетаются с высыпаниями на других частях тела.
Суть процедуры геморроидэктомии
Геморроидэктомия – наиболее оптимальный на сегодня стандарт терапии геморроя, который позволяет вылечить позднюю стадию заболевания. Это радикальный способ, который подразумевает удаление узлов, их ответвлений и перевязку. Из-за того, что операция достаточно серьезна, восстановительный период может занимать до месяца.
В зависимости от каждого конкретного случая, показаниями к проведению геморроидэктомии могут быть:
- периодическое выпадение узлов из прямой кишки
- частые обострения геморроя с кровотечениями
- заболевание 3 и 4 стадии с тромбозов сосудов
- крупные узлы независимо от стадии.
Операции различаются по типу, бывают открытыми и закрытыми. Первый вариант вмешательства предполагает заживление операционной раны открытым способом, а второй с наложением швов и более быстрым восстановительным периодом.
В классическом варианте врач проводит следующие манипуляции:
- область воздействия подвергается обезболиванию
- анальный канал расширяется с помощью специального инструмента для удобства манипуляций
- слизистая оболочка дезинфицируется
- применяется зажим для захвата геморроидального узла
- далее врач прошивает сосудистую ножку на узле
- с помощью скальпеля или электроножа удаляется узел
- затем наносятся швы и дезинфицируется прооперированный участок.
Последствия удаления матки после 40 лет
Если у женщины не было климакса до операции, то в восстановительный период ей будет очень нелегко. Последствия операции в активном детородном возрасте переносятся значительно более остро, чем в возрасте естественной менопаузы. Если операция была вызвана огромной миомой или кровотечением, удаление матки приносит значительное облегчение. К сожалению, со временем развиваются почти все отдаленные последствия, о которых мы говорили выше. На медицинском языке это состояние называется постгистерэктомическим и постовариэктомическим синдромом. Проявляется он перепадами настроения, приливами, аритмией, головокружением, слабостью, головной болью. Женщина плохо переносит нагрузки, начинает уставать. В течение буквально нескольких месяцев падает сексуальное желание, развивается болезненность в области малого таза. Страдает костная система – падает уровень минеральных веществ, развивается остеопороз. Если не откорректировать гормональный фон, сразу после операции начнется старение: через 5 лет после гистерэктомии у 55–69% женщин, оперированных в возрасте 39–46 лет, гормональный профиль соответствует постменопаузальному.
Операция по удалению рака матки не нужна на ранних его стадиях
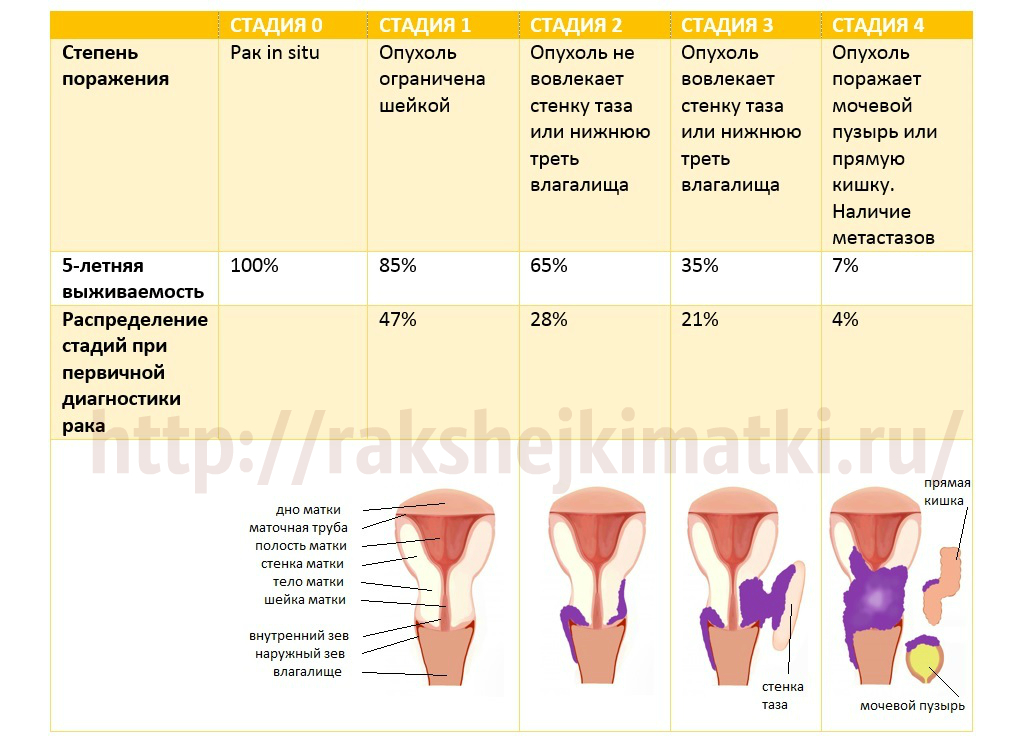
Рак матки – аденокарцинома и карцинома – злокачественный процесс. Выбор метода лечения и объема вмешательства зависит от стадии заболевания. Раньше начальные стадии рака (рак ин ситу, микраинвазивный рак) и предраковые заболевания (дисплазия шейки матки 3 степени, атипическая гиперплазия) являлись показанием к удалению матки. К сожалению, онкологическая операция не избавляет от причины болезни – вируса папилломы человека – поэтому имеет высокий процент рецидивов. С появлением метода фотодинамической терапии при этих диагнозах стало возможным сохранение органа и устранение самой причины заболевания. В чем суть методики? Пациентке вводится препарат, повышающий светочувствительность тканей – фотосенсибилизатор. Этот препарат со временем выводится из здоровых клеток и сохраняется в атипичных клетках, в том числе и тех, которые содержат вирус папилломы человека – причину возникновения рака и предраковых состояний. Через 2-3 часа после введения препарата врач проводит облучение лазерным светом для активации фотосенсибилизатора. Фотохимическая реакция, которая возникает в ответ на взаимодействие света с фотосенсибилизатором, вызывает образование в патологических клетках губительных для них токсических веществ. Клетки погибают, происходит выздоровление.
Фотодинамическая терапия эффективна не только до удаления матки по поводу дисплазий, рака ин ситу, рака 1А, гиперплазии эндометрия, но и после операции. Процедура позволяет исключить развитие рецидива и при этом сохранить орган.
Прием ведет Афанасьев Максим Станиславович, онколог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, хирург-онколог, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии и рака шейки матки.
В статье использованы следующие источники, которые мы позволили себе популярно адаптировать для неспециалистов:
1. Erik Ingelsson, Cecilia Lundholm, Anna L.V. Johansson, Daniel Altman. Hysterectomy and risk of cardiovascular disease: a population-based cohort study. // European Heart Journal, Volume 32, Issue 6, 1 March 2011, Pages 745–750
academic.oup.com
2. Скорбач Е. И., Щербина И. Н., Лазуренко В. В., Мерцалова О. В. «Постгистерэктомические нарушения и профилактика их развития». // Международный медицинский журнал. 2011, №2. С. 27-31
dspace.nbuv.gov.ua
3. Д.И. Гайворонских, А.А. Коваль, В.Г. Скворцов. «Постгистерэктомический синдром: клинические проявления и методы их коррекции». // Вестник РВМА. 2012, 4(40). С. 120-123.
www.vmeda.org
Рецепты нетрадиционной медицины
Фитопрепараты из листьев березы готовятся в виде отваров, настоек и мазей. При самостоятельном приготовлении нужно использовать только молодые листики, в старых количество полезных веществ сокращается.
При болезнях печени и желчного пузыря и для улучшения желчеотделения
2 ст. ложки заварить 0,5 л кипятка, добавить 1 ч. л. питьевой соды для растворения смолистых веществ, настаивать час и профильтровать. Употреблять по 1/2 стакана 4 р. в день до еды.
Этот же настой можно принимать в качестве мочегонного и общеукрепляющего средства.
При болях в суставе, ревматизме, артрозах и артритах
Промыть свежие листья, ошпарить их кипятком, когда они немного остынут до приемлемой температуры, приложить к больным местам на 2-3 часа, обернуть целлофаном и укутать, чтобы подольше сохранялось тепло. Курс лечения 10 дней, потом сделать недельный перерыв.
При заболеваниях почек и неврозах
100 г свежих молодых листьев разомните, чтобы дали сок, и залейте 0,4 л теплой воды. Дайте настояться 5-6 часов, процедите и пейте настой по половинке стакана перед едой.
Для изгнания камней
2 ст. л. сухого сырья залить стаканом кипятка, выварить на слабом огне под крышкой до тех пор, пока жидкость не уменьшится наполовину. Процедить и пить по 1-й десертной ложке за час до еды. Будьте готовы к тому, что, возможно, появится тошнота и схваткообразные боли, нужно перетерпеть, камни вскоре выйдут.
Очень важно – заранее убедиться в медицинском учреждении, что камни небольших размеров, иначе можете навредить здоровью и попасть в больницу!
При лечении прыщей, раздражения кожи, болезней суставов, выпадения волос
Большую ложку сухого сырья заливают стаканом кипятка и томят на водяной бане 20 мин. Процеживают и доливают кипяченой водой до первоначального объема. Отваром промывают волосы и кожу, делают компрессы на проблемные места.
При раке кожи
100 г молодых листьев размять, чтоб дали сок, залить бутылкой водки и настаивать в темном месте 10 дней. Использовать для протираний и спиртовых компрессов. Чтобы усилить эффект от лечения, одновременно пить водный настой прополиса.
При отеках
Маленькую ложку листьев залить чашкой кипятка, настоять 10 мин. и пить как чай 3 р. в день, можно подсластить сахаром или медом.
При ревматизме ног
Сшить мешки чуть свободней ног, набить их листьями и засунуть больные конечности. Через несколько сеансов, когда листья станут мокрыми, поменять их на новые. Средство эффективно и обычно облегчение наступает после 7-10 сеансов.
При лечении лямблиоза
Свежие листья (10-12 шт.) промыть в проточной воде, залить литром кипятка, укутать емкость и настаивать ночь. Утром пропустить через марлю и выпить в 3-4 приема за 30 мин. до еды. Курс лечения месяц, затем следует сделать 2-х недельный перерыв, а потом повторить.
При лечении атеросклероза
200 г листьев залить 0,5 литром кипящего молока, профильтровать и принимать по 100 мл за час до еды. Лечебный курс составляет 1,5 месяца, затем недельный перерыв. В год нужно проводить 4 курса.
Что нельзя есть при геморрое?
Изменение диеты при геморрое прежде всего направлено на коррекцию работы кишечника, в частности на устранение запоров и диареи. При запорах каловые массы и натуживание приводят к смещению геморроидальных узлов и их выпадению. А при диарее происходит дополнительное раздражение и без того воспаленной слизистой оболочки, что приводит к усилению боли, воспаления. Питание при геморрое у людей, склонных к запорам и диареям, будет различаться.Например, при запорах упор делается на обогащение рациона грубыми пищевыми волокнами, витаминами и жидкостью. В то же время не рекомендуется употреблять продукты, способствующие газообразованию – сырые овощи и фрукты, сладости, бобовые, газированные напитки и др. При диарее делается упор на продукты, «успокаивающие кишечник»:
- жидкие каши на воде, в частности, рисовая;
- бананы;
- молочные продукты;
- слизистые супы на нежирном отваре;
- отварные овощи и фрукты, печеные яблоки, богатые пектином;
- кисели;
- диетические сорта мяса.
Важно, что и при запорах, и при диарее категорически не рекомендуется есть острые, соленые и жирные блюда. Подробнее о диете при геморрое читайте здесь
Как же преодолеть трудности?
Для того, чтобы мышцы влагалища как можно быстрее пришли в норму, женщине необходимо заниматься упражнениями Кегеля. Они совершенно незаметны для окружающих, а выполнять их можно практически в любое время, например, во время кормления ребенка.
Понемногу стоит вспоминать о физических упражнениях и ухаживать за собой.
Что касается психологических трудностей и особенно усталости, то от них никуда не деться. Вам следует помнить о том, что это временные проблемы, которые присущи всем семьям с маленькими детьми. Однако для того, чтобы эти временные проблемы не стали постоянными, нужно приложить определенные усилия.
Самое главное, как можно больше разговаривайте друг с другом. Обсуждайте проблемы, находите пути их решения, идите на компромиссы. Не давайте духовной связи между вами порваться.
Любая женщина может дать своему супругу наслаждение в виде орального секса, петтинга и так далее. Не забывайте ласкать своего мужа, чтобы он не чувствовал себя нелюбимым.
Если во время полового акта Вы чувствуете боль во влагалище, попробуйте воспользоваться лубрикантами.
Попросите своих родителей помочь Вам с малышом, чтобы у Вас была возможность немного отдохнуть и набраться сил.
Диагностика
Диагностика вагинального кандидоза начинается со сбора жалоб. Гинеколог уточняет, что беспокоит пациентку, когда и при каких обстоятельствах появились конкретные проблемы, а также какие меры принимались для их устранения и с каким эффектом
Уделяется внимание анамнезу: перенесенным заболеваниям (особенно важны воспаления урогенитального тракта, ЗППП), количеству беременностей и родов, количеству половых партнеров и т.п.
Следующий этап диагностики – это осмотр на гинекологическом кресле, в ходе которого врач выявляет характерные изменения: отечность, покраснения, выделения и налет. При нанесении на ткани раствора Люголя на них визуализируются белые точки, напоминающие манку, что является характерным признаком заболевания. Для подтверждения диагноза врач назначает:
- микроскопию мазков из влагалища (в процессе выявляются споры и клетки гриба);
- посев влагалищного отделяемого;
- ПЦР и ИФА отделяемого для выявления антигенов возбудителя;
- анализ крови: общий (обнаруживаются признаки воспалительного процесса), тесты на выявление антител к Candida-убрать!
При необходимости (например, при рецидивирующем течении заболевания) проводятся тесты на выявление факторов риска: повышенный уровень глюкозы крови, иммунодефицит и т.п.
Еще по теме «Список вещей в роддом»:
Хочу начать сборы
Список вещей в роддом. Девчонки, кто рожал или рожает в этом году! Помогите проверить этот список вещей в роддом на актуальность: Всё ли правильно написано?
Сборы в роддом
Девочки, напоминайте, кто уже собирался, голова не варит совсем(((
3 пакета же в роддом? На роды с собой, потом себе и пакет ребенку, да?
Глупейший вопрос?
Надо взять постельное белье. На том я спать не могла. И чашку, а лучше еще и ложку с тарелкой. Не очень хорошо его брать с собой ? На кресло бы полезла при ребенке, если б ширма была. А так мы вместе ходили и к хирургу, и кровь сдавала из вены, и ЭКГ мне делали…
Что взять с собой в роддом на сохранение?
Взяла платье, ночнушку, халатик, носочки, тапочки, белье, гигиенические принадлжености, полотенчико, зарядник, книжку, электрический чайничек, чашку, тарелку, столовые приборы, глицериновые свечи, смекту, йодомарин. Чтоб взять еще?
Ох, и удачи пожелайте мне ))).
Список в роддом
Список очень сльно зависит от роддома. я себе составила такой: Список вещей когда едешь в роддом. Документы. 1.Паспорт и его ксерокопия (первой страницы и прописки). 2.Обменная карта 3.Полис обязательного медицинского страхования и его ксерокопия.
Списки: в роддом -маме, малышу, аптечка и др. Не могу, как назло, найти!
Девочки! Ведь были у кого-то списки — в роддом — маме, малышу, аптечка и другие. Как назло не могу найти. Киньте, по своему опыту, плз!
вещи в роддом нести в пакете?
Собираю сумки в роддом. Подруга сказала, что на роды можно только пакет с ручками, сумку нельзя. Правда? А в послеродовое? Тоже пакеты?
что берем с собой в роддом
Помогите составить список Что вы берете для себя и малыша в роддом ? Для себя 2 ночные рубашки 2 пары носков тапочки шампунь, мыло, зубную пасту, расческу постельное надо ? для ребенка 5 кофточек 5 ползунков памперсы. Что-то ничего больше в голову не лезет…
Что покушать в роддом?:)
Какие вещи нужно взять в роддом. Собрать сумку для роддома необходимо заранее. Что нужно взять с собой в роддом. Собраться и успокоиться действительно очень сложно, а вот собрать сумку в роддом куда проще, если предварительно составить исчерпывающий список.
Что брать в роддом?
Что брать в роддом ?. Родительский опыт. Ребенок от рождения до года. Уход и воспитание ребенка до года: питание, болезни, развитие. Девочки выручайте — что сейчас надо брать с собой в роддом ? Слышала, что там дарят что-то… 08.09.2007 12:35:11, подружка скоро родит…
Вещи в роддом
Вещи в роддом. Личные впечатления. Беременность и роды. Раздел: Личные впечатления (Мне недавно в ЖК дали книжечку, в которой я нашла список вещей в роддом ).
Список в роддом
Взять с собой в роддом. Паспорт. Полис обязательного медицинского страхования. А зачем халат и 2 сорочки? Лучше пачкать роддомовские:-)) В родовом вообще, кроме паспорта, полиса, обменки, бритвы (если дома не бреетесь), вьетнамок и х/б носок ничего не нужно.
Вещи в роддом!
У меня огромное количество списков. В них — куча вещей. Последний мне прислали девочки, которые рожали там где я собираюсь ещё пока
Что нужно брать в роддом ? Список вещей для самого важного дня. Не забудьте и про обувь — резиновые шлепанцы для душа и обычные..
Приданное для малыша
Приданное для малыша. ЖК, роддома, курсы, мед. центры. Беременность и роды. Раздел: ЖК, роддома, курсы, мед. центры ( Что нужно взять с собой в роддом ?)
Совет по сбору вещей в роддом
Надо брать, которые МАКСИ, они высокие, до пупка, безразмерные, из эластичной сетки. В них запихивается роддомовская «подкладная пелёнка», и уже не надо Что нужно взять с собой в роддом. Мне кажется в первую очередь то во что переодеться и умыться после родов, ну и то…
Вещи в роддом
Вещи в роддом. . Беременность и роды. Все. Остальное потом принесут, а что надо будет, вам в роддоме скажут. Но обычно это пара ночных рубашек с пуговицами, много трусов, прокладки, памперсы всякие, пеленки, если в роддоме нету, мыло, книжка, ну и в зависимости…
Что с собой берут в роддом?
Девочки подскажите пожалуйста, что с собой берут в роддом ? Когда не ложишься предварительно, а едешь туда в момент родов. Еще нужно обязательно взять пустышку и крем для сосков, чтобы трещинки быстрее заживали (мне очень понравился mathercare).
Физическое и гормональное восстановление влагалища после родов
Из-за изменений гормонального фона, вызванных беременностью и родовой деятельностью, многие женщины жалуются на дискомфорт и сухость во влагалище после родов, у некоторых женщин после родов также начинают страдать геморроем. Если вы столкнулись с этой проблемой, обязательно сообщите о ней своему врачу. Он проведет осмотр, возьмет мазок из влагалища для исследования и на основании полученных сведений назначит соответствующее лечение.
Изменение гормонального фона в послеродовом периоде – совершенно естественная реакция организма женщины на ее новое состояние.
В большинстве случаев он приходит в норму самостоятельно. Если же гинеколог не обнаружит серьезных нарушений, можно ограничиться увлажнением стенок влагалища специальными средствами – например, гелем «Гинокомфорт» увлажняющим.
Однако иногда зуд и неприятные ощущения после рождения малыша могут свидетельствовать о другой проблеме – нарушении соотношения полезных, патогенных и условно-патогенных микроорганизмов, населяющих вагину. Причиной дисбактериоза (Dysbacteriosis) в послеродовом периоде может стать общее снижение защитных сил организма, вызванное тяжелым течением беременности, осложнениями во время родоразрешения, необходимостью лечения с применением антибиотиков, несоблюдением правил интимной гигиены.
Если вы обнаружили необычные вагинальные выделения, отличающиеся от нормальных цветом, запахом и консистенцией, обязательно сообщите об этом врачу, так как они могут оказаться признаками вагинального дисбактериоза. На основании проведенного осмотра и результатов лабораторных исследований гинеколог подберет необходимые препараты, возможно также витамины и витаминные комплексы, для восстановления микрофлоры влагалища после родов, которые можно безопасно принимать в послеродовой период и в период лактации (Lactatio).
Как восстановить микрофлору влагалища после родов?
Обычно для ее нормализации назначают препараты, направленные на решение следующих задач:
- Угнетение активности и сокращение количества условно-патогенной и патогенной микрофлоры.
- Создание благоприятных условий для нормализации уровня полезных микроорганизмов.
- Повышение местного влагалищного иммунитета.
Для достижения указанных целей проводят местные процедуры (теплые ванночки, установку суппозиториев) и назначают прием иммуномодуляторов. В особо сложных случаях может быть назначен очень короткий (до 5 дней) курс приема антибиотиков.
Для устранения симптомов нарушения микрофлоры в послеродовом периоде также может использоваться интимный гель «Гинокомфорт» восстанавливающий. Его действие направлено на нормализацию вагинальной микрофлоры и поддержание нормального уровня кислотности, при котором развитие патогенной микрофлоры купируется. Восстанавливающий гель “Гинокомфорт” также устранит неприятные ощущения вызванные дисбактериозом – зуд, жжение и раздражение слизистой, увлажнит и защитит ее.
Отдельно стоит отметить, что интимное восстановление после родов подразумевает не только борьбу с сухостью и нормализацию вагинальной флоры, но и постепенное устранение растяжения стенок влагалища, возвращение им прежнего тонуса. Для этого женщина может выполнять специальный комплекс упражнений, пройти курс физиотерапевтических процедур, а в особо сложных случаях – прибегнуть к хирургической пластике влагалища.
Осложнения послеродового периода
Наиболее частые первичные послеродовые осложнения включают послеродовые кровотечения, послеродовые инфекционные осложнения (инфекция раны, эндомиометрит, мастит и т.д.) и послеродовую депрессию.
Послеродовые кровотечения обычно возникают в течение 24 ч после родов, когда пациентка еще находится в акушерском стационаре. Но эти осложнения могут развиваться через несколько недель после родов вследствие задержки продуктов оплодотворения (остатки плаценты или оболочек). Эндомиометрит и мастит обычно возникают через 1-2 недель после родов. Послеродовая депрессия может развиваться в любое время после родов, но обычно не диагностируется.
Послеродовое кровотечение
Послеродовое кровотечение — потеря крови более 500 мл после влагалищных родов или более 1000 мл после кесарева сечения. Отечественные акушеры-гинекологи определяют послеродовую кровотечение (патологическую послеродовую кровопотерю) как кровопотерю> 0,5% массы тела женщины.
Массивным считается кровотечение более 20% ОЦК (> 1-1,2 л). Массивное послеродовое кровотечение — основная причина гипотензии матери в гестационном периоде — является одной из ведущих причин материнской смертности.
Возможность внезапного массивного послеродового кровотечения обусловлена скоростью маточно-плацентарного кровотока (600 мл / мин). Ограничение кровопотери после родов обеспечивается адекватным сокращением миометрия в месте прикрепления плаценты после родов, что приводит к окклюзии открытых сосудов плацентарной плоскости.
Раннее послеродовое кровотечение — послеродовое кровотечение, возникающее в течение 24 ч после родов. Позднее послеродовое кровотечение возникает позднее 24 ч после родов.
Наиболее частыми причинами послеродовых кровотечений является атония (гипотония) матки, задержка продуктов концепции (частей плаценты и оболочек), травмы родовых путей. Менее частыми причинами являются низкая имплантация плаценты (в нижнем маточном сегменте, который имеет меньшую сократительную способность) и дефекты коагуляции. Применение акушерских щипцов и вакуум-экстракции увеличивает риск травмы шейки матки и влагалища.
Течение выяснения причины кровотечения пациентке проводят интенсивную инфузионную терапию и подготовку к гемотрансфузии. Если кровопотеря превышает 2-3 л, у больного может возникнуть коагулопатия потребления — ДВС-синдром, который нуждается в переливании факторов свертывания крови и тромбоцитов.
В редких случаях, которые сопровождаются значительной гиповолемией и гипотензией, может развиться инфаркт гипофиза (синдром Шихана). У этих пациенток могут в дальнейшем развиваться агалактия (отсутствие лактации) вследствие резкого уменьшения или отсутствия пролактина или вторичная аменорея в результате недостаточности или отсутствия гонадотропинов.
Прогноз и профилактика
Чтобы полностью вылечить вагинальный кандидоз, необходимо как своевременно обратиться к врачу, так и выполнять все его рекомендации. Противогрибковые препараты продаются в аптеках без рецепта, но самодеятельность в этом случае не только неэффективна, но и опасна. Только специалист может правильно подобрать необходимые средства, определить особенности их приема, а также проконтролировать действие лекарств.
Важно понимать, что намного проще предупредить вагинальный кандидоз, чем лечить его. Чтобы минимизировать риск развития заболевания, необходимо придерживаться следующих правил:
- отдавать предпочтение хлопковому нижнему белью;
- отказаться от использования ежедневных прокладок;
- использовать специализированные средства для гигиены половых путей;
- не использовать спринцевания без назначения врача;
- контролировать состояние организма, своевременно лечить патологии мочеполовой и пищеварительной систем, желез внутренней секреции;
- не допускать случайных половых связей и заражения венерическими заболеваниями;
- не использовать антибиотики без назначения врача и не менять самовольно дозу и режим их приема;
- при необходимости длительной антибиотикотерапии принимать противогрибковые средства.
Вагинальный кандидоз – это неприятное заболевание, которое вполне можно предупредить, а при необходимости – быстро вылечить. Главное своевременно обратиться к врачу и выполнять все его рекомендации.
Другие методики проведения геморроидэктомии
В зависимости от степени образования геморроидальных узлов, врач в клинике подбирает соответствующую методику. По Миллигану-Моргану – когда проводится открытая геморроидэктомия. В этом случае область раны не ушивается, она заживает самостоятельно.
Данный способ широко применяют в мировой практике путем хирургического удаления узлов в стационаре. Условием этой операции является воздержание от пищи в течение суток после проведения.
Делается это для того, чтобы не занести инфекцию в свежую рану через каловые массы. Далее, назначается строгая диета, которая подразумевает ограничение определенного списка продуктов.
Операция по Фергюссону является модифицированным вариантом предыдущей методики. Отличие в том, что на послеоперационный участок после удаления узлов накладываются швы. Определенным преимуществом является сниженный риск инфицирования раны во время дефекации. Кроме того, сокращается восстановительный период.
Оперативный метод по Парксу целесообразно использовать при небольших геморроидальных узлах. При таком подходе происходит иссечение не самого узла, а близлежащей слизистой оболочки. Далее рана ушивается и назначается дальнейшее терапевтическое лечение.
Какой из методов выбрать, зависит от каждого индивидуального случая, который рассматривает проктолог.
Перинеопластика – пластика влагалища. Какие проблемы она устраняет и кому рекомендуется
Сделать промежность и вагинальный вход такими же, как до родов, поможет перинеопластика – пластика промежности. Операция убирает деформацию тканей, образовавшуюся после родов, восстановит и подтянет мышцы входа во влагалище. Эта область станет эстетически более приятной, исчезнет дискомфорт, возникающий при интимной близости.
Перинеопластику нередко сочетают с лабиопластикой. Такая операция, называемая модифицированной перинеопластикой, улучшает внешний вид всей интимной зоны. Современная медицина позволяет сделать гениталии женщины снова такими, какими они были до родов.
Операция рекомендуется пациенткам, родившим естественным путем и начавшим испытывать после этого слабость влагалища, снижение сексуальных ощущений и недовольство внешним видом своих гениталий. Растянутые мышцы и ткани не позволяют получить всю гамму чувств во время интимной близости, что отрицательно сказывается на физическом и эмоциональном состоянии женщины.
Особенно рекомендуется такое вмешательство пациенткам, которые перенесли разрывы промежности разных степеней:
- Первая степень – травмируются промежность, задняя стенка влагалища и задняя спайка половых губ.
- Вторая степень – разрываются кожа и мышцы промежности, а также задняя стенка влагалища.
- Третья степень – повреждаются мышцы и кожа промежности, мышечное кольцо, окружающее задний проход.
- Разрыв четвертой степени аналогичен третьей, но при нем также рвутся ткани внутри ануса. Поэтому его иногда называют полным разрывом третьей степени.
Разрывы промежности
Пациентам с разрывами 3-4 степени нередко требуются не только перинеопластика, но и хирургическое лечение у проктолога.
Процедуру нередко проводят и после незначительных повреждений тканей в родах, если они зажили с образованием стягивающей или грубой рубцовой ткани. Операция также показана после неудачно проведённого рассечения промежности – перинео- и эпизиотомии.
Эпизиотомия и перинеотомия
Эффективность перинеопластики подтверждается научными исследованиями, проводимыми в Университете Содружества Вирджинии (США), Университете медицинских наук Гюльхане (Стамбул), больнице Кулу (Турция), Институте эстетической вульвовагинальной хирургии Алинсод (Калифорния, США).
Пациентки, участвующие в исследованиях и перенесшие перинеопластику, избавились от рубцов в области промежности, сопровождающихся болью и дискомфортом во время интимной близости. Все отметили улучшение внешнего вида гениталий. Случаев появления каких-то других негативных изменений не отмечалось, поэтому процедуру можно считать полностью безопасной и очень эффективной.
В каких случаях требуется незамедлительно обратиться к врачу?
Схватки, предвестники которых сопряжены с тянущими болями внизу живота, постепенно сменяются на регулярные болезненные ощущения, охватывающие матку, область паха и поясницы. Это считается нормой. Однако при возникновении резких болей, озноба, кровянистых выделений, напряжении матки, рвоты следует вызвать скорую помощь или попросить близких отвезти в больницу.
Кровянистые выделения на 36-38 неделе – симптом отслойки плаценты. Это опасное для ребенка и женщины состояние наблюдается обычно при предлежании плаценты. Пациенток с таким диагнозом кладут на сохранение до предстоящих родов. Случается, что отслойка происходит у мамы с идеальной беременностью. Тогда необходима оперативная врачебная помощь.
Еще один повод для срочного осмотра врача – подтекание околоплодных вод или их излитие. Второй признак может говорить о скорой родовой деятельности. Нельзя игнорировать признаки преждевременных родов, которые беременная способна почувствовать с 20 по 36 неделю. Они возникают по разным причинам, начинаются постепенно или внезапно. Симптомы ранних родов:
- тяжесть в нижней части живота;
- чувство, словно тянет поясницу;
- неожиданное опущение животика;
- ощущение давления на тазовые кости;
- схваткообразные нарастающие боли.

Любое отклонение в самочувствии, которое вызывает вопросы и тревогу, требует обязательного обращения к врачу. На последних сроках беременности нередко наблюдается гестоз. Его проявления – отеки, повышение артериального давления, изменения в анализах мочи и крови.
Гестоз сопровождается слабостью, огоньками или мушками перед глазами (особенно при резких движениях), рвотой, тошнотой. Иногда при таком состоянии требуется срочное родоразрешение. При гестозе страдает сердечно-сосудистая система, не получает достаточного количества кислорода головной мозг матери. Все это отражается и на плоде, который испытывает гипоксию. Цель врача – правильная терапия при гестозе либо раннее родоразрешение.
ИНТЕРЕСНО: если у родителей зеленые и карие глаза, то какие будут у ребенка?
Поводы к скорейшему обращению к врачу в предродовом периоде:
- Вирусные инфекции, простуда. Желательно вылечить будущую маму до того, когда начнется родовой процесс.
- Изменение частоты шевелений плода. В норме при хорошем самочувствии малыш дает о себе знать не менее 10 раз в день. Высокая активность плода перед родами – свидетельство кислородного голодания (подробнее в статье: почему ребенок перед родами активно шевелится?). Также должно насторожить состояние, если малыш не дает о себе знать более 4 часов.

Через какое время после родов можно заниматься сексом?
Если роды не были осложнены, как правило, гинекологи разрешают вести интимную жизнь спустя 6-8 недель после рождения ребенка. Ранее этого срока вступать в половой контакт категорически не рекомендуется. Это связано с рядом причин:
- После отделения плаценты на поверхности матки осталась рана, которая может быть легко инфицирована микробами и вирусами. Это относится как к женщинам, которые рожали естественным путем, так и к тем, кто перенес кесарево сечение. Может быть инфицирована сама матка, влагалище и шейка матки. В результате попадания инфекции в матку может развиться эндометрит. Это заболевание требует серьезного и длительного лечения.
- Сосуды влагалища после родов повреждены, поэтому половой акт может вызвать кровотечение.
Гинекологи знают множество примеров того, как женщина, уступившая просьбам не в меру настойчивого мужа, потом вынуждена была долго лечиться. Однако не стоит впадать и в другую крайность: отказываться от близости даже тогда, когда здоровье уже позволяет. Если женщина неоправданно долго держит мужа на «голодном пайке», то более чем вероятно возникновение различных проблем – от походов «налево» до отчуждения между супругами.
Не нужно забывать о том, что мужчина в первое время после появления младенца на свет чувствует себя ненужным и заброшенным: его любимая женщина перенесла свою любовь на нового члена семьи. Далеко не каждый представитель сильного пола может принять такую ситуацию и справиться с нею.
Однако возобновление половой жизни может быть не таким простым, как это кажется на первый взгляд.
