Кардиотокография (ктг)
Содержание:
Предвестники родов
Организм уже полностью готов к родам. И вы боитесь пропустить момент, когда эти самые роды начнутся? Не переживайте, пропустить собственные роды довольно сложно, а подготовиться к их наступлению вам помогут предвестники родов:
- Живот опускается, вам становится легче дышать.
- Отмечается небольшая потеря веса.
- Выделения из половых путей — розоватые, с прожилками крови или обильные водянистые.
- Матка постоянно в тонусе.
- Периодически живот каменеет.
- Схватки становятся более частыми и ритмичными.
Появление предвестников говорит о том, что роды могут начаться в любой момент. Теперь старайтесь не оставаться в одиночестве, все вещи должны быть полностью собраны и упакованы, а муж — в постоянной готовности отвезти вас в роддом.
Схватки
Схватки на 38 неделе беременности бывают ложные, но могут начаться и настоящие. Ложные схватки не такие болезненные, при этом болит обычно только живот. При смене положения или при движении они обычно проходят. Также между двумя ложными схватками женщина вполне может уснуть, чего не случится при настоящих схватках.
- Не менее 10 схваток в час длительностью от 30 сек до минуты.
- Схватки сопровождаются усилением выделений.
- У вас одномоментно отошли воды в большом количестве.
При появлении этих признаков нужно срочно отправляться в лечебное учреждение, хотя длительность схваток до родов может составлять до 10–12 часов.
Способы лечения ИЦН
С целью профилактики преждевременных родов при истмико-цервикальной недостаточности с 20 по 34 недели беременности назначаются препараты прогестерона (ДЮФАСТОН, УТРОЖЕСТАН) – гормона, вырабатывающегося в плаценте и поддерживающего беременность.
Существуют два способа лечения истмико-цервикальной недостаточности. Это нехирургические методы и хирургические.
Нехирургические методы
К нехирургическим методам относят введение во влагалище специальных акушерских пессариев – колец, которые надеваются на шейку матки и препятствуют ее дальнейшему раскрытию, поддерживая предлежащую часть плода. Нехирургические методы имеют ряд преимуществ – они не требую госпитализации в стационар, введения наркоза и просты в использовании. Применяют пессарии обычно после 28 недель беременности. Перед введением кольца обязательно берут мазок на флору для выявления и лечения возможного воспалительного процесса. После введения акушерского пессария необходимо каждые 2-3 недели проводить обработку влагалища и кольца антисептическими растворами для профилактики развития инфекции. Однако не всегда этот метод может быть применим.
Хирургические методы
При выраженной истмико-цервикальной недостаточности применение колец неэффективно. Не используют их также при выбухании плодного пузыря в канал шейки матки. В этих случаях лечение осуществляется путем зашивания шейки матки.
Показания к хирургической коррекции ИЦН:
- наличие ранее самопроизвольных выкидышей и преждевременных родов во 2-3 триместрах
- прогрессирующая по данным клинического обследования недостаточность шейки матки, длина шейки матки менее 25 мм по данным трансвагинального УЗИ.
Противопоказания к хирургическому лечению:
- повышенная возбудимость матки, тонус
- заболевания, являющиеся противопоказанием для сохранения беременности, например тяжелые заболевания печени, сердечно-сосудистой системы, инфекционные, генетические заболевания,
- кровотечение,
- пороки развития плода,
- наличие патогенной флоры во влагалище, воспаление влагалища.
Наложение швов на шейку матки обычно проводится с 13 до 27 недели беременности. Сроки проведения операции определяются индивидуально лечащим врачом. Наиболее благоприятны для оперативного лечения срок с 15 по 19 неделю беременности, когда открытие шейки матки не очень выражено и плодный пузырь не выбухает в канал.
Наложение швов на шейку матки производят под общим наркозом. В ряде случаев, например при выбухании нижнего полюса плодного яйца в канал шейки матки, после операции, в целях профилактики возможного инфицирования плодных оболочек, назначаются курс антибиотиков. При неосложненном течении послеоперационного периода беременная выписывается домой через 5-7 дней после операции. Однако каждые 2 недели врач женской консультации должен осматривать шейку матки и брать мазки на флору.
Самым частым осложнением после хирургической коррекции истмико-цервикальной недостаточности является прорезывание тканей шейки матки нитью. Это может наступить, если шейка поражена воспалительным процессом или если начинаются сокращения матки, то есть родовая деятельность. Чтобы избежать сокращений матки после наложения швов многим пациенткам назначаются токолитики – препараты снимающие тонус матки.
Швы с шейки матки снимают в 37 – 38 недель беременности. Это производят при осмотре шейки матки в гинекологическом кресле. Процедура снятия швов обычно совершенно безболезненна.
Что делать?
Если ребенок икает в утробе матери и при этом икота носит нормальный характер, то особого беспокойства по поводу здоровья ребенка, данная ситуация вызывать у будущей матери не должна. В случае ощущения дискомфорта, женщина может предпринять следующие меры для успокоения малыша:
отказаться от приема сладкого, в особенности перед сном, чтобы не спровоцировать икоту у малыша;
сменить положение тела, в случае ночных приступов икоты;
чаще гулять на свежем воздухе в дневное время;
постараться успокоить малыша, совершая легкие поглаживания по животу.
Если, помимо икоты, малыш начинает вести себя беспокойно — движения становятся более резкими и иногда болезненными для женщины, то в таких случаях необходимо проконсультироваться с врачом, поскольку такое состояние может быть признаком гипоксии. Врач назначит необходимые анализы, проведение УЗИ исследования и после полученных данных, сможет установить истинную причину такого беспокойного поведения малыша в утробе матери.
Кислородное голодание
Если идет 38 неделя беременности, ребенок активно шевелится в ночные часы, это может быть следствием того, что ему не хватает кислорода и питательных веществ. Почему же при этом малыш начинает напоминать о себе?
Когда вы чувствуете слишком активные движения малыша — это повод обратиться к врачу. Скорее всего, вам будет проведен ряд обследований. Чаще всего сюда входит анализ крови и мочи, кардиотокография и ультразвуковая диагностика. Полученные результаты покажут наличие или отсутствие проблемы. В некоторых случаях будущей маме может потребоваться экстренное кесарево сечение.
Шевеления плода на 38 неделе беременности
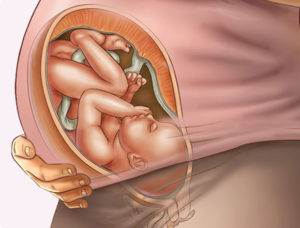
Каждая будущая мама по-особенному относится к своему самочувствию. Так, на самых ранних сроках женщины переживают по поводу токсикоза и обильных выделений из влагалища.
Позже следят за активностью малыша и ростом своего животика. Данная статья расскажет вам о том, что происходит в 38 недель беременности.
Ребенок очень активно шевелится в этот период – что может быть причиной этому? Об этом вы узнаете далее.
Кислородное голодание
Если идет 38 неделя беременности, ребенок активно шевелится в ночные часы, это может быть следствием того, что ему не хватает кислорода и питательных веществ. Почему же при этом малыш начинает напоминать о себе?
Все дело в том, что основное питание и кислород кроха получает из плаценты через пуповину. Когда ему что-то не нравится, плод начинает активно массировать и толкать детское место. Таким образом ускоряется кровообмен, и эмбрион получает больше кислорода.
Когда вы чувствуете слишком активные движения малыша — это повод обратиться к врачу. Скорее всего, вам будет проведен ряд обследований. Чаще всего сюда входит анализ крови и мочи, кардиотокография и ультразвуковая диагностика. Полученные результаты покажут наличие или отсутствие проблемы. В некоторых случаях будущей маме может потребоваться экстренное кесарево сечение.
38 недель беременности: ребенок активно шевелится
В сроке 37-38 недель беременности активное шевеление плода затруднено тесными стенками матки. Плод занял в ней почти все пространство, и сейчас его движения несколько ограничены. Однако, он может активно шевелить ручками, головкой и ножками, что отчетливо ощущаете вы и ваши близкие, положив руки на живот или посмотрев на него.
Если же ребенок сильно пинается на 38 неделе, это может указывать на неудобное для него положение, дискомфорт или дефицит питания, кислорода. Часто он может активнее двигаться, если своим телом передавил петли пуповины, сменив положение, он исправляет ситуацию.
Если же на 38 неделе беременности у вас очень активный ребенок, можно поговорить с врачом. Обычно проводится УЗИ для оценки состояния плода, зачастую выявляются особенности развития и темперамента крохи еще до рождения. Такие дети проявляют активность днем, но наиболее активно ребенок 38 недель шевелится ночью.
Однако, если выявляется чрезмерная активность плода на 38 неделе, стоит пройти обследование у врача. Зачастую, если в 38 недель малыш сильно дергается, это могут быть первые признаки фето-плацентарной недостаточности и дефицита питания и кислорода плода. За счет активных движений он пытается это состояние компенсировать.
38 неделя беременности: почему ребенок мало шевелится
Обратной бывает ситуация, когда ребенок плохо шевелится на 38 неделе. Во многом, снижение интенсивности движений связано со стесненными условиями в матке, особенностями темперамента самого плода, но иногда это может быть признаком серьезной опасности.
Если вы отметили мало шевелений на 38 неделе беременности, или ребенок не двигается более 6-12 часов подряд, немедленно к врачу на УЗИ.
Такой признак может быть следствием гипоксии или каких-либо патологий беременности, что потребует экстренного родоразрешения во благо плода и матери.
Изменения и ощущения на 18 неделе
Начиная с 18 недели беременности, тебе будет трудно обходиться без удобной одежды, разработанной специально для беременных. Матка поднялась к самому пупку, твой вес вырос на 4,5 – 5,8 кг. Наверняка, врач предупредил тебя о том, что желательно как можно реже лежать на спине, в таком положении существует риск, что матка пережмет полую вену, которая перегоняет кровь от нижней части тела к сердцу. Так как животик твой уже округлился, на нем спать тоже становится затруднительно. Выбирай максимально удобное положение, используй побольше подушек, подкладывай их под разные части тела. Посмотри в сторону специальных подушек для беременных.
Имей в виду, твоя сердечно-сосудистая система сейчас достаточно серьезно нагружена, давление может быть ниже, чем обычно. Приучай себя не вскакивать резко, чтобы избежать головокружения и потемнения в глазах.
Ты вполне можешь испытывать усталость посреди рабочего дня. Для восстановления тебе хватит 15 минут полного релакса, найди уютное местечко, где тебя никто не потревожит и расслабься.
Чем опасно повышенное давление при беременности
Стоит понимать, что постоянное повышенное давление при беременности очень тревожный сигнал, потому что возможно развитие гестоза, и не стоит медлить с обращением в медицинский центр или женскую консультацию. Это очень опасное и коварное состояние, которое сопровождается расстройством в работе жизненно важных органов – сердечнососудистой и кровеносной системы. Считается, что гестоз возникает от того, что плацента старается снабдить плод всем необходимым, невзирая на потребности организма матери, и ей вырабатываются вещества, способствующие образованию в сосудах микроотверстий, сквозь которые жидкость и белок плазмы попадают в окружающие ткани и получаются отеки. Самое опасное, когда отекают не только ноги или руки, а и сама плацента, при этом плод страдает нехваткой кислорода.
В ситуации, когда повышенное давление не является симптомом гестоза, не обращать внимания на него все равно нельзя, потому что изменения в сосудах плаценты и плода все равно происходят – они сужаются. При этом уменьшается обращение крови между мамой и плодом, такое состояние называют фетоплацентральной недостаточностью. Если плоду не хватает питательных веществ и кислорода, то вероятна задержка его внутриутробного формирования.
Также вполне вероятно при повышенном давлении при беременности может произойти преждевременная отслойка плаценты — это очень опасное осложнение для нормального протекания беременности, то есть гипертония может стать причиной преждевременного прерывания беременности или возникновения преждевременных родов.
Повышенное давление при беременности в сочетании с белком в моче может привести к преэклампсии – поражению почек, сосудов и головного мозга, и далее к эклампсии, так называемому судорожному синдрому, потере сознания, что очень опасно и для мамочки, и для ребенка.
Что влияет на тонус матки?
Тонус матки зависит от очень многих факторов:
- тип вегетативной нервной системы конкретной женщины
- состояние нервной системы (стресса, переутомления, недостатка сна и отдыха, излишней тревожности, депрессивного состояния и пр.)
- состояние кишечника (запоры, синдром «раздраженного кишечника»)
- наличие венозного застоя в малом тазу при варикозной болезни и особенности кровотока в малом тазу
- прием лекарственных препаратов, в т.ч. и тех, которые мы привыкли считать «абсолютно безопасными» — травы, фитосборы, гомеопатия, слабительные.
Повышение тонуса матки в период менструации у женщины может обуславливать гипоксию ткани и возникновение временного, но порой, достаточно интенсивного болевого синдрома, так называемой «альгодисменореи». В этот период некоторые женщины на пару дней теряют трудоспособность и возможность вести активную жизнь, вынуждены применять анальгетики.
Лечение гестационного сахарного диабета у беременных: подбор фармакотерапии
Контролировать ГСД помогает модификация образа жизни, в частности, повышение физических нагрузок. Клетки мышечной ткани изначально используют запасы гликогена для получения энергии, однако по мере повышения активности они вынуждены потреблять глюкозу сыворотки крови, благодаря чему ее уровень падает. Физические упражнения способствуют также повышению чувствительности мышечных клеток к инсулину. В долгосрочной перспективе физическая активность снижает риск развития ГСД при повторных беременностях.
Пероральные гипогликемические препараты во время беременности и лактации противопоказаны!
Все препараты инсулина в соответствии с рекомендациями Американской ассоциации по контролю за пищевыми продуктами и лекарственными препаратами FDA разделены на две группы:
- категория В (неблагоприятное воздействие на плод не выявлено в исследованиях на животных, адекватные и контролируемые исследования на беременных не проводились);
- категория С (неблагоприятное воздействие на плод было выявлено в исследованиях на животных, исследования на беременных не проводились).
В соответствии с рекомендациями Российского национального консенсуса:
- все препараты инсулина для беременных должны назначаться с непременным указанием торгового названия;
- госпитализация при выявлении ГСД не обязательна и зависит от наличия акушерских осложнений;
- ГСД не считается показанием к плановому кесаревому сечению или досрочному родоразрешению.
Список источников
- Mellitus D. Diagnosis and classification of diabetes mellitus //Diabetes care. 2005; Т.28: С. S37.
- Willhoite M. B. et al. The impact of preconception counseling on pregnancy outcomes: the experience of the Maine diabetes in pregnancy program. Diabet Care 1993; 16:450–455.
- Gabbe SG, Niebyl JR, Simpson JL. Obstetrics: normal and problem pregnancies. New York: Churchill Livingstone; 2002.
- Schmidt M. I. et al. Prevalence of gestational diabetes mellitus-do the new WHO criteria make a difference? Diabet Med 2000; 17: 376–380.
- Ogonowski J., Miazgowski T. Are short women at risk for gestational diabetes mellitus? //European Journal of Endocrinology 2010; Т.162: № 3 — С.491–497.
- American Diabetes Association. Standards of Medical Care in Diabetes — 2013. Diabetes Care. Jan 2013. 36 Suppl 1: S11‑S66.
- Краснопольский В. И., Дедов И. И., Сухих Г. Т. Российский национальный консенсус «Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение» //Сахарный диабет. 2012; № 4.
- World Health Organization. Definition, Diagnosis and Classification of Diabetes Mellitus and its Complications. Part 1: Diagnosis and Classification of Diabetes Mellitus. WHO/NCD/NCS/99.2 ed. Geneva: World Health Organization; 1999.
- American College of Obstetricians and Gynecologists. Screening and diagnosis of gestational diabetes mellitus. Committee Opinion No. 504. Obstetrics & Gynecology 2011; 118: 751–753.
- Canadian Diabetes Association 2008 Clinical Practice Guidelines for the Prevention and Management of Diabetes in Canada. Canadian Journal of Diabetes 2008; 32 (Suppl 1).
- International Association Of Diabetes And Pregnancy Study Groups Consensus Panel. International association of diabetes and pregnancy study groups recommendations on the diagnosis and classification of hyperglycemia in pregnancy. Diabetes Care2010; 33 (3): 676–682.
- Franz M. J. et al. Nutrition principles for the management of diabetes and related complications (Technical Review). Diabetes Care 1994, 17: 490–518.
- Schaefer-Graf UM, Wendt L, Sacks DA, Kilavuz Ö, Gaber B, Metzner S, Vetter K, Abou-Dakn M. How many sonograms are needed to reliably predict the absence of fetal overgrowth in gestational diabetes mellitus pregnancies? Diabetes Care. 2011 Jan; 34 (1): 39–43.
Брадикардия плода: причины и симптомы

Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Симптомы приближающихся родов
Когда предполагаемая дата родов близка, молодые матери с нетерпением ждут симптомов приближающихся родов – они же предвестники. Чтобы понимать, когда беспокоиться рано, а когда уже пора ехать в больницу, надо знать о следующих признаках.
- Опустился живот. Когда беременность вступает в последнюю, предродовую фазу, матка расслабляется в верхней части, чтобы ребенок продвинулся в сторону родовых путей.Часто за счет опустившегося живота женщине становится легче дышать, так как матка меньше давит на легкие. Зато усиливается давление на мочевой пузырь, поэтому перед родами чаще хочется в туалет. Сдерживаться не надо: во-первых, это вредно, во-вторых, так из организма выводится лишняя жидкость и уменьшаются отеки. У первородящих живот опускается примерно за две недели до родов, при повторных родах этот срок меньше, примерно два-три дня.Опустившийся живот не признак начала родовой деятельности, ехать в роддом только по этому признаку преждевременно.
- Тянущие боли внизу живота или спины. Так начинаются схватки. Это необязательно говорит о начале процесса родов. Схватки могут быть и подготовительными, тренировочными. Надо следить за их частотой, силой и сопутствующими предвестниками. Подробнее о том, как понять, что сватки начались, читайте чуть ниже.
- Вышла пробка. Пробкой называют комок слизи, прозрачный или кровянистый, который закрывает вход в родовые пути. Обычно роженица обнаруживает его на нижнем белье, так как выход пробки происходит безболезненно. Это происходит незадолго до родов, но сам процесс начинается чуть позже, от пары часов до пары дней. Скудные кровянистые и слизистые выделения могут начаться и без отхода пробки, это связано с отслоением части плаценты. Иногда пробка отходит уже на родовом столе. Этот предвестник родов довольно важен, но ключевым не является.
- Отошли воды. Выход околоплодных вод легко спутать с непроизвольным мочеиспусканием – с той разницей, что женщина не чувствует облегчения. Из половых органов вытекает теплая жидкость. Объем живота может несколько уменьшиться. Отход вод на любом сроке беременности – сигнал завершения беременности: без вод плод внутри материнского организма погибает в течение нескольких суток. Хотя воды могут отойти не полностью, а частично, если это произошло – езжайте в клинику.
У меня 38 недель, схваток нет, но ребёнок очень сильно начал шевелиться в самом низу аж больно.Может это роды?Что делать
малыш может начать опускаться) (хотя на таком сроке уже опустился, думаю) и там, куда он опустился места значительно меньше родовые пути близко, пространства меньше) махает кулачками, крутится, пинается) иногда болезненно, иногда нет) у меня были такие боли, но я перед родами специально легла (двойня) )врачи мои боли объясняли так-связки которые держат матку (от таза к матке) от активных шевелений малыша-переворачивается и т. п. соотв. растягиваются, соотв. болят (потому как растянулись и так уже до некуда, а там еще и активные шевеления))) ничего страшного) а схватки вы ни с чем не перепутаете) я вас уверяю) свечку папаверина ректально и полежите по 10мин на каждом боку) а вот если в + к болям есть слизистые выделения с кровянистыми ниточками-не пугайтесь, звоните вашему врачу, описывайте что вас беспокоит) Удачи и успешных родов)

